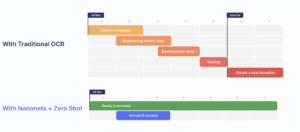
Mi az a reklamációs folyamat automatizálása?
A kárrendezési folyamat automatizálása az egészségügyi és biztosítási kárigények kezelésének és feldolgozásának automatizálására szolgáló technológia alkalmazása. Ez a technológia lehetővé teszi a biztosítók számára, hogy egyszerűsítsék kárrendezési folyamataikat, csökkentsék a kézi munkát és javítsák a hatékonyságot. Az automatizált kárfeldolgozó szoftver gépi tanulást, mesterséges intelligenciát és természetes nyelvi feldolgozást használ a különféle forrásokból származó adatok összegyűjtésére és elemzésére, így a biztosítók gyorsabban és pontosabban dolgozhatják fel a kárigényeket. A követelések folyamatának automatizálása olyan előnyökkel is jár, mint a költségmegtakarítás, jobb ügyfélszolgálat, jobb adatpontosság és biztonság, valamint csökken a hibák és csalások kockázata.
Hogyan működik a reklamációs folyamat automatizálása
Most képet fogunk festeni arról, hogyan néz ki a végpontokig teljesen automatizált követelésfeldolgozási munkafolyamat. Sok létesítmény szelektíven beépíti a munkafolyamat bizonyos aspektusait a működésébe, míg mások a teljesen automatizált munkafolyamatot alkalmazzák a végétől a végéig.
Ezt követi a legjobb vállalkozások összesített listája, amelyek a követelési folyamat munkafolyamatának minden aspektusát kínálják Önnek.
Íme egy lépésről lépésre áttekintés a követelési folyamat automatizálásának működéséről –
- Első kárbejelentés: A folyamat akkor kezdődik, amikor a szerződő kárigényt jelent a biztosítónak. Ez sok esetben megtehető online portálon vagy mobilalkalmazáson keresztül. A kötvénytulajdonos megadja a követeléssel kapcsolatos alapvető információkat, például az incidens dátumát és helyét, valamint az azt alátámasztó dokumentumokat vagy képeket.
- Igényelbírálás: A kárbejelentést követően a biztosító automatizált eszközök segítségével értékeli a kárt, és megállapítja, hogy a kötvény hatálya alá tartozik-e. Ez magában foglalhatja a szabályzat nyelvezetének elemzését, a bejelentett károk áttekintését, valamint a harmadik felek adatbázisaival való konzultációt az igénylő személyazonosságának és korábbi követeléstörténetének ellenőrzése érdekében.
- Igényérvényesítés: Ha a kárigényt érvényesnek ítélik, a biztosító további információk, például orvosi feljegyzések vagy javítási becslések gyűjtésével megkezdi a kárigény érvényesítésének folyamatát. Ez a folyamat automatizálható is, a szoftverek különböző forrásokból gyűjtik az adatokat, és mesterséges intelligencia algoritmusok segítségével értékelik az állítás érvényességét.
- Döntéshozatali igények: Az elbírálás és érvényesítés szakaszában gyűjtött információk alapján a biztosító dönt a kárigényről. Ez a döntés automatizálható is, a rendszer előre meghatározott szabályok alapján határozza meg a megfelelő fizetési összeget vagy fedezetszintet.
- Fizetés feldolgozása: A kárigény jóváhagyása esetén a biztosító fizetést kezdeményez az igénylő felé. Ez magában foglalhatja a fizetési folyamat automatizálását elektronikus átutalással vagy más digitális fizetési móddal.
- Állítások elemzéseVégezetül, a biztosító automatizált eszközöket használhat a káradatok elemzésére, hogy azonosítsa azokat a mintákat és trendeket, amelyek felhasználhatók a kárigénylési folyamatok javítására és a csalások csökkentésére.
Ezeket a szolgáltatásokat kínáló vállalkozás –
Íme néhány példa azokra a cégekre, amelyek szolgáltatásokat kínálnak a követelési folyamat automatizálásának minden egyes lépéséhez:
- Első kárbejelentés:
- Snapsheet: Digitális követelési platformot kínál, amely lehetővé teszi a kötvénytulajdonosok számára, hogy online vagy mobilalkalmazáson keresztül nyújtsák be követeléseiket. https://www.snapsheetclaims.com/
- Guidewell: Digitális platformot biztosít az egészségbiztosítási követeléskezeléshez, amely lehetővé teszi a kötvénytulajdonosok számára, hogy igényt nyújtsanak be, és nyomon kövessék állapotukat online. https://www.guidewell.com/
- Igényelbírálás:
- Shift Technology: mesterséges intelligencia algoritmusokat használ a követelések adatainak elemzésére, valamint a csalások, hibák és anomáliák észlelésére. https://www.shift-technology.com/
- Casentric: Olyan követeléskezelési platformot biztosít, amely prediktív elemzést használ a lehetséges problémák azonosítására és a követelések folyamatának felgyorsítására. https://www.casentric.com/
- Igényérvényesítés:
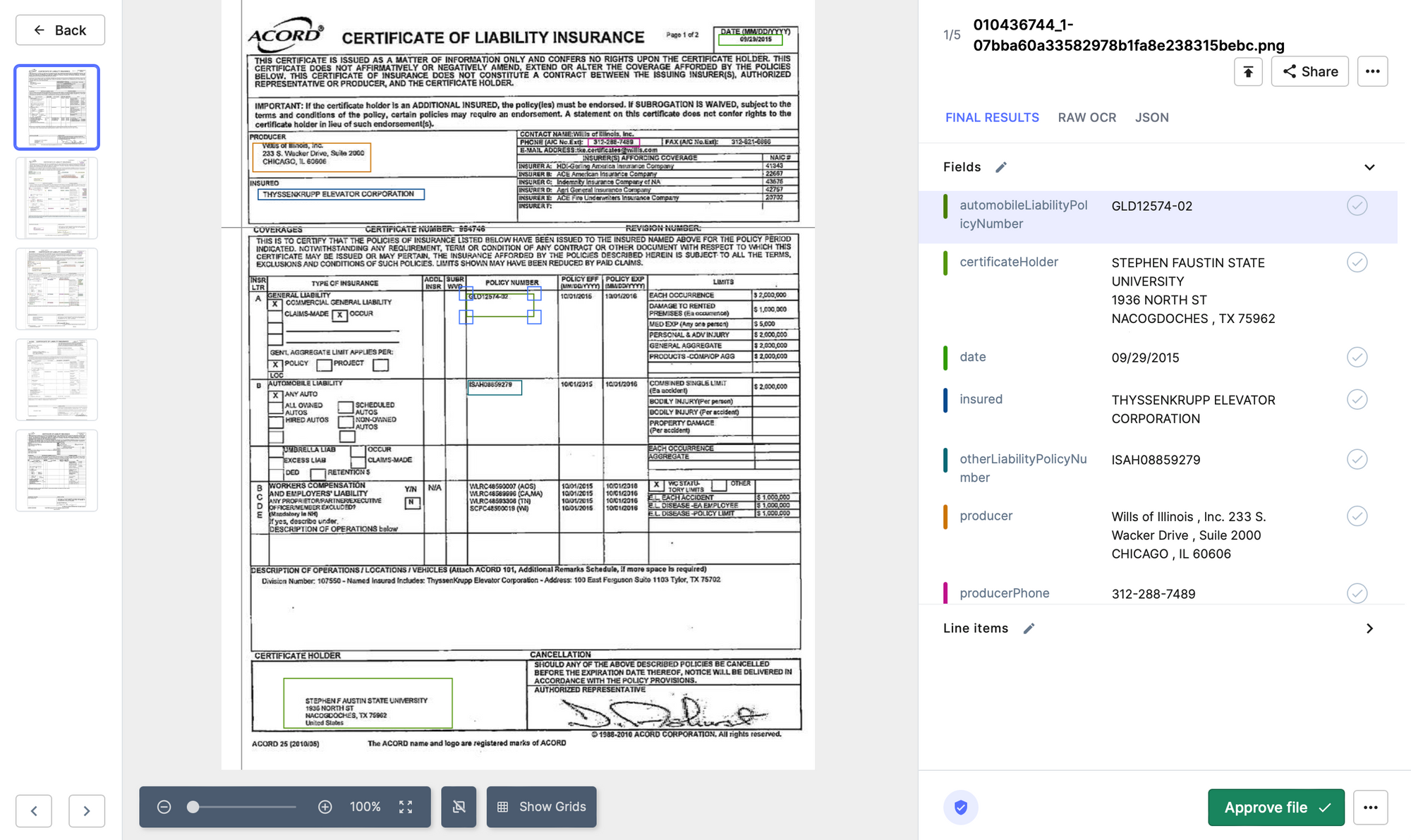
- Nanonetek: A Nanonets OCR segíthet automatizálni a követelések érvényesítésének folyamatát azáltal, hogy kulcsfontosságú információkat nyer ki a kárigényűrlapokból, például kötvényszámokat, igénylők neveit és kárleírásokat. A rendszer gépi tanulási algoritmusokat használhat a kivont adatok elemzésére, és megjelölheti az esetleges hibákat vagy következetlenségeket. Ez segíthet a biztosítóknak gyorsabban és pontosabban feldolgozni a kárigényeket, csökkentve a kézi érvényesítéshez szükséges időt és költséget.
Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
2. Verisk Analytics: Eszközkészletet kínál a követelések érvényesítéséhez, beleértve a vagyon- és baleseti károk elemzését, az orvosi számlák áttekintését és a munkavállalói kártérítési igények kezelését. https://www.verisk.com/
3. ClaimGenius: Számítógépes látást és mesterséges intelligenciát használ a jármű sérüléseinek automatikus felmérésére és javítási becslések készítésére. https://www.claimgenius.com/
- Igények döntéshozatala:
- Nanonetek: A Nanonets OCR használható a kárigények döntéshozatali folyamatának automatizálására. A rendszer például adatokat nyerhet ki javítási becslésekből, orvosi számlákból vagy egyéb dokumentumokból, és gépi tanulási modellekkel előre meghatározott szabályok alapján meghatározhatja a megfelelő fizetési összeget. Ez segítheti a biztosítókat abban, hogy gyorsabb és következetesebb döntéseket hozzanak, miközben csökkentik a hibák vagy az elfogultság kockázatát.
- Octo Telematics: Telematikai alapú megoldásokat kínál, amelyek lehetővé teszik a biztosítók számára, hogy nyomon kövessék a vezetési viselkedést, és kockázat alapján számítsák ki a díjakat. https://www.octotelematics.com/
- Tractable: Számítógépes látást és mesterséges intelligenciát használ a jármű sérüléseinek automatikus felmérésére és a megfelelő javítási költségek meghatározására. https://tractable.ai/
- Fizetés feldolgozása:
- Checkbook.io: Digitális csekkplatformot kínál, amely lehetővé teszi a biztosítók számára, hogy elektronikusan és biztonságosan teljesítsenek kifizetéseket. https://checkbook.io/
- PayPal: Számos digitális fizetési megoldást kínál, beleértve az online és mobil fizetéseket is, amelyek felhasználhatók követelések feldolgozására. https://www.paypal.com/
- Állítások elemzése:
- EXL szolgáltatás: Analitikai megoldásokat kínál, amelyek segítik a biztosítókat a káradatok elemzésében és folyamataik fejlesztésében. https://www.exlservice.com/
- Mitchell International: Kárkezelési és -elemző szoftvert biztosít az autóipar és a munkavállalói kártérítési ágazat számára. https://www.mitchell.com/
A követelésfeldolgozás automatizálásának előnyei
- Fokozott hatékonyság: Az automatizálás csökkenti a kézi munkát, növeli a sebességet és egyszerűsíti az igénylési folyamatot.
- Javított pontosság: Az automatizálás csökkenti az emberi hibák esélyét, és javítja a követelésfeldolgozás pontosságát.
- Gyorsabb átfutási idő: Az automatikus követelésfeldolgozás gyorsabb átfutási időt tesz lehetővé, ami javíthatja az ügyfelek elégedettségét.
- Jobb ügyfélszolgálat: A követelések gyorsabb feldolgozási ideje, a jobb pontosság és az ügyfelek megkereséseire adott gyorsabb válaszok mind javíthatják az ügyfélszolgálatot.
- Csökkent költségek: Az automatizálás csökkenti a kézi munka szükségességét, ami csökkentheti a költségeket és javíthatja a jövedelmezőséget.
- Továbbfejlesztett megfelelőség: Az automatizálás segíthet biztosítani a szabályozási követelményeknek való megfelelést, és csökkentheti a bírságok és szankciók kockázatát.
Kárfolyamatok automatizálása nanonetekkel
A Nanonets OCR egy mesterséges intelligencia által vezérelt optikai karakterfelismerő technológia, amely lehetővé teszi a vállalatok számára, hogy információkat nyerjenek ki strukturálatlan dokumentumokból, például számlákból, nyugtákból és biztosítási kárigényekből. Az egészségügyi és biztosítótársaságok ezt a technológiát kihasználva automatizálhatják káresemény-feldolgozásukat, így csökkentve a kézi hibákat, minimalizálva a feldolgozási időt, és javítva az ügyfelek elégedettségét.
Nézzünk meg néhány konkrét felhasználási esetet példákkal arra vonatkozóan, hogy a biztosítók és egészségügyi intézmények hogyan használhatják tovább a Nanonets OCR-t a kárigények folyamatának automatizálására.
Biztosítási igények feldolgozása
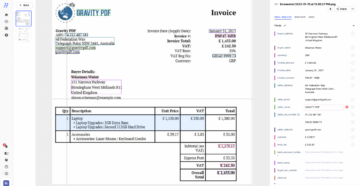
A biztosítókhoz naponta nagy mennyiségű kárbejelentés érkezik, amelyeket gyorsan és pontosan kell feldolgozni. A követelések feldolgozása azonban időigényes és hibás feladat, amely gyakran kézi adatbevitelt és ellenőrzést tesz szükségessé. A Nanonets OCR használatával a biztosítótársaságok automatizálhatják követeléseik feldolgozását, csökkentve a feldolgozási időt és minimalizálva a kézi hibákat.
Például egy biztosítótársaság kaphat kártérítési igényt egy baleset által okozott autókár miatt. Az igénylő benyújtja a javítóműhelyből származó számla képét. A biztosító a Nanonets OCR segítségével kinyerheti a számlából a vonatkozó információkat, például a javítási költségeket, a javítás dátumát és a javítóműhely nevét. Ezek az információk automatikusan betáplálhatók a kárkezelési rendszerbe, amely gyorsabban és pontosabban tudja feldolgozni a követelést.

Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
Egészségügyi panaszok feldolgozása
Az egészségügyi szolgáltatók gyakran nagyszámú biztosítási kárigénnyel foglalkoznak, amelyeket gyorsan és pontosan kell feldolgozni. A Nanonets OCR segítségével automatizálható az adatok kinyerése az orvosi számlákból, biztosítási igényekből és egyéb kapcsolódó dokumentumokból. Ez segíthet az egészségügyi szolgáltatóknak csökkenteni a kézi hibákat és felgyorsítani a panaszok feldolgozását.
Például egy kórház biztosítási igényt kaphat a páciens műtétjére. A kórház a Nanonets OCR segítségével kinyerheti a keresetből a releváns információkat, például a páciens nevét, a műtét időpontját, az elvégzett műtét típusát és az eljárás költségét. Ezek az információk automatikusan betáplálhatók a kórház kárrendezési rendszerébe, amely gyorsabban és pontosabban tudja feldolgozni a kérelmet.
Kétirányú egyeztetés
A Nanonets OCR másik felhasználási esete a biztosítási és egészségügyi társaságokban a kétirányú egyeztetés. Ez a folyamat két különböző forrásból, például számlából és beszerzési megrendelésből vagy orvosi számlából és biztosítási kárigényből származó adatok egyeztetését foglalja magában.
Például egy biztosítótársaság kaphat számlát egy egészségügyi szolgáltatótól a beteg kezeléséről. A biztosító a Nanonets OCR segítségével kinyerheti a számlából a releváns információkat, például a beteg nevét, a kezelés dátumát és a beavatkozás költségét. Ugyanez az információ kinyerhető a beteg által benyújtott biztosítási igényből is.
A kétirányú egyeztetés használatával a biztosító összehasonlíthatja a számlából és a biztosítási kárigényből származó információkat, hogy megbizonyosodjon azok egyezéséről. Ez segíthet az eltérések vagy hibák azonosításában, lehetővé téve a vállalat számára, hogy megoldja a problémákat a követelés feldolgozása előtt.
Szabályzati dokumentumok ellenőrzése
A biztosítótársaságok gyakran kapnak kötvénydokumentumokat ügyfeleiktől, amelyeket ellenőrizni és feldolgozni kell. A Nanonets OCR használatával a biztosítótársaságok automatizálhatják a kötvénydokumentumokból származó információk kinyerésének folyamatát, csökkentve a kézi hibákat és felgyorsíthatják az ellenőrzési folyamatot.
Például egy biztosítótársaság kaphat egy kötvényt az ügyféltől, amelyet ellenőrizni kell. A vállalat a Nanonets OCR segítségével kinyerheti a dokumentumból a releváns információkat, például az ügyfél nevét, kötvényszámát és a kötvény típusát. Ezek az információk automatikusan ellenőrizhetők a vállalat adatbázisában, csökkentve a kézi ellenőrzéshez szükséges időt és erőfeszítést.
Orvosi feljegyzések ellenőrzése
Az egészségügyi szolgáltatóknak gyakran ellenőrizniük kell a betegek egészségügyi dokumentációját a biztosítási igények érvényesítéséhez és egyéb célokra. A Nanonets OCR használatával az egészségügyi szolgáltatók automatizálhatják az adatok kinyerésének folyamatát az orvosi feljegyzésekből, csökkentve a kézi hibák számát és felgyorsíthatják az ellenőrzési folyamatot.
Például előfordulhat, hogy egy egészségügyi szolgáltatónak ellenőriznie kell a páciens kórtörténetét a biztosítási igény érvényesítéséhez. A szolgáltató a Nanonets OCR segítségével kinyerheti a releváns információkat az orvosi feljegyzésekből, például a beteg nevét, egészségügyi állapotát és kezelési előzményeit. Ezek az információk automatikusan ellenőrizhetők a biztosító adatbázisában, csökkentve a kézi ellenőrzéshez szükséges időt és erőfeszítést.
A Nanonet előnyei
A Nanonets OCR a legjobb módja a követelésfeldolgozás automatizálásának. Ezzel a technológiával automatizálható a reklamációs dokumentumok olvasásának és feldolgozásának folyamata, amely manuálisan időigényes és hibás lehet.
A Nanonet bevezetésének előnyeit már több ügyfél is tapasztalta –
- Gyors és pontos adatkinyerés: A Nanonets OCR gyorsan és pontosan tudja kivonni a szöveges adatokat a követelések dokumentumaiból, csökkentve ezzel a kézi adatbevitelhez kapcsolódó időt és költségeket. Ez a technológia csökkentheti a kézi adatbevitel során előforduló hibák kockázatát is, javítva az adatok pontosságát.
- Javított feldolgozási idők: Az igények feldolgozásának Nanonets OCR-rel történő automatizálásával a követelések gyorsabban és hatékonyabban dolgozhatók fel. Ez csökkentheti a követelés feldolgozásának idejét, ami javíthatja az ügyfelek elégedettségét és csökkentheti a kézi feldolgozás költségeit.
- Automatizált követelésbesorolás: A Nanonets OCR használható a követelések meghatározott kritériumok alapján történő osztályozására is, mint például a kártípus vagy a súlyosság. Ez segíthet a biztosítóknak abban, hogy prioritást állítsanak fel a kárigények feldolgozásakor, biztosítva, hogy először a sürgős károkat dolgozzák fel.
- Csalások felderítése: A Nanonets OCR használható a kárigénylési dokumentumokban előforduló esetleges csalások észlelésére az adatok következetlenségeinek vagy anomáliáinak azonosításával. Ez segíthet a biztosítóknak megelőzni a csalárd kárigényeket, és megtakarítani a csalárd tevékenységgel kapcsolatos költségeket.
- Jobb vevői élmény: A Nanonets OCR-rel történő kárfeldolgozás automatizálásával a biztosítók jobb ügyfélélményt nyújthatnak azáltal, hogy csökkentik a feldolgozási időt és javítják a pontosságot. Ez a vásárlói elégedettség és hűség növekedéséhez vezethet.
- Csökkentett működési költségek: Az igények feldolgozásának automatizálása a Nanonets OCR segítségével csökkentheti a kézi adatbevitellel és -feldolgozással kapcsolatos költségeket. Ez jelentős költségmegtakarítást eredményezhet a biztosítók számára, ami alacsonyabb díjak vagy magasabb juttatások formájában hárítható át az ügyfelekre.
A Nanonets egyik AI-szakértője felveheti Önnel a kapcsolatot, hogy megbeszélje a használati esetét, beállítsa a modellt, és 15 percen belül bemutatót készítsen.
Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
Esettanulmányok a reklamációs folyamatok automatizálásáról
A Claims Prcoess Automationt hevesen elfogadták az egészségügyi és biztosítóintézetek, és azonnali és jelentős megtérülést tapasztaltak.
Egyre nagyobb a felhajtás ezen a területen. Nézd meg -
- Kárbevétel és -besorolás: A kárigények kezdeti felvételének és elbírálásának automatizálása csökkentheti a követelések feldolgozásához szükséges időt és erőforrásokat, javítva a hatékonyságot és csökkentve a hibákat. Az Accenture tanulmánya szerint az automatizálás akár 80%-kal is csökkentheti a követelések feldolgozásának idejét.
- Szolgáltatói hitelesítés: A szolgáltatói hitelesítés automatizálása csökkentheti a kézi ellenőrzés idejét és költségeit, valamint javíthatja a pontosságot. A Nemzeti Minőségbiztosítási Bizottság (NCQA) tanulmánya megállapította, hogy a szolgáltatói hitelesítés automatizálása akár 1.5 millió dollárt is megtakaríthat évente a nagy egészségügyi tervek esetében.
- Kárigények elbírálása: A követelések elbírálásának automatizálása csökkentheti a kézi felülvizsgálat idejét és költségeit, valamint javíthatja a pontosságot. Az észak-karolinai Blue Cross Blue Shield mesterséges intelligencia által vezérelt követelésautomatizálást valósít meg.
- Előzetes engedélyezés: Az előzetes engedélyezés automatizálása csökkentheti a kézi ellenőrzés idejét és költségeit, valamint javíthatja a pontosságot. A CAQH tanulmánya szerint az előzetes engedélyezés automatizálása akár évi 3.3 milliárd dollárt is megtakaríthat az egészségügyi szolgáltatóknak.
- Csalásfelderítés: A csalásfelderítés automatizálása csökkentheti a csalárd követelések kifizetésének kockázatát, így az egészségügyi szolgáltatók és a biztosítótársaságok évente több milliárd dollárt takaríthatnak meg. Az Anthem együttműködött a Google-lal, hogy megbirkózzanak a mesterséges intelligencia segítségével történő csalások felderítésével.
- Megtagadáskezelés: Az elutasításkezelés automatizálása csökkentheti az elutasított követelések fellebbezéséhez szükséges időt és erőforrásokat, javítva a hatékonyságot és csökkentve a hibákat. A The Advisory Board Company tanulmánya szerint a megtagadáskezelés automatizálása akár 63%-kal is csökkentheti az elutasított kereset fellebbezésének átlagos idejét.
- Jogosultság ellenőrzése: Az automatikus jogosultság-ellenőrzés biztosíthatja, hogy a kárigényeket csak a jogosult betegek után fizessék ki, csökkentve ezzel a csalások és hibák kockázatát. Egy tanulmány megállapította, hogy a jogosultság ellenőrzésének automatizálása akár 11.1 milliárd dollárt is megtakaríthat az egészségügyi szolgáltatóknak évente.
- Fizetésfeldolgozás: A fizetési feldolgozás automatizálása csökkentheti a kézi ellenőrzés idejét és költségeit, valamint javíthatja a pontosságot. A Biztosítási Biztosok Országos Szövetsége (NAIC) tanulmánya szerint a fizetési feldolgozás automatizálása akár 30%-kal is csökkentheti a költségeket.
- Ügyfélszolgálat: Az ügyfélszolgálat automatizálása javíthatja az ügyfélélményt, és csökkentheti a kézi felülvizsgálat idejét és költségeit. A Forrester tanulmánya szerint az ügyfelek 63%-a nagyobb valószínűséggel térne vissza egy jó ügyfélszolgálattal rendelkező céghez.
- Jelentéskészítés és elemzés: A jelentéskészítés és elemzés automatizálása értékes betekintést nyújthat az egészségügyi szolgáltatóknak és a biztosítótársaságoknak a követelések feldolgozásához és a trendekbe. A Deloitte tanulmánya szerint a jelentéskészítés és az elemzés automatizálása javíthatja a döntéshozatalt és akár 50%-kal csökkentheti a költségeket.
A követelésfeldolgozás automatizálásának lépései
Az alábbiakban lépésről lépésre olvashat arról, hogy mit kell tennie egy vállalkozásnak ahhoz, hogy elkezdhesse használni a Nanonets OCR-t a követelések folyamatának automatizálásához:
- Határozza meg követelményeit: Az első lépés az igénylési folyamat Nanonets OCR segítségével történő automatizálásával kapcsolatos konkrét követelmények meghatározása. Ez magában foglalja a feldolgozandó dokumentumok típusainak, a kinyerni kívánt adatmezők és az alkalmazni kívánt üzleti szabályok meghatározását.
- Regisztráljon a Nanonets OCR-re: Látogassa meg a Nanonets webhelyét (https://app.nanonets.com/#/signup), és regisztráljon egy fiókot. A Nanonets ingyenes próbaverziót kínál, amely lehetővé teszi az OCR technológia tesztelését, és annak megállapítását, hogy megfelel-e az Ön igényeinek.
- Mintadokumentumok feltöltése: Miután regisztrált egy fiókra, töltsön fel egy mintadokumentumot a Nanonets OCR platformra. Ezeknek a dokumentumoknak a követelési eljárás során feldolgozandó dokumentumok típusait kell képviselniük, például orvosi számlákat vagy biztosítási igénylőlapokat.
- Az OCR-modell betanítása: Használja a Nanonets OCR-platformot az OCR-modell betanításához, hogy felismerje a mintadokumentumokból kinyerni kívánt adatmezőket. Ez magában foglalja a releváns adatmezők kiemelését a mintadokumentumokban, és példákat ad arra, hogy az adatoknak hogyan kell kinézniük.
- Tesztelje az OCR-modellt: Miután betanította az OCR-modellt, tesztelje azt egy tesztdokumentumkészleten, hogy megbizonyosodjon arról, hogy pontosan ki tudja bontani a szükséges adatmezőket. Ha szükséges, finomítsa a modellt, és képezze újra, amíg el nem éri a kívánt pontossági szintet.
- Integrálás a követelési folyamatba: Ha elégedett az OCR-modell pontosságával, integrálja azt a reklamációs folyamat automatizálási rendszerébe. Ez magában foglalhatja az IT-csapattal való együttműködést egyéni integrációk kidolgozásában, vagy a Nanonets által biztosított előre beépített csatlakozók használatát.
- Monitorozás és finomítás: Végül figyelje az OCR-modell teljesítményét, és szükség szerint finomítsa, hogy továbbra is pontosan kinyerje az adatokat a követelések dokumentumaiból.
E lépések követésével a vállalkozások sikeresen alkalmazhatják a Nanonets OCR-t a kárigénylési folyamatok automatizálásához, és nagyobb hatékonyságot, pontosságot és költségmegtakarítást érhetnek el.
A fenti lépéseken kívül ütemezhet egy bemutatót a Nanonets mesterséges intelligencia-szakértőjével, hogy megvitassák a követelési folyamat automatizálásával kapcsolatos konkrét használati esetüket. Ez a lehetőség lehetővé teszi a vállalkozások számára, hogy személyre szabottabb élményt kapjanak, és bármilyen kérdésükre szakértőtől kapjanak választ. A demó során az AI szakértő létrehoz egy Nanonets fiókot és modellt az üzleti igények alapján, személyre szabott bemutatót készít az OCR technológiáról, és megvitatja az integrációs lehetőségeket. Segíthetnek a vállalkozásoknak abban is, hogy megtalálják az igényeiknek leginkább megfelelő ártervet.
Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
A követelések folyamatának automatizálásának jövője
Az AI megjelenésével a követelésfeldolgozás munkafolyamatának egyre több folyamata automatizálható. Eddig soha nem látott automatizált munkafolyamatok megvalósítása lehetséges ezen a tartományon. Nézzünk néhány példát –
- A követelések valós idejű feldolgozása: A követelésfeldolgozás automatizálásának egyik fő előnye a követelések valós idejű feldolgozásának lehetősége. A biztosítótársaságok automatizálási eszközökkel elemezhetik a káradatokat, és gyorsan, manuális beavatkozás nélkül hozhatnak döntéseket a káreseményekkel kapcsolatban. Ez csökkentheti az egyes követelések feldolgozásához szükséges időt és erőfeszítést, ami gyorsabb kifizetést és nagyobb ügyfél-elégedettséget eredményez.
- Személyre szabott követeléskezelés: Az automatizálás másik kulcsfontosságú előnye, hogy az igénylési folyamat személyre szabható az ügyfelek preferenciái és előzményei alapján. A mesterséges intelligencia által vezérelt eszközök segítségével a biztosítótársaságok elemezhetik az ügyfelek adatait, és személyre szabott, az egyes ügyfelek igényeihez szabott kárkezelési élményeket nyújthatnak. Ez segíthet az ügyfelek elégedettségének és hűségének javításában, mivel az ügyfelek úgy érzik, egyedi igényeiket kielégítik.
- A csalások felderítése és megelőzése: Az automatizálási eszközök a biztosítási csalások felderítésére és megelőzésére is használhatók, ami jelentős kihívás az iparág számára. Az adatok és minták elemzésével a gépi tanulási algoritmusok észlelhetik a csalárd követeléseket, minimalizálják a biztosítótársaságok veszteségeit, és biztosítják, hogy a jogos követeléseket gyorsan és pontosan kifizessék.
- Egyszerűsített igénylési munkafolyamat: Az automatizálás elősegítheti a követelések munkafolyamatának egyszerűsítését a hibák valószínűségének csökkentésével és az ismétlődő feladatok automatizálásával. Ez elősegítheti a követelések gyors és pontos feldolgozását, csökkentve a követelések kezeléséhez szükséges időt és erőfeszítést.
- Chatbotok az ügyfélszolgálathoz: A chatbotok használata a követelésfeldolgozásban segítheti az ügyfeleket, hogy gyorsan és egyszerűen nyújtsák be panaszaikat. A chatbotok végigvezethetik az ügyfeleket a panaszbenyújtási folyamaton, válaszolhatnak a kérdésekre, és támogatást nyújthatnak, csökkentve az emberi beavatkozás szükségességét és felgyorsítva a követelések folyamatát.
- Automatikus kárelbírálás: Az automatizálási eszközökkel az igények automatikusan elbírálhatók, csökkentve a kézi beavatkozás szükségességét és felgyorsítva a folyamatot. A gépi tanulási algoritmusok gyorsan és pontosan elemezhetik az adatokat, és gyorsan és pontosan hozhatnak döntéseket a követelésekkel kapcsolatban, ami gyorsabb kifizetést és nagyobb ügyfél-elégedettséget eredményez.
- Digitális kártérítési dokumentáció: A dokumentálási folyamat digitalizálásával és automatizálásával a biztosítók csökkenthetik a kárbejelentési folyamatba bevont papír alapú dokumentumok mennyiségét. Ez elősegítheti a követelések munkafolyamatának egyszerűsítését és a költségek csökkentését, ami nagyobb hatékonyságot és pontosságot eredményez.
- Kép- és videóelemzés: Speciális kép- és videóelemző eszközök használhatók a vizuális adatokon alapuló követelések feldolgozására, például járműkárokra, anyagi károkra és orvosi vizsgálatokra. Az automatizálási eszközök segítségével a biztosítótársaságok gyorsan és pontosan elemezhetik ezeket az adatokat, csökkentve ezzel a károk kezeléséhez szükséges időt és erőfeszítést.
- Nanonets OCR dokumentum szkenneléshez: A Nanonets OCR egy hatékony eszköz, amellyel automatizálható a dokumentumok beolvasása, és javítható a pontosság a dokumentumok beolvasásában és adatok kinyerésében. Az OCR technológia használatával a biztosítótársaságok csökkenthetik a káresemények kezeléséhez szükséges időt és erőfeszítést, és javíthatják a dokumentumfeldolgozás pontosságát.
- AI-alapú követelésfeldolgozás: A gépi tanulási algoritmusok kihasználásával a biztosítótársaságok elemezhetik az adatokat, és pontosabb előrejelzéseket készíthetnek a követelések elfogadásának vagy elutasításának valószínűségéről. Ez javíthatja a követelések feldolgozásának pontosságát, és csökkentheti a kézi beavatkozás szükségességét.
- Hangfelismerés a követelések benyújtásához: A hangfelismerő technológia segítségével a kimondott szó szöveges adatokká alakítható, amelyeket automatizálási eszközökkel lehet feldolgozni. Azáltal, hogy lehetővé teszik az ügyfelek számára, hogy hangon keresztül nyújtsák be kárigényeiket, a biztosítótársaságok csökkenthetik a káresemények kezeléséhez szükséges időt és erőfeszítést, és javíthatják az ügyfélélményt.
- Intelligens szerződések a követeléskezeléshez: Az intelligens szerződések segítségével automatizálható a követelésfeldolgozás, valamint előre meghatározott kritériumok alapján szabályokat és feltételeket érvényesíthetünk. Ez segíthet javítani a követelések feldolgozásának pontosságát és csökkenteni a kézi beavatkozás szükségességét, ami gyorsabb kifizetésekhez és nagyobb ügyfél-elégedettséghez vezet.
- Prediktív elemzés a követelések feldolgozásához: A korábbi adatok és minták elemzésével a prediktív elemző eszközök segíthetnek a biztosítótársaságoknak azonosítani a lehetséges problémákat, és proaktív lépéseket tenni a kárigények elutasításának megakadályozására.
- Kiterjesztett valóság követelésvizsgálatokhoz: A biztosítási kiigazítók a kiterjesztett valóság eszközeit használhatják a távoli ellenőrzések elvégzésére, csökkentve a helyszíni ellenőrzések szükségességét és felgyorsítva a kárigénylési folyamatot.
- Blockchain követelések feldolgozásához: A blokklánc technológia segítségével a biztosítótársaságok automatizálhatják a kárigénylési folyamatot, és javíthatják a kárigénylési folyamat átláthatóságát, biztonságát és bizalmát.
Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
Napjaink gyorsan fejlődő egészségügyi ágazatában a követelések folyamatának automatizálása már nem csak lehetőség, hanem szükségszerűség is. A kárigénylési folyamat automatizálása számos előnnyel jár, nemcsak a biztosítók, hanem az egészségügyi szolgáltatók és a betegek számára is. Az adminisztratív terhek csökkentésével, a pontosság és hatékonyság javításával, valamint a betegek élményének javításával a reklamációs folyamat automatizálása intelligens befektetés bármely egészségügyi vagy biztosítóintézet számára.
A kárigénylési folyamat automatizálásának egyik fő előnye az adminisztratív terhek csökkentése. A kézi követelésfeldolgozás gyakran idő- és munkaigényes folyamat, amelynek kezelése jelentős erőforrásokat igényel. A kárigénylési folyamat automatizálása megkönnyítheti az adminisztratív feladatokat, például az adatbevitelt és a kárigények elbírálását, ami viszont értékes időt és erőforrásokat szabadíthat fel más feladatokra, például a betegellátásra.
Az adminisztratív terhek csökkentése mellett az igénylési folyamat automatizálása a pontosságot és a hatékonyságot is javíthatja. Az automatizálás az emberi hibák lehetőségének kiküszöbölésével biztosíthatja a követelések pontos és gyors feldolgozását, csökkentve a költséges hibák és késedelmek valószínűségét. Az automatizálás segíthet a csaló követelések azonosításában is, csökkentve a csalás kockázatát és javítani a követelések általános pontosságát.
A kárigénylési folyamat automatizálásának másik előnye a jobb páciensélmény. Az automatizált igényfeldolgozás csökkentheti a betegek visszatérítéséhez szükséges időt, ami viszont javíthatja a betegek elégedettségét és lojalitását. Az automatizálás hozzájárulhat az átláthatóság javításához is, mivel a betegek valós idejű frissítéseket kapnak panaszaik állapotáról, és csökkentik a nyomon követési vizsgálatok szükségességét.
A legfontosabb talán az, hogy a követelések folyamatának automatizálása hozzájárulhat az általános egészségügyi eredmények javításához. Az adminisztratív terhek csökkentésével és a hatékonyság javításával az automatizálás segíthet az egészségügyi szolgáltatóknak abban, hogy jobban összpontosítsanak a betegek ellátására, ami jobb egészségügyi eredményekhez vezet a betegek számára. Az automatizálás segíthet csökkenteni az egészségügyi ellátás költségeit is, elérhetőbbé és megfizethetőbbé téve az egészségügyi ellátást a betegek számára.
Ezen előnyök ellenére sok egészségügyi és biztosítóintézet lassan alkalmazza a kárigénylési folyamat automatizálását. Ennek egyik oka az a felfogás, hogy az automatizálás túl drága vagy túl bonyolult megvalósítani. A technológia fejlődésével és a felhőalapú megoldások elérhetőségével azonban az automatizálás ma már minden eddiginél elérhetőbb és megfizethetőbb.
A követelések folyamatának automatizálásának átvételének másik akadálya a technológia összetettsége és az esetleges megszakítások miatti aggodalom, amelyet ez a kialakult munkafolyamatokban okozhat. Ez az aggodalom azonban nagyrészt alaptalan, mivel számos automatizálási megoldás zökkenőmentesen integrálható a meglévő rendszerekbe, a folyamatban lévő műveletek minimális megzavarása mellett. Ezenkívül számos automatizálási szolgáltató széleskörű támogatást és képzést kínál, hogy segítse az egészségügyi és biztosítóintézeteket az automatizálásra való átállásban és a zökkenőmentes megvalósításban.
Valójában az automatizálás előnyei messze meghaladják az elfogadásával járó lehetséges kockázatokat és kihívásokat. Az igénylési folyamat automatizálásával az egészségügyi és biztosítóintézetek nemcsak az adminisztratív terheket csökkenthetik, hanem a betegek ellátásának minőségét is javíthatják. Az automatizálás segíthet a betegadatok mintáinak és tendenciáinak azonosításában, lehetővé téve az egészségügyi szolgáltatók számára, hogy megalapozottabb döntéseket hozzanak a kezelési lehetőségekről és javítsák a betegek kimenetelét. Ezenkívül az automatizálás segíthet a biztosítóknak a kockázatok jobb kezelésében és a csalások csökkentésében, ami megfizethetőbb és elérhetőbb biztosítási fedezetet eredményez a betegek számára.
Röviden, a kárigénylési folyamat automatizálása döntő jelentőségű befektetés minden olyan egészségügyi vagy biztosítóintézet számára, amely versenyképes akar maradni a mai rohanó egészségügyi ágazatban. Az adminisztratív feladatok egyszerűsítésére, a pontosság és hatékonyság javítására, valamint a betegek élményének és eredményének javítására szolgáló automatizálási megoldások kihasználásával az egészségügyi és biztosítási szolgáltatók magasabb színvonalú ellátást nyújthatnak, csökkenthetik a költségeket, és végső soron erősebb, rugalmasabb egészségügyi rendszereket építhetnek ki mindenki javára.
Automatizálni szeretné a követelésfeldolgozást? Ne keressen tovább! Próbálja ki ingyen a Nanonets Claims Processing automatizált munkafolyamatokat.
- SEO által támogatott tartalom és PR terjesztés. Erősödjön még ma.
- Platoblockchain. Web3 metaverzum intelligencia. Felerősített tudás. Hozzáférés itt.
- Forrás: https://nanonets.com/blog/claims-process-automation/
- :is
- $3
- $ UP
- 1
- 2023
- a
- képesség
- Rólunk
- felett
- Accenture
- hozzáférhető
- baleset
- Szerint
- Fiók
- pontosság
- pontos
- pontosan
- Elérése
- ér
- tevékenység
- mellett
- További
- további információ
- adminisztratív
- elfogadja
- fogadott
- Elfogadása
- Örökbefogadás
- fejlett
- előlegek
- megérkezés
- tanácsadó
- Tanácsadó Testület
- megfizethető
- ellen
- AI
- AI-hajtású
- algoritmusok
- Minden termék
- lehetővé téve
- lehetővé teszi, hogy
- már
- összeg
- elemzés
- analitika
- elemez
- elemzése
- és a
- Évente
- Másik
- válasz
- app
- fellebbezés
- alkalmaz
- Alkalmazása
- megfelelő
- jóváhagyott
- VANNAK
- körül
- mesterséges
- mesterséges intelligencia
- AS
- megjelenés
- szempontok
- értékelni
- értékelés
- társult
- Egyesület
- biztosíték
- At
- bővített
- Kiterjesztett valóság
- meghatalmazás
- automatizált
- Automatizált
- automatikusan
- automatizálás
- Automatizálás
- autóipari
- elérhetőség
- átlagos
- korlát
- alapján
- alapvető
- BE
- előtt
- kezdődik
- hogy
- haszon
- Előnyök
- BEST
- Jobb
- előítélet
- Számla
- Billió
- milliárd
- Bankjegyek
- blockchain
- Blockchain technológia
- Kék
- bizottság
- épít
- teher
- üzleti
- vállalkozások
- by
- számít
- hívás
- TUD
- Kaphat
- autó
- Kártyák
- ami
- eset
- esetek
- Okoz
- okozott
- bizonyos
- kihívás
- kihívások
- esély
- karakter
- karakter felismerés
- chatbots
- ellenőrizze
- követelés
- követelések
- Kárkezelés
- osztályoz
- ügyfél részére
- gyűjt
- bizottság
- Companies
- vállalat
- összehasonlítani
- Kárpótlás
- versenyképes
- bonyolultság
- teljesítés
- bonyolult
- számítógép
- Számítógépes látás
- Vonatkozik
- Körülmények
- Magatartás
- következetes
- tanácsadó
- tartalom
- tovább
- szerződések
- megtérít
- Költség
- költségmegtakarítás
- kiadások
- lefedettség
- fedett
- kritériumok
- Kereszt
- kritikus
- szokás
- vevő
- ügyféladatok
- Vásárlói élmény
- Vevői elégedettség
- Vevőszolgálat
- Ügyfelek
- szabott
- dátum
- adatbevitel
- adatbázis
- adatbázisok
- találka
- nap
- üzlet
- döntés
- Döntéshozatal
- határozatok
- késedelmek
- szállít
- Deloitte
- Demó
- Érzékelés
- Határozzuk meg
- meghatározó
- Fejleszt
- különböző
- digitális
- Digitális fizetés
- digitalizálás
- megvitatni
- Zavar
- zavarok
- dokumentum
- dokumentáció
- dokumentumok
- dollár
- domain
- vezetés
- alatt
- minden
- könnyen
- hatékonyság
- eredményesen
- erőfeszítés
- Elektronikus
- elektronikusan
- jogosultság
- választható
- beágyazott
- lehetővé teszi
- lehetővé téve
- fokozott
- fokozása
- biztosítására
- biztosítása
- belépés
- hiba
- hibák
- megalapozott
- intézmény
- becslések
- EVER
- Minden
- minden nap
- fejlődik
- példa
- példák
- létező
- drága
- tapasztalat
- Tapasztalatok
- szakértő
- szakértők
- feltárása
- kiterjedt
- kivonat
- kivonni az adatokat
- pörgős
- gyorsabb
- Fed
- Fields
- Végül
- Találjon
- végek
- vezetéknév
- Összpontosít
- követ
- következő
- A
- forma
- formák
- Forrester
- talált
- csalás
- csalások felderítése
- csaló
- csalárd tevékenység
- Ingyenes
- ingyenes próbaverzió
- ból ből
- teljesen
- alapok
- további
- gyűjtése
- generál
- kap
- jó
- nagyobb
- útmutató
- Kezelés
- Legyen
- Egészség
- egészségbiztosítás
- egészségügyi
- egészségügyi ágazat
- segít
- <p></p>
- kiemelve
- történeti
- történelem
- Kórház
- Hogyan
- azonban
- HTML
- HTTPS
- emberi
- azonosítani
- azonosító
- Identitás
- kép
- képek
- azonnali
- végre
- végrehajtás
- munkagépek
- javul
- javított
- javítja
- javuló
- in
- incidens
- magában foglalja a
- Beleértve
- bele
- <p></p>
- Növeli
- iparágak
- ipar
- információ
- tájékoztatták
- kezdetben
- kezdeményez
- Érdeklődés
- meglátások
- utasítás
- biztosítás
- biztosítók
- integrálni
- integrált
- integráció
- integrációk
- Intelligencia
- Nemzetközi
- beavatkozás
- beruházás
- vonja
- részt
- kérdés
- kérdések
- IT
- ITS
- Kulcs
- munkaerő
- nyelv
- nagy
- nagymértékben
- vezet
- vezető
- tanulás
- szint
- Tőkeáttétel
- erőfölény
- mint
- Valószínű
- Lista
- elhelyezkedés
- hosszabb
- néz
- hasonló
- MEGJELENÉS
- veszteség
- Sok
- Hűség
- gép
- gépi tanulás
- Fő
- csinál
- Gyártás
- kezelése
- vezetés
- irányítási rendszer
- kézikönyv
- kézi munka
- kézzel
- sok
- Mérkőzés
- egyező
- orvosi
- Megfelel
- mód
- esetleg
- millió
- minimális
- minimalizálása
- jegyzőkönyv
- hibákat
- Mobil
- Mobil alkalmazás
- mobil fizetések
- modell
- modellek
- monitor
- több
- Ráadásul
- a legtöbb
- többszörös
- név
- nevek
- nemzeti
- Természetes
- Természetes nyelv
- Természetes nyelvi feldolgozás
- Keresse
- elengedhetetlen
- Szükség
- szükséges
- igények
- Északi
- észak-karolina
- szám
- számok
- számos
- számos előnye
- OCR
- of
- ajánlat
- felajánlás
- Ajánlatok
- on
- ONE
- folyamatban lévő
- online
- operatív
- Művelet
- optikai karakter felismerés
- opció
- Opciók
- érdekében
- Más
- Egyéb
- átfogó
- áttekintés
- fizetett
- festék
- papír alapú
- társult
- Elmúlt
- beteg
- betegellátás
- betegadatok
- betegek
- minták
- fizetés
- fizetési módok
- fizetésfeldolgozás
- kifizetések
- kifizetések
- PayPal
- észlelés
- teljesítmény
- megszemélyesít
- Személyre
- kép
- terv
- tervek
- emelvény
- Plató
- Platón adatintelligencia
- PlatoData
- politika
- Portál
- lehetséges
- potenciális
- erős
- Tippek
- Prediktív elemzés
- preferenciák
- megakadályozása
- árazás
- Előzetes
- Fontossági sorrendet
- proaktív
- folyamat
- Folyamat automatizálás
- Folyamatok
- feldolgozás
- jövedelmezőség
- ingatlan
- ad
- feltéve,
- ellátó
- szolgáltatók
- biztosít
- amely
- vontatás
- Vásárlás
- megrendelés
- célokra
- világítás
- Kérdések
- gyorsabb
- gyorsan
- hatótávolság
- gyorsan
- Olvasás
- real-time
- Valóság
- ok
- bevételek
- kap
- elismerés
- elismerik
- nyilvántartások
- csökkenteni
- Csökkent
- csökkenti
- csökkentő
- szabályozók
- összefüggő
- eltávolítása
- javítás
- ismétlő
- Számolt
- Jelentő
- Jelentések
- képvisel
- kötelező
- követelmények
- rugalmas
- Tudástár
- eredményez
- kapott
- visszatérés
- Kritika
- felülvizsgálata
- Kockázat
- kockázatok
- szabályok
- s
- azonos
- elégedettség
- elégedett
- elégedett valamivel
- Megtakarítás
- megtakarítás
- Megtakarítás
- letapogatás
- menetrend
- zökkenőmentesen
- biztosan
- biztonság
- keres
- szolgáltatás
- Szolgáltatások
- készlet
- Shield
- Webshop
- rövid
- kellene
- <p></p>
- aláírt
- jelentős
- lassú
- okos
- Intelligens szerződések
- szoftver
- Megoldások
- néhány
- Források
- különleges
- sebesség
- állapota
- kezdet
- Állapot
- tartózkodás
- Lépés
- Lépései
- áramvonal
- erősebb
- tanulmányok
- Tanulmány
- benyújtása
- beküldése
- benyújtott
- sikeresen
- ilyen
- kíséret
- támogatás
- Támogató
- Sebészet
- rendszer
- Systems
- szabott
- Vesz
- tart
- Feladat
- feladatok
- csapat
- Technológia
- telematika
- teszt
- hogy
- A
- az információ
- azok
- Ezek
- harmadik fél
- Keresztül
- idő
- időigényes
- alkalommal
- nak nek
- Ma
- is
- szerszám
- szerszámok
- vágány
- Vonat
- kiképzett
- Képzések
- átruházás
- átmenet
- Átláthatóság
- kezelés
- Trends
- egészségügyi osztályozás
- próba
- Bízzon
- FORDULAT
- típusok
- Végül
- egyedi
- Frissítés
- sürgős
- us
- használ
- használati eset
- érvényesítés
- Értékes
- különféle
- jármű
- Igazolás
- ellenőrzött
- ellenőrzése
- keresztül
- videó
- Vimeo
- látomás
- Látogat
- Hang
- hangfelismerés
- kötet
- Út..
- weboldal
- JÓL
- Mit
- vajon
- ami
- míg
- lesz
- val vel
- belül
- nélkül
- szó
- Munka
- dolgozók
- munkafolyamat
- munkafolyamatok
- dolgozó
- művek
- lenne
- A te
- zephyrnet