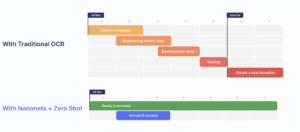
Was ist Schadenprozessautomatisierung?
Anspruchsprozessautomatisierung ist der Einsatz von Technologie zur Automatisierung der Bearbeitung und Verarbeitung von Gesundheits- und Versicherungsansprüchen. Diese Technologie ermöglicht es Versicherern, ihre Schadenprozesse zu rationalisieren, manuelle Arbeit zu reduzieren und die Effizienz zu verbessern. Automatisierte Schadenbearbeitungssoftware nutzt maschinelles Lernen, künstliche Intelligenz und Verarbeitung natürlicher Sprache, um Daten aus verschiedenen Quellen zu sammeln und zu analysieren, sodass Versicherer Ansprüche schneller und genauer bearbeiten können. Die Automatisierung des Schadenprozesses bietet auch Vorteile wie Kosteneinsparungen, besseren Kundenservice, verbesserte Datengenauigkeit und -sicherheit sowie ein geringeres Fehler- und Betrugsrisiko.
So funktioniert die Schadenprozessautomatisierung
Wir werden uns nun ein Bild davon machen, wie ein vollständig automatisierter Workflow zur Schadensbearbeitung aussieht. Viele Einrichtungen integrieren bestimmte Aspekte dieses Arbeitsablaufs selektiv in ihren Betrieb, während andere den vollständig automatisierten Arbeitsablauf von Anfang bis Ende übernehmen.
Darauf folgt eine zusammengestellte Liste der besten Unternehmen, die jeden Aspekt des Ablaufs der Schadenbearbeitung für Sie anbieten.
Hier ist eine Schritt-für-Schritt-Übersicht, wie die Automatisierung des Schadenprozesses funktioniert –
- Erstschadenmeldung: Der Prozess beginnt, wenn ein Versicherungsnehmer dem Versicherer einen Schaden meldet. In vielen Fällen kann dies über ein Online-Portal oder eine mobile App erfolgen. Der Versicherungsnehmer stellt grundlegende Informationen über den Anspruch bereit, wie z. B. das Datum und den Ort des Vorfalls sowie alle unterstützenden Unterlagen oder Bilder.
- Anspruchsbewertung: Sobald der Schaden gemeldet wurde, verwendet der Versicherer automatisierte Tools, um den Schaden zu bewerten und festzustellen, ob er durch die Police abgedeckt ist. Dies kann die Analyse der Policensprache, die Überprüfung der gemeldeten Schäden und die Konsultation von Datenbanken Dritter umfassen, um die Identität des Anspruchstellers und die bisherige Schadenhistorie zu überprüfen.
- Anspruchsvalidierung: Wenn der Anspruch als gültig erachtet wird, beginnt der Versicherer mit der Validierung des Anspruchs, indem er zusätzliche Informationen wie Krankenakten oder Kostenvoranschläge für die Reparatur sammelt. Dieser Prozess kann auch automatisiert werden, indem Software Daten aus verschiedenen Quellen zieht und KI-Algorithmen verwendet, um die Gültigkeit des Anspruchs zu bewerten.
- Schadensentscheidung: Auf der Grundlage der während der Bewertungs- und Validierungsphase gesammelten Informationen trifft der Versicherer eine Entscheidung über den Anspruch. Diese Entscheidung kann auch automatisiert werden, indem das System vordefinierte Regeln anwendet, um den angemessenen Zahlungsbetrag oder die Deckungsstufe zu bestimmen.
- Zahlungsabwicklung: Wird dem Anspruch stattgegeben, leitet der Versicherer die Zahlung an den Anspruchsteller ein. Dies kann die Automatisierung des Zahlungsvorgangs durch elektronische Überweisung oder andere digitale Zahlungsmethoden umfassen.
- Schadenanalyse: Schließlich kann der Versicherer automatisierte Tools verwenden, um die Schadendaten zu analysieren, um Muster und Trends zu identifizieren, die zur Verbesserung der Schadenprozesse und zur Reduzierung von Betrug verwendet werden können.
Unternehmen, die diese Dienstleistungen anbieten –
Hier sind einige Beispiele von Unternehmen, die Dienstleistungen für jeden Schritt der Schadenprozessautomatisierung anbieten:
- Erstschadenmeldung:
- Snapsheet: Bietet eine digitale Anspruchsplattform, die es Versicherungsnehmern ermöglicht, Ansprüche online oder über eine mobile App einzureichen. https://www.snapsheetclaims.com/
- Guidewell: Bietet eine digitale Plattform für das Management von Krankenversicherungsansprüchen, die es Versicherungsnehmern ermöglicht, Ansprüche einzureichen und ihren Status online zu verfolgen. https://www.guidewell.com/
- Anspruchsbewertung:
- Schichttechnologie: Verwendet KI-Algorithmen, um Schadensdaten zu analysieren und Betrug, Fehler und Anomalien zu erkennen. https://www.shift-technology.com/
- Casentric: Bietet eine Anspruchsverwaltungsplattform, die prädiktive Analysen verwendet, um potenzielle Probleme zu identifizieren und den Anspruchsprozess zu beschleunigen. https://www.casentric.com/
- Anspruchsvalidierung:
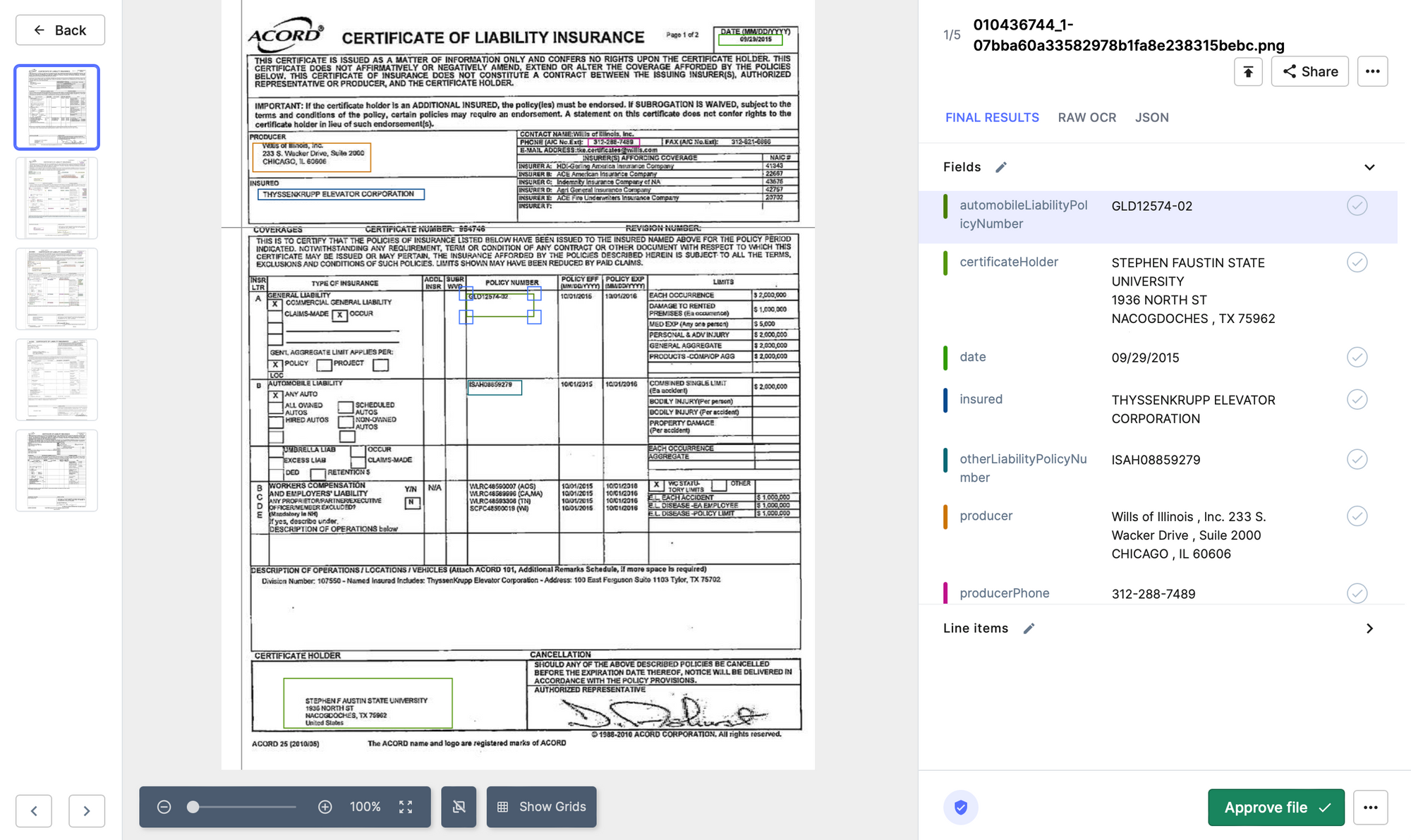
- Nanonetze: Nanonets OCR kann dabei helfen, den Prozess der Schadensvalidierung zu automatisieren, indem Schlüsselinformationen aus Schadensformularen extrahiert werden, wie z. B. Policennummern, Namen der Anspruchsberechtigten und Schadensbeschreibungen. Das System kann maschinelle Lernalgorithmen verwenden, um die extrahierten Daten zu analysieren und potenzielle Fehler oder Inkonsistenzen zu kennzeichnen. Dies kann Versicherern dabei helfen, Ansprüche schneller und genauer zu bearbeiten und den Zeit- und Kostenaufwand für die manuelle Validierung zu reduzieren.
Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
2. Verisk Analytics: Bietet eine Reihe von Tools für die Schadensvalidierung, einschließlich Analyse von Sach- und Unfallansprüchen, Überprüfung von Arztrechnungen und Verwaltung von Schadensersatzforderungen für Arbeitnehmer. https://www.verisk.com/
3. ClaimGenius: Verwendet Computer Vision und KI, um Fahrzeugschäden automatisch zu bewerten und Reparaturschätzungen zu erstellen. https://www.claimgenius.com/
- Schadensentscheidung:
- Nanonetze: Nanonets OCR kann verwendet werden, um den Prozess der Schadensentscheidung zu automatisieren. Beispielsweise kann das System Daten aus Reparaturkostenvoranschlägen, Arztrechnungen oder anderen Unterlagen extrahieren und maschinelle Lernmodelle verwenden, um den angemessenen Zahlungsbetrag basierend auf vordefinierten Regeln zu bestimmen. Dies kann Versicherern dabei helfen, schnellere und konsistentere Entscheidungen zu treffen und gleichzeitig das Risiko von Fehlern oder Voreingenommenheit zu verringern.
- Octo Telematics: Bietet telematikbasierte Lösungen, die es Versicherern ermöglichen, das Fahrverhalten zu überwachen und Prämien basierend auf dem Risiko zu berechnen. https://www.octotelematics.com/
- Behandelbar: Verwendet Computer Vision und KI, um Fahrzeugschäden automatisch zu bewerten und die angemessenen Reparaturkosten zu ermitteln. https://tractable.ai/
- Zahlungsabwicklung:
- Checkbook.io: Bietet eine digitale Scheckplattform, die es Versicherern ermöglicht, Zahlungen elektronisch und sicher zu tätigen. https://checkbook.io/
- PayPal: Bietet eine Reihe von digitalen Zahlungslösungen, einschließlich Online- und Mobilzahlungen, die für die Schadensbearbeitung verwendet werden können. https://www.paypal.com/
- Schadenanalyse:
- EXL Service: Bietet Analyselösungen, die Versicherern helfen, Schadendaten zu analysieren und ihre Prozesse zu verbessern. https://www.exlservice.com/
- Mitchell International: Bietet Anspruchsverwaltungs- und Analysesoftware für die Automobil- und Arbeitsunfallversicherungsbranche. https://www.mitchell.com/
Vorteile der Automatisierung der Schadenbearbeitung
- Erhöhte Effizienz: Die Automatisierung reduziert die manuelle Arbeit, erhöht die Geschwindigkeit und rationalisiert den Schadenprozess.
- Verbesserte Genauigkeit: Die Automatisierung verringert die Wahrscheinlichkeit menschlicher Fehler und verbessert die Genauigkeit bei der Schadenbearbeitung.
- Schnellere Bearbeitungszeiten: Die automatisierte Schadenbearbeitung ermöglicht kürzere Bearbeitungszeiten, was die Kundenzufriedenheit verbessern kann.
- Besserer Kundenservice: Schnellere Schadenbearbeitungszeiten, bessere Genauigkeit und schnellere Antworten auf Kundenanfragen können den Kundenservice verbessern.
- Reduzierte Kosten: Die Automatisierung reduziert den Bedarf an manueller Arbeit, was die Kosten senken und die Rentabilität verbessern kann.
- Verbesserte Compliance: Die Automatisierung kann dazu beitragen, die Einhaltung gesetzlicher Vorschriften sicherzustellen und das Risiko von Bußgeldern und Strafen zu verringern.
Schadenprozessautomatisierung mit Nanonets
Nanonets OCR ist eine KI-gestützte optische Zeichenerkennungstechnologie, die es Unternehmen ermöglicht, Informationen aus unstrukturierten Dokumenten wie Rechnungen, Quittungen und Versicherungsansprüchen zu extrahieren. Gesundheits- und Versicherungsunternehmen können diese Technologie nutzen, um ihre Schadensbearbeitung zu automatisieren und so manuelle Fehler zu reduzieren, die Bearbeitungszeit zu minimieren und die Kundenzufriedenheit zu verbessern.
Lassen Sie uns einige spezifische Anwendungsfälle mit Beispielen untersuchen, wie Versicherungs- und Gesundheitseinrichtungen Nanonets OCR für die Automatisierung von Schadenprozessen weiter nutzen können.
Bearbeitung von Versicherungsansprüchen
Versicherungsunternehmen erhalten täglich eine große Anzahl von Schadensfällen, die schnell und präzise bearbeitet werden müssen. Die Schadenbearbeitung ist jedoch eine zeitaufwändige und fehleranfällige Aufgabe, die häufig eine manuelle Dateneingabe und -prüfung erfordert. Durch den Einsatz von Nanonets OCR können Versicherungsunternehmen ihre Schadenbearbeitung automatisieren, die Bearbeitungszeit verkürzen und manuelle Fehler minimieren.
Beispielsweise kann eine Versicherungsgesellschaft einen Anspruch auf einen durch einen Unfall verursachten Autoschaden erhalten. Der Antragsteller reicht ein Bild der Rechnung der Werkstatt ein. Die Versicherung kann mit Nanonets OCR die relevanten Informationen aus der Rechnung extrahieren, wie beispielsweise die Reparaturkosten, das Datum der Reparatur und den Namen der Werkstatt. Diese Informationen können automatisch in das Schadenmanagementsystem eingespeist werden, das den Schaden dann schneller und genauer bearbeiten kann.

Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
Bearbeitung von Gesundheitsansprüchen
Gesundheitsdienstleister haben oft mit einer großen Anzahl von Versicherungsansprüchen zu tun, die schnell und präzise bearbeitet werden müssen. Nanonets OCR kann verwendet werden, um den Prozess des Extrahierens von Daten aus Arztrechnungen, Versicherungsansprüchen und anderen verwandten Dokumenten zu automatisieren. Dies kann Gesundheitsdienstleistern helfen, manuelle Fehler zu reduzieren und die Bearbeitung von Ansprüchen zu beschleunigen.
Beispielsweise kann ein Krankenhaus einen Versicherungsanspruch für die Operation eines Patienten erhalten. Das Krankenhaus kann Nanonets OCR verwenden, um die relevanten Informationen aus dem Antrag zu extrahieren, wie z. B. den Namen des Patienten, das Operationsdatum, die Art der durchgeführten Operation und die Kosten des Eingriffs. Diese Informationen können automatisch in das Schadenmanagementsystem des Krankenhauses eingespeist werden, das den Schaden dann schneller und genauer bearbeiten kann.
Zwei-Wege-Matching
Ein weiterer Anwendungsfall für Nanonets OCR in Versicherungs- und Gesundheitsunternehmen ist der Zwei-Wege-Matching. Dieser Prozess beinhaltet den Abgleich von Daten aus zwei unterschiedlichen Quellen, z. B. einer Rechnung und einer Bestellung oder einer Arztrechnung und einem Versicherungsanspruch.
Beispielsweise kann eine Versicherungsgesellschaft eine Rechnung von einem Gesundheitsdienstleister für die Behandlung eines Patienten erhalten. Die Versicherungsgesellschaft kann mit Nanonets OCR die relevanten Informationen aus der Rechnung extrahieren, wie beispielsweise den Namen des Patienten, das Behandlungsdatum und die Kosten des Eingriffs. Dieselben Informationen können auch dem Versicherungsantrag des Patienten entnommen werden.
Durch die Verwendung des Zwei-Wege-Abgleichs kann das Versicherungsunternehmen die aus der Rechnung extrahierten Informationen und den Versicherungsanspruch vergleichen, um sicherzustellen, dass sie übereinstimmen. Dies kann helfen, Unstimmigkeiten oder Fehler zu identifizieren, sodass das Unternehmen alle Probleme lösen kann, bevor der Anspruch bearbeitet wird.
Überprüfung von Policendokumenten
Versicherungen erhalten von ihren Kunden häufig Policenunterlagen, die geprüft und bearbeitet werden müssen. Durch die Verwendung von Nanonets OCR können Versicherungsunternehmen den Prozess des Extrahierens von Informationen aus Policendokumenten automatisieren, manuelle Fehler reduzieren und den Überprüfungsprozess beschleunigen.
Beispielsweise kann eine Versicherungsgesellschaft von einem Kunden ein Policendokument erhalten, das überprüft werden muss. Das Unternehmen kann mithilfe von Nanonets OCR die relevanten Informationen aus dem Dokument extrahieren, wie z. B. den Namen des Kunden, die Policennummer und die Art der Police. Diese Informationen können automatisch mit der Datenbank des Unternehmens abgeglichen werden, wodurch der Zeit- und Arbeitsaufwand für die manuelle Überprüfung reduziert wird.
Überprüfung von Krankenakten
Gesundheitsdienstleister müssen häufig Krankenakten von Patienten für Versicherungsansprüche und andere Zwecke überprüfen. Durch die Verwendung von Nanonets OCR können Gesundheitsdienstleister den Prozess der Datenextraktion aus Krankenakten automatisieren, manuelle Fehler reduzieren und den Verifizierungsprozess beschleunigen.
Beispielsweise muss ein Gesundheitsdienstleister möglicherweise die Krankengeschichte eines Patienten für einen Versicherungsanspruch überprüfen. Der Anbieter kann Nanonets OCR verwenden, um die relevanten Informationen aus den Krankenakten zu extrahieren, wie z. B. den Namen des Patienten, den Gesundheitszustand und die Behandlungshistorie. Diese Informationen können automatisch mit der Datenbank der Versicherungsgesellschaft abgeglichen werden, wodurch der Zeit- und Arbeitsaufwand für die manuelle Überprüfung reduziert wird.
Vorteile von Nanonets
Nanonets OCR ist der beste Weg, um mit der Automatisierung der Schadenbearbeitung zu beginnen. Diese Technologie kann verwendet werden, um den Prozess des Lesens und Verarbeitens von Schadensdokumenten zu automatisieren, der manuell zeitaufwändig und fehleranfällig sein kann.
Die Vorteile der Einführung von Nanonets wurden bereits für mehrere Kunden erkannt –
- Schnelle und genaue Datenextraktion: Nanonets OCR kann Textdaten schnell und genau aus Schadendokumenten extrahieren, wodurch Zeit und Kosten reduziert werden, die mit der manuellen Dateneingabe verbunden sind. Diese Technologie kann auch das Risiko von Fehlern verringern, die bei der manuellen Dateneingabe auftreten können, und die Datengenauigkeit verbessern.
- Verbesserte Bearbeitungszeiten: Durch die Automatisierung der Schadensbearbeitung mit Nanonets OCR können Schadensfälle schneller und effizienter bearbeitet werden. Dies kann die Zeit für die Bearbeitung eines Anspruchs verkürzen, was die Kundenzufriedenheit verbessern und die mit der manuellen Bearbeitung verbundenen Kosten senken kann.
- Automatisierte Schadenklassifizierung: Nanonets OCR kann auch verwendet werden, um Schadensfälle nach bestimmten Kriterien wie Schadensart oder Schweregrad zu klassifizieren. Dies kann Versicherern dabei helfen, die Schadensbearbeitung zu priorisieren und sicherzustellen, dass dringende Schadensfälle zuerst bearbeitet werden.
- Entdeckung eines Betruges: Nanonets OCR kann verwendet werden, um potenziellen Betrug in Schadendokumenten zu erkennen, indem Inkonsistenzen oder Anomalien in den Daten identifiziert werden. Dies kann Versicherern helfen, betrügerische Ansprüche zu verhindern und Kosten im Zusammenhang mit betrügerischen Aktivitäten zu sparen.
- Bessere Kundenerfahrung: Durch die Automatisierung der Schadenbearbeitung mit Nanonets OCR können Versicherer ein besseres Kundenerlebnis bieten, indem sie die Bearbeitungszeiten verkürzen und die Genauigkeit verbessern. Dies kann zu einer erhöhten Kundenzufriedenheit und Loyalität führen.
- Reduzierte Betriebskosten: Die Automatisierung der Schadenbearbeitung mit Nanonets OCR kann die mit der manuellen Dateneingabe und -verarbeitung verbundenen Kosten reduzieren. Dadurch können sich für Versicherer erhebliche Kosteneinsparungen ergeben, die in Form von niedrigeren Prämien oder verbesserten Leistungen an die Kunden weitergegeben werden können.
Einer unserer KI-Experten bei Nanonets kann Sie anrufen, um Ihren Anwendungsfall zu besprechen, Ihr Modell einzurichten und innerhalb von 15 Minuten eine Demo bereitzustellen.
Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
Fallstudien zur Automatisierung von Schadenprozessen
Claims Prcoess Automation wurde von Gesundheits- und Versicherungseinrichtungen stark angenommen, und sie haben sofortige und signifikante ROIs erzielt.
Um diese Domain wird immer mehr geredet. Schau mal -
- Anspruchserfassung und -prüfung: Die Automatisierung der anfänglichen Erfassung und Prüfung von Ansprüchen kann die Zeit und die Ressourcen reduzieren, die für die Bearbeitung von Ansprüchen erforderlich sind, wodurch die Effizienz verbessert und Fehler reduziert werden. Laut einer Studie von Accenture kann die Automatisierung die Bearbeitungszeit von Schadensfällen um bis zu 80 % verkürzen.
- Anbieter-Berechtigungsnachweis: Die Automatisierung der Anbieter-Berechtigungsnachweise kann den Zeit- und Kostenaufwand für die manuelle Überprüfung reduzieren und die Genauigkeit verbessern. Eine Studie des National Committee for Quality Assurance (NCQA) hat ergeben, dass die Automatisierung der Anbieter-Zertifizierung bei großen Gesundheitsplänen jährlich bis zu 1.5 Millionen US-Dollar einsparen kann.
- Anspruchsentscheidung: Die Automatisierung der Anspruchsentscheidung kann den Zeit- und Kostenaufwand für die manuelle Überprüfung reduzieren und die Genauigkeit verbessern. Blue Cross Blue Shield aus North Carolina implementiert KI-gestützte Forderungsautomatisierung.
- Vorabgenehmigung: Die Automatisierung der Vorabgenehmigung kann den Zeit- und Kostenaufwand für die manuelle Überprüfung reduzieren und die Genauigkeit verbessern. Laut einer Studie von CAQH können Gesundheitsdienstleister durch die Automatisierung der Vorabgenehmigung jährlich bis zu 3.3 Milliarden US-Dollar einsparen.
- Betrugserkennung: Die Automatisierung der Betrugserkennung kann das Risiko betrügerischer Zahlungen verringern und Gesundheitsdienstleistern und Versicherungsunternehmen jährlich Milliarden von Dollar sparen. Anthem hat sich mit Google zusammengetan, um die Betrugserkennung mithilfe von KI zu bekämpfen.
- Denial-Management: Die Automatisierung des Denial-Managements kann die Zeit und die Ressourcen reduzieren, die erforderlich sind, um gegen abgelehnte Ansprüche Einspruch einzulegen, die Effizienz verbessern und Fehler reduzieren. Laut einer Studie von The Advisory Board Company kann die Automatisierung des Ablehnungsmanagements die durchschnittliche Zeit bis zum Einspruch gegen einen abgelehnten Anspruch um bis zu 63 % verkürzen.
- Berechtigungsprüfung: Die automatisierte Berechtigungsprüfung kann sicherstellen, dass Ansprüche nur für berechtigte Patienten bezahlt werden, wodurch das Betrugs- und Fehlerrisiko verringert wird. Eine Studie ergab, dass Gesundheitsdienstleister durch die Automatisierung der Berechtigungsprüfung jährlich bis zu 11.1 Milliarden US-Dollar einsparen können.
- Zahlungsabwicklung: Die Automatisierung der Zahlungsabwicklung kann den Zeit- und Kostenaufwand für die manuelle Überprüfung reduzieren und die Genauigkeit verbessern. Laut einer Studie der National Association of Insurance Commissioners (NAIC) kann die Automatisierung der Zahlungsabwicklung die Kosten um bis zu 30 % senken.
- Kundenservice: Die Automatisierung des Kundenservice kann das Kundenerlebnis verbessern und den Zeit- und Kostenaufwand für manuelle Überprüfungen reduzieren. Laut einer Studie von Forrester würden 63 % der Kunden eher zu einem Unternehmen mit gutem Kundenservice zurückkehren.
- Berichterstellung und Analyse: Die Automatisierung von Berichterstellung und Analyse kann Gesundheitsdienstleistern und Versicherungsunternehmen wertvolle Einblicke in die Schadenbearbeitung und Trends geben. Laut einer Studie von Deloitte kann die Automatisierung von Berichten und Analysen die Entscheidungsfindung verbessern und die Kosten um bis zu 50 % senken.
Schritte zur Automatisierung der Schadenbearbeitung
Hier finden Sie Schritt-für-Schritt-Anleitungen dazu, was ein Unternehmen tun sollte, um mit der Verwendung von Nanonets OCR für die Automatisierung von Schadenprozessen zu beginnen:
- Definieren Sie Ihre Anforderungen: Der erste Schritt besteht darin, Ihre spezifischen Anforderungen für die Automatisierung Ihres Schadenprozesses mit Nanonets OCR zu identifizieren. Dazu gehört die Bestimmung der zu verarbeitenden Dokumenttypen, der zu extrahierenden Datenfelder und der anzuwendenden Geschäftsregeln.
- Melden Sie sich für Nanonets OCR an: Besuchen Sie die Nanonets-Website (https://app.nanonets.com/#/signup) und melden Sie sich für ein Konto an. Nanonets bietet eine kostenlose Testversion an, mit der Sie die OCR-Technologie testen und feststellen können, ob sie Ihren Anforderungen entspricht.
- Musterdokumente hochladen: Nachdem Sie sich für ein Konto angemeldet haben, laden Sie eine Reihe von Musterdokumenten auf die OCR-Plattform von Nanonets hoch. Diese Dokumente sollten die Arten von Dokumenten darstellen, die Sie in Ihrem Anspruchsprozess verarbeiten werden, wie z. B. Arztrechnungen oder Formulare für Versicherungsansprüche.
- Trainieren Sie das OCR-Modell: Verwenden Sie die OCR-Plattform von Nanonets, um das OCR-Modell so zu trainieren, dass es die Datenfelder erkennt, die Sie aus den Beispieldokumenten extrahieren möchten. Dazu gehört es, die relevanten Datenfelder in den Musterdokumenten hervorzuheben und Beispiele zu geben, wie die Daten aussehen sollen.
- Testen Sie das OCR-Modell: Nachdem Sie das OCR-Modell trainiert haben, testen Sie es an einer Reihe von Testdokumenten, um sicherzustellen, dass es die benötigten Datenfelder genau extrahieren kann. Verfeinern Sie das Modell bei Bedarf und trainieren Sie es neu, bis es die gewünschte Genauigkeit erreicht.
- Integration in Ihren Anspruchsprozess: Sobald Sie mit der Genauigkeit des OCR-Modells zufrieden sind, integrieren Sie es in Ihr Automatisierungssystem für den Anspruchsprozess. Dies kann die Zusammenarbeit mit Ihrem IT-Team umfassen, um benutzerdefinierte Integrationen zu entwickeln, oder die Verwendung vorgefertigter Konnektoren, die von Nanonets bereitgestellt werden.
- Überwachen und verfeinern: Überwachen Sie schließlich die Leistung des OCR-Modells und verfeinern Sie es nach Bedarf, um sicherzustellen, dass es weiterhin genau Daten aus Ihren Schadendokumenten extrahiert.
Durch Befolgen dieser Schritte kann ein Unternehmen Nanonets OCR erfolgreich für die Automatisierung von Schadenprozessen implementieren und eine höhere Effizienz, Genauigkeit und Kosteneinsparungen erzielen.
Zusätzlich zu den oben genannten Schritten können Sie auch eine Demo mit einem KI-Experten von Nanonets vereinbaren, um seinen spezifischen Anwendungsfall im Zusammenhang mit der Automatisierung von Schadenprozessen zu besprechen. Diese Option ermöglicht es Unternehmen, eine persönlichere Erfahrung zu machen und alle Fragen, die sie möglicherweise beantwortet haben, von einem Experten zu beantworten. Während der Demo richtet der KI-Experte ein Nanonets-Konto und -Modell basierend auf den Anforderungen des Unternehmens ein, bietet eine personalisierte Demo der OCR-Technologie und bespricht Integrationsoptionen. Sie können Unternehmen auch dabei helfen, den besten Preisplan für ihre Bedürfnisse zu finden.
Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
Zukunft der Automatisierung von Schadenprozessen
Mit dem Aufkommen von KI können nun immer mehr Prozesse des Schadenbearbeitungs-Workflows automatisiert werden. Nie zuvor gesehene Implementierungen von automatisierten Workflows in diesem Bereich sind jetzt möglich. Schauen wir uns einige Beispiele an –
- Echtzeit-Bearbeitung von Ansprüchen: Einer der Hauptvorteile der Automatisierung in der Schadensbearbeitung ist die Möglichkeit, Schadensfälle in Echtzeit zu bearbeiten. Versicherungsunternehmen können Automatisierungstools nutzen, um Schadensdaten zu analysieren und schnell Entscheidungen über Schadensfälle zu treffen, ohne dass manuelle Eingriffe erforderlich sind. Dies kann dazu beitragen, den Zeit- und Arbeitsaufwand für die Bearbeitung jedes Anspruchs zu reduzieren, was zu schnelleren Auszahlungen und größerer Kundenzufriedenheit führt.
- Personalisierte Schadenbearbeitung: Ein weiterer wichtiger Vorteil der Automatisierung ist die Möglichkeit, den Anspruchsprozess basierend auf Kundenpräferenzen und -historie zu personalisieren. Mit Hilfe von KI-gestützten Tools können Versicherungsunternehmen Kundendaten analysieren und maßgeschneiderte Schadenbearbeitungserfahrungen bereitstellen, die auf die Bedürfnisse jedes Kunden zugeschnitten sind. Dies kann dazu beitragen, die Kundenzufriedenheit und -loyalität zu verbessern, da die Kunden das Gefühl haben, dass ihre einzigartigen Bedürfnisse erfüllt werden.
- Betrugserkennung und -prävention: Automatisierungstools können auch verwendet werden, um Versicherungsbetrug zu erkennen und zu verhindern, eine große Herausforderung für die Branche. Durch die Analyse von Daten und Mustern können maschinelle Lernalgorithmen betrügerische Ansprüche erkennen, Verluste für Versicherungsunternehmen minimieren und sicherstellen, dass legitime Ansprüche schnell und genau ausgezahlt werden.
- Optimierter Workflow für Schadensfälle: Die Automatisierung kann dazu beitragen, den Schadensfall-Workflow zu rationalisieren, indem die Wahrscheinlichkeit von Fehlern verringert und sich wiederholende Aufgaben automatisiert werden. Dies kann dazu beitragen, dass Ansprüche schnell und genau bearbeitet werden, wodurch der Zeit- und Arbeitsaufwand für die Verwaltung von Ansprüchen reduziert wird.
- Chatbots für den Kundenservice: Der Einsatz von Chatbots in der Schadensbearbeitung kann Kunden helfen, Schadensfälle schnell und einfach einzureichen. Chatbots können Kunden durch den Schadensmeldungsprozess führen, Fragen beantworten und Unterstützung leisten, wodurch der Bedarf an menschlichem Eingreifen reduziert und der Schadensfallprozess beschleunigt wird.
- Automatische Schadensbewertung: Mit Automatisierungstools können Schadensfälle automatisch bewertet werden, was die Notwendigkeit manueller Eingriffe reduziert und den Prozess beschleunigt. Algorithmen für maschinelles Lernen können Daten analysieren und schnell und präzise Entscheidungen zu Ansprüchen treffen, was zu schnelleren Auszahlungen und größerer Kundenzufriedenheit führt.
- Digitale Schadendokumentation: Durch die Digitalisierung und Automatisierung des Dokumentationsprozesses können Versicherungsunternehmen die Menge an papierbasierten Dokumenten im Schadenprozess reduzieren. Dies kann dazu beitragen, den Schadensfall-Workflow zu rationalisieren und Kosten zu senken, was zu mehr Effizienz und Genauigkeit führt.
- Bild- und Videoanalyse: Fortschrittliche Bild- und Videoanalysetools können verwendet werden, um Schadensfälle basierend auf visuellen Daten wie Fahrzeugschäden, Sachschäden und medizinischen Scans zu bearbeiten. Mithilfe von Automatisierungstools können Versicherungsunternehmen diese Daten schnell und genau analysieren und so den Zeit- und Arbeitsaufwand für die Schadenverwaltung reduzieren.
- Nanonets OCR zum Scannen von Dokumenten: Nanonets OCR ist ein leistungsstarkes Tool, mit dem das Scannen von Dokumenten automatisiert und die Genauigkeit beim Lesen und Extrahieren von Daten aus Dokumenten verbessert werden kann. Durch den Einsatz der OCR-Technologie können Versicherungsunternehmen den Zeit- und Arbeitsaufwand für die Verwaltung von Ansprüchen reduzieren und die Genauigkeit bei der Dokumentenverarbeitung verbessern.
- KI-gestützte Schadenbearbeitung: Durch die Nutzung von Algorithmen für maschinelles Lernen können Versicherungsunternehmen Daten analysieren und genauere Vorhersagen über die Wahrscheinlichkeit der Annahme oder Ablehnung von Ansprüchen treffen. Dies kann dazu beitragen, die Genauigkeit der Schadenbearbeitung zu verbessern und die Notwendigkeit manueller Eingriffe zu reduzieren.
- Spracherkennung für Schadensmeldungen: Spracherkennungstechnologie kann verwendet werden, um gesprochenes Wort in Textdaten umzuwandeln, die von Automatisierungstools verarbeitet werden können. Indem sie es Kunden ermöglichen, Ansprüche per Sprache einzureichen, können Versicherungsunternehmen den Zeit- und Arbeitsaufwand für die Verwaltung von Ansprüchen reduzieren und das Kundenerlebnis verbessern.
- Intelligente Verträge für das Schadenmanagement: Intelligente Verträge können verwendet werden, um die Schadensbearbeitung zu automatisieren und Regeln und Bedingungen auf der Grundlage vordefinierter Kriterien durchzusetzen. Dies kann dazu beitragen, die Genauigkeit der Schadenbearbeitung zu verbessern und die Notwendigkeit manueller Eingriffe zu reduzieren, was zu schnelleren Auszahlungen und größerer Kundenzufriedenheit führt.
- Predictive Analytics für die Schadenbearbeitung: Durch die Analyse historischer Daten und Muster können Predictive-Analytics-Tools Versicherungsunternehmen dabei unterstützen, potenzielle Probleme zu erkennen und proaktive Maßnahmen zu ergreifen, um zu verhindern, dass Ansprüche abgelehnt werden.
- Augmented Reality für die Schadensprüfung: Versicherungssachverständige können Augmented-Reality-Tools verwenden, um Inspektionen aus der Ferne durchzuführen, wodurch die Notwendigkeit von Vor-Ort-Inspektionen reduziert und die Schadenbearbeitung beschleunigt wird.
- Blockchain für die Schadenbearbeitung: Mit Hilfe der Blockchain-Technologie können Versicherungsunternehmen den Schadenprozess automatisieren und die Transparenz, Sicherheit und das Vertrauen in den Schadenprozess verbessern.
Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
In der sich schnell entwickelnden Gesundheitsbranche von heute ist die Automatisierung von Schadenprozessen nicht mehr nur eine Option, sondern eine Notwendigkeit. Die Automatisierung des Schadenprozesses hat zahlreiche Vorteile, nicht nur für Versicherungsanbieter, sondern auch für Gesundheitsdienstleister und Patienten. Durch die Verringerung des Verwaltungsaufwands, die Verbesserung der Genauigkeit und Effizienz und die Verbesserung der Patientenerfahrung ist die Automatisierung des Schadenprozesses eine intelligente Investition für jede Gesundheits- oder Versicherungseinrichtung.
Einer der Hauptvorteile der Automatisierung von Schadenprozessen ist die Reduzierung des Verwaltungsaufwands. Die manuelle Schadenbearbeitung ist oft ein zeitaufwändiger und arbeitsintensiver Prozess, dessen Verwaltung erhebliche Ressourcen erfordert. Die Automatisierung des Anspruchsverfahrens kann dazu beitragen, Verwaltungsaufgaben wie Dateneingabe und Anspruchsentscheidung zu rationalisieren, wodurch wiederum wertvolle Zeit und Ressourcen für andere Aufgaben wie die Patientenversorgung freigesetzt werden können.
Neben der Verringerung des Verwaltungsaufwands kann die Automatisierung des Schadenbearbeitungsprozesses auch die Genauigkeit und Effizienz verbessern. Indem das Potenzial für menschliche Fehler beseitigt wird, kann die Automatisierung dazu beitragen, dass Ansprüche genau und schnell bearbeitet werden, wodurch die Wahrscheinlichkeit kostspieliger Fehler und Verzögerungen verringert wird. Die Automatisierung kann auch dazu beitragen, betrügerische Ansprüche zu identifizieren, das Betrugsrisiko zu verringern und die Genauigkeit der Ansprüche insgesamt zu verbessern.
Ein weiterer Vorteil der Automatisierung von Schadenprozessen ist die verbesserte Patientenerfahrung. Die automatisierte Bearbeitung von Ansprüchen kann die Zeit verkürzen, die Patienten benötigen, um Erstattungen zu erhalten, was wiederum die Zufriedenheit und Loyalität der Patienten verbessern kann. Die Automatisierung kann auch dazu beitragen, die Transparenz zu verbessern, indem sie Patienten in Echtzeit über den Status ihrer Ansprüche informiert und die Notwendigkeit von Folgeanfragen reduziert.
Am wichtigsten ist vielleicht, dass die Automatisierung von Schadenprozessen auch dazu beitragen kann, die Ergebnisse der Gesundheitsversorgung insgesamt zu verbessern. Durch die Verringerung des Verwaltungsaufwands und die Verbesserung der Effizienz kann die Automatisierung Gesundheitsdienstleister dabei unterstützen, sich stärker auf die Patientenversorgung zu konzentrieren, was zu besseren Gesundheitsergebnissen für Patienten führt. Die Automatisierung kann auch dazu beitragen, die Gesundheitskosten zu senken und die Gesundheitsversorgung für Patienten zugänglicher und erschwinglicher zu machen.
Trotz dieser Vorteile haben viele Gesundheits- und Versicherungseinrichtungen die Automatisierung von Schadenprozessen nur langsam eingeführt. Ein Grund dafür ist die Wahrnehmung, dass die Automatisierung zu teuer oder zu kompliziert zu implementieren ist. Mit technologischen Fortschritten und der Verfügbarkeit von Cloud-basierten Lösungen ist die Automatisierung heute jedoch zugänglicher und erschwinglicher als je zuvor.
Ein weiteres Hindernis für die Einführung der Automatisierung von Schadenprozessen ist die Besorgnis über die Komplexität der Technologie und die potenziellen Störungen, die sie für etablierte Arbeitsabläufe verursachen könnte. Diese Sorge ist jedoch weitgehend unbegründet, da sich viele Automatisierungslösungen nahtlos in bestehende Systeme integrieren lassen und den laufenden Betrieb nur minimal stören. Darüber hinaus bieten viele Automatisierungsanbieter umfassenden Support und Schulungen an, um Gesundheits- und Versicherungseinrichtungen beim Übergang zur Automatisierung zu unterstützen und eine reibungslose Implementierung sicherzustellen.
Tatsächlich überwiegen die Vorteile der Automatisierung bei weitem die potenziellen Risiken und Herausforderungen, die mit ihrer Einführung verbunden sind. Durch die Automatisierung des Antragsverfahrens können Gesundheits- und Versicherungseinrichtungen nicht nur den Verwaltungsaufwand reduzieren, sondern auch die Qualität der Patientenversorgung verbessern. Die Automatisierung kann dabei helfen, Muster und Trends in Patientendaten zu erkennen, sodass Gesundheitsdienstleister fundiertere Entscheidungen über Behandlungsoptionen treffen und die Behandlungsergebnisse verbessern können. Darüber hinaus kann die Automatisierung Versicherungsanbietern helfen, Risiken besser zu managen und Betrug zu reduzieren, was zu einem erschwinglicheren und zugänglicheren Versicherungsschutz für Patienten führt.
Kurz gesagt, die Automatisierung von Schadenprozessen ist eine entscheidende Investition für jede Gesundheits- oder Versicherungseinrichtung, die in der schnelllebigen Gesundheitsbranche von heute wettbewerbsfähig bleiben möchte. Durch den Einsatz von Automatisierungslösungen zur Rationalisierung administrativer Aufgaben, zur Verbesserung der Genauigkeit und Effizienz sowie zur Verbesserung der Patientenerfahrung und -ergebnisse können Gesundheits- und Versicherungsanbieter eine qualitativ hochwertigere Versorgung bieten, Kosten senken und letztendlich stärkere, widerstandsfähigere Gesundheitssysteme zum Nutzen aller aufbauen.
Möchten Sie die Schadenbearbeitung automatisieren? Suchen Sie nicht weiter! Testen Sie Nanonets Claims Processing Automated Workflows kostenlos.
- SEO-gestützte Content- und PR-Distribution. Holen Sie sich noch heute Verstärkung.
- Platoblockkette. Web3-Metaverse-Intelligenz. Wissen verstärkt. Hier zugreifen.
- Quelle: https://nanonets.com/blog/claims-process-automation/
- :Ist
- $3
- $UP
- 1
- 2023
- a
- Fähigkeit
- Über uns
- oben
- Accenture
- zugänglich
- Unfall
- Nach
- Konto
- Genauigkeit
- genau
- genau
- Erreichen
- Erreicht
- Aktivität
- Zusatz
- Zusätzliche
- Zusätzliche Angaben
- administrativ
- adoptieren
- angenommen
- Die Annahme
- Adoption
- advanced
- Vorschüsse
- Advent
- beratend
- Beirat
- Ranking
- gegen
- AI
- AI-powered
- Algorithmen
- Alle
- Zulassen
- erlaubt
- bereits
- Betrag
- Analyse
- Analytik
- analysieren
- Analyse
- machen
- Jährlich
- Ein anderer
- beantworten
- App
- appellieren
- Jetzt bewerben
- Anwendung
- angemessen
- genehmigt
- SIND
- um
- künstlich
- künstliche Intelligenz
- AS
- Aussehen
- Aspekte
- bewertet
- Bewertung
- damit verbundenen
- Verein
- Versicherung
- At
- Augmented
- Erweiterte Realität
- Genehmigung
- automatisieren
- Automatisiert
- Im Prinzip so, wie Sie es von Google Maps kennen.
- automatisieren
- Automation
- Automobilindustrie
- Verfügbarkeit
- durchschnittlich
- Barriere
- basierend
- basic
- BE
- Bevor
- beginnen
- Sein
- Nutzen
- Vorteile
- BESTE
- Besser
- vorspannen
- Bill
- Milliarde
- Milliarden
- Banknoten
- Blockchain
- blockchain Technologie
- Blau
- Tafel
- bauen
- Last
- Geschäft
- Unternehmen
- by
- Berechnen
- rufen Sie uns an!
- CAN
- Kann bekommen
- Auto
- Karten
- österreichische Unternehmen
- Häuser
- Fälle
- Verursachen
- verursacht
- sicher
- challenges
- Herausforderungen
- Chancen
- Charakter
- Zeichenerkennung
- Chatbots
- aus der Ferne überprüfen
- Anspruch
- aus aller Welt
- Schadenmanagement
- klassifizieren
- Kunden
- sammeln
- Ausschuss
- Unternehmen
- Unternehmen
- vergleichen
- Intelligente online Kompensation
- wettbewerbsfähig
- Komplexität
- Compliance
- kompliziert
- Computer
- Computer Vision
- Hautpflegeprobleme
- Bedingungen
- Leiten
- konsistent
- Consulting
- Inhalt
- weiter
- Verträge
- verkaufen
- Kosten
- Einsparmaßnahmen
- Kosten
- Berichterstattung
- bedeckt
- Kriterien
- Cross
- wichtig
- Original
- Kunde
- Kundendaten
- Customer Experience
- Kundenzufriedenheit
- Kundenservice
- Kunden
- maßgeschneiderte
- technische Daten
- Dateneingabe
- Datenbase
- Datenbanken
- Datum
- Tag
- Deal
- Entscheidung
- Decision Making
- Entscheidungen
- Verzögerungen
- Übergeben
- deloitte
- Demo
- Entdeckung
- Bestimmen
- Festlegung
- entwickeln
- anders
- digital
- Digitale Zahlung
- digitalisieren
- diskutieren
- Störung
- Störungen
- Dokument
- Dokumentation
- Unterlagen
- Dollar
- Domain
- Fahren
- im
- jeder
- leicht
- Effizienz
- effizient
- Anstrengung
- elektronisch
- elektronisch
- Wählbarkeit
- förderfähigen
- eingebettet
- ermöglicht
- ermöglichen
- verbesserte
- Eine Verbesserung der
- gewährleisten
- Gewährleistung
- Eintrag
- Fehler
- Fehler
- etablierten
- Gründung
- Schätzungen
- ÜBERHAUPT
- Jedes
- jeden Tag
- sich entwickelnden
- Beispiel
- Beispiele
- vorhandenen
- teuer
- ERFAHRUNGEN
- Erfahrungen
- Experte
- Experten
- ERKUNDEN
- umfangreiche
- Extrakt
- Extrahieren Sie die Daten
- schnelllebig
- beschleunigt
- Fed
- Felder
- Endlich
- Finden Sie
- Ende
- Vorname
- Setzen Sie mit Achtsamkeit
- gefolgt
- Folgende
- Aussichten für
- unten stehende Formular
- Formen
- Forrester
- gefunden
- Betrug
- Betrugserkennung
- betrügerisch
- betrügerische Aktivitäten
- Frei
- die kostenlose Testversion.
- für
- voll
- Mittel
- weiter
- Sammlung
- erzeugen
- bekommen
- gut
- mehr
- Guide
- Handling
- Haben
- Gesundheit
- Krankenversicherung
- Gesundheitswesen
- Healthcare-Industrie
- Hilfe
- höher
- Hervorheben
- historisch
- Geschichte
- Krankenhaus
- Ultraschall
- aber
- HTML
- HTTPS
- human
- identifizieren
- Identifizierung
- Identitätsschutz
- Image
- Bilder
- unmittelbar
- implementieren
- Implementierung
- implementiert
- zu unterstützen,
- verbessert
- verbessert
- Verbesserung
- in
- Zwischenfall
- Dazu gehören
- Einschließlich
- integrieren
- hat
- Steigert
- Branchen
- Energiegewinnung
- Information
- informiert
- Anfangs-
- initiieren
- Anfragen
- Einblicke
- Anleitung
- Versicherung
- VERSICHERUNGEN
- integrieren
- integriert
- Integration
- Integrationen
- Intelligenz
- International
- Intervention
- Investition
- beteiligen
- beteiligt
- Problem
- Probleme
- IT
- SEINE
- Wesentliche
- Arbeit
- Sprache
- grosse
- weitgehend
- führen
- führenden
- lernen
- Niveau
- Hebelwirkung
- Nutzung
- Gefällt mir
- wahrscheinlich
- Liste
- Standorte
- länger
- aussehen
- aussehen wie
- SIEHT AUS
- Verluste
- Los
- Loyalty
- Maschine
- Maschinelles Lernen
- Main
- um
- Making
- verwalten
- Management
- Management System
- manuell
- Handarbeit
- manuell
- viele
- Spiel
- Abstimmung
- sowie medizinische
- Trifft
- Methoden
- könnte
- Million
- minimal
- minimieren
- Minuten
- Fehler
- Mobil
- App
- mobile Zahlungen
- Modell
- für
- Überwachen
- mehr
- Zudem zeigt
- vor allem warme
- mehrere
- Name
- Namen
- National
- Natürliche
- Natürliche Sprache
- Verarbeitung natürlicher Sprache
- Navigieren
- notwendig,
- Need
- erforderlich
- Bedürfnisse
- Norden
- Nord-Carolina
- Anzahl
- Zahlen
- und viele
- zahlreiche vorteile
- OCR
- of
- bieten
- bieten
- Angebote
- on
- EINEM
- laufend
- Online
- Betriebs-
- Einkauf & Prozesse
- optische Zeichenerkennung
- Option
- Optionen
- Auftrag
- Andere
- Anders
- Gesamt-
- Überblick
- bezahlt
- malen
- auf Papierbasis
- Partnerschaft
- Bestanden
- Vertrauen bei Patienten
- Patientenversorgung
- Patientendaten
- Patienten
- Muster
- Zahlung
- Zahlungsarten
- Zahlungsabwicklung
- Zahlungen
- Auszahlungen
- PayPal
- Wahrnehmung
- Leistung
- personalisieren
- Personalisiert
- ein Bild
- Plan
- Pläne
- Plattform
- Plato
- Datenintelligenz von Plato
- PlatoData
- Datenschutzrichtlinien
- Portal
- möglich
- Potenzial
- größte treibende
- Prognosen
- Vorausschauende Analytik
- Vorlieben
- verhindern
- gebühr
- Vor
- Priorität einräumen
- Proaktives Handeln
- Prozessdefinierung
- Automatisierung von Prozessen
- anpassen
- Verarbeitung
- Rentabilität
- Resorts
- die
- vorausgesetzt
- Versorger
- Anbieter
- bietet
- Bereitstellung
- Ziehen
- Kauf
- Bestellung
- Zwecke
- Qualität
- Fragen
- schneller
- schnell
- Angebot
- schnell
- Lesebrillen
- Echtzeit
- Realität
- Grund
- Einkünfte
- erhalten
- Anerkennung
- erkennen
- Aufzeichnungen
- Veteran
- Reduziert
- reduziert
- Reduzierung
- Regulierungsbehörden
- bezogene
- relevant
- Entfernen
- Knorpel zu reparieren,
- repetitiv
- Berichtet
- Reporting
- Meldungen
- vertreten
- falls angefordert
- Voraussetzungen:
- federnde
- Downloads
- Folge
- was zu
- Rückkehr
- Überprüfen
- Überprüfung
- Risiko
- Risiken
- Ohne eine erfahrene Medienplanung zur Festlegung von Regeln und Strategien beschleunigt der programmatische Medieneinkauf einfach die Rate der verschwenderischen Ausgaben.
- s
- gleich
- Zufriedenheit
- zufrieden
- zufrieden
- Speichern
- Einsparung
- Ersparnisse
- Scannen
- Zeitplan
- nahtlos
- sicher
- Sicherheitdienst
- auf der Suche nach
- Dienstleistungen
- kompensieren
- Schild
- Shop
- Short
- sollte
- Schild
- unterzeichnet
- signifikant
- langsam
- smart
- Smart Contracts
- Software
- Lösungen
- einige
- Quellen
- spezifisch
- Geschwindigkeit
- Stufen
- Anfang
- Status
- bleiben
- Schritt
- Shritte
- rationalisieren
- stärker
- Es wurden Studien
- Studie
- Einreichung
- abschicken
- eingereicht
- Erfolgreich
- so
- Suite
- Support
- Unterstützung
- Chirurgie
- System
- Systeme und Techniken
- zugeschnitten
- Nehmen
- nimmt
- Aufgabe
- und Aufgaben
- Team
- Technologie
- Telematik
- Test
- zur Verbesserung der Gesundheitsgerechtigkeit
- Das
- die Informationen
- ihr
- Diese
- basierte Online-to-Offline-Werbezuordnungen von anderen gab.
- Durch
- Zeit
- Zeitaufwendig
- mal
- zu
- heute
- auch
- Werkzeug
- Werkzeuge
- verfolgen sind
- Training
- trainiert
- Ausbildung
- privaten Transfer
- Übergang
- Transparenz
- Behandlungen
- Trends
- Triage
- Versuch
- Vertrauen
- WENDE
- Typen
- Letztlich
- einzigartiges
- Updates
- dringend
- us
- -
- Anwendungsfall
- Bestätigung
- wertvoll
- verschiedene
- Fahrzeug
- Verification
- verified
- überprüfen
- Video
- VIMEO
- Seh-
- Besuchen Sie
- Stimme
- Spracherkennung
- Volumen
- Weg..
- Webseite
- GUT
- Was
- ob
- welche
- während
- werden wir
- mit
- .
- ohne
- Word
- Arbeiten
- Arbeiter
- Arbeitsablauf.
- Workflows
- arbeiten,
- Werk
- würde
- Ihr
- Zephyrnet