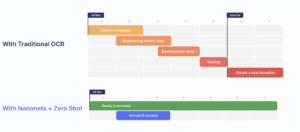
Hvad er kravprocesautomatisering?
Skadeprocesautomatisering er brugen af teknologi til at automatisere håndtering og behandling af sundheds- og forsikringsskader. Denne teknologi gør det muligt for forsikringsselskaber at strømline deres skadesprocesser, reducere manuelt arbejde og forbedre effektiviteten. Automatiseret skadebehandlingssoftware bruger maskinlæring, kunstig intelligens og naturlig sprogbehandling til at indsamle og analysere data fra forskellige kilder, hvilket giver forsikringsselskaberne mulighed for at behandle krav hurtigere og mere præcist. Automatisering af reklamationsprocesser giver også fordele såsom omkostningsbesparelser, bedre kundeservice, forbedret datanøjagtighed og sikkerhed og reduceret risiko for fejl og svindel.
Sådan fungerer kravprocesautomatisering
Vi vil nu male et billede af, hvordan en fuldautomatisk arbejdsgang til behandling af krav ser ud. Mange virksomheder inkorporerer selektivt visse aspekter af denne arbejdsgang i deres drift, mens andre anvender den fuldt automatiserede arbejdsgang fra ende til anden.
Dette efterfølges af en samlet liste over de bedste virksomheder, der tilbyder hvert aspekt af arbejdsgangen for kravprocessen for dig.
Her er en trin-for-trin oversigt over, hvordan automatisering af reklamationsprocesser fungerer –
- Indledende skadesrapportering: Processen begynder, når en forsikringstager anmelder et krav til forsikringsselskabet. I mange tilfælde kan dette gøres gennem en online portal eller mobilapp. Forsikringstageren giver grundlæggende oplysninger om skaden, såsom dato og sted for hændelsen, og eventuel understøttende dokumentation eller billeder.
- Skadevurdering: Når skaden er indberettet, bruger forsikringsselskabet automatiserede værktøjer til at vurdere skaden og afgøre, om den er dækket af policen. Dette kan indebære at analysere policens sprog, gennemgå de rapporterede skader og konsultere tredjepartsdatabaser for at verificere sagsøgerens identitet og tidligere skadeshistorik.
- Krav validering: Hvis kravet anses for gyldigt, vil forsikringsselskabet påbegynde processen med at validere kravet ved at indsamle yderligere oplysninger, såsom lægejournaler eller reparationsestimater. Denne proces kan også automatiseres med software, der trækker data fra forskellige kilder og bruger AI-algoritmer til at vurdere gyldigheden af påstanden.
- Krav beslutningstagning: Baseret på de oplysninger, der er indsamlet under vurderings- og valideringsfasen, vil forsikringsselskabet træffe en afgørelse om skaden. Denne beslutning kan også automatiseres, hvor systemet anvender foruddefinerede regler for at bestemme det passende betalingsbeløb eller dækningsniveau.
- Betaling behandling: Hvis kravet godkendes, vil forsikringsselskabet iværksætte betaling til skadelidte. Dette kan involvere automatisering af betalingsprocessen gennem elektronisk pengeoverførsel eller andre digitale betalingsmetoder.
- Skadeanalyse: Endelig kan forsikringsselskabet bruge automatiserede værktøjer til at analysere skadesdataene for at identificere mønstre og tendenser, der kan bruges til at forbedre skadesprocesser og reducere svindel.
Virksomhed, der tilbyder disse tjenester –
Her er nogle eksempler på virksomheder, der tilbyder tjenester til hvert trin i automatiseringen af skadeprocessen:
- Indledende kravrapportering:
- Snapsheet: Tilbyder en digital skadesplatform, der giver forsikringstagere mulighed for at indsende skader online eller via en mobilapp. https://www.snapsheetclaims.com/
- Guidewell: Giver en digital platform til håndtering af sundhedsforsikringskrav, der giver forsikringstagere mulighed for at indsende krav og spore deres status online. https://www.guidewell.com/
- Skadevurdering:
- Shift-teknologi: Bruger AI-algoritmer til at analysere kravdata og opdage svindel, fejl og uregelmæssigheder. https://www.shift-technology.com/
- Casentric: Giver en platform til håndtering af krav, der bruger forudsigende analyser til at identificere potentielle problemer og fremskynde kravsprocessen. https://www.casentric.com/
- Kravvalidering:
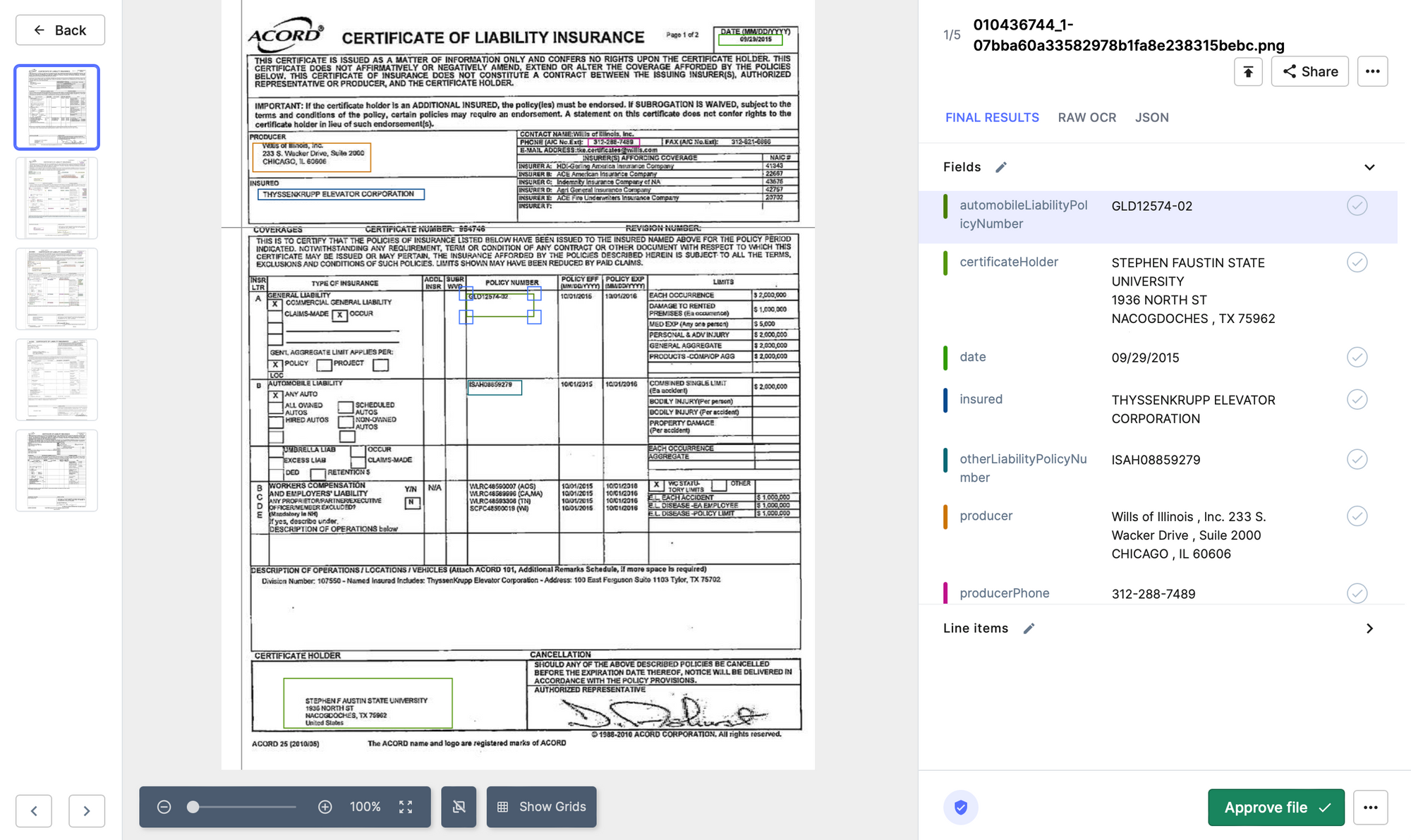
- Nanonetter: Nanonets OCR kan hjælpe med at automatisere processen med at validere krav ved at udtrække nøgleoplysninger fra kravformularer, såsom policenumre, skadelidtes navne og skadesbeskrivelser. Systemet kan bruge maskinlæringsalgoritmer til at analysere de udtrukne data og markere potentielle fejl eller uoverensstemmelser. Dette kan hjælpe forsikringsselskaber med at behandle krav hurtigere og mere præcist, hvilket reducerer tiden og omkostningerne ved manuel validering.
Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
2. Verisk Analytics: Tilbyder en række værktøjer til validering af skader, herunder analyse af ejendoms- og ulykkeskrav, gennemgang af lægeregninger og håndtering af arbejdskompensationskrav. https://www.verisk.com/
3. ClaimGenius: Bruger computersyn og kunstig intelligens til automatisk at vurdere køretøjsskader og generere reparationsestimater. https://www.claimgenius.com/
- Kravsbeslutning:
- Nanonetter: Nanonets OCR kan bruges til at automatisere processen med beslutningstagning. For eksempel kan systemet udtrække data fra reparationsestimater, lægeregninger eller anden dokumentation og bruge maskinlæringsmodeller til at bestemme det passende betalingsbeløb baseret på foruddefinerede regler. Dette kan hjælpe forsikringsselskaber med at træffe hurtigere og mere konsistente beslutninger, samtidig med at risikoen for fejl eller bias reduceres.
- Octo Telematics: Leverer telematikbaserede løsninger, der giver forsikringsselskaber mulighed for at overvåge kørselsadfærd og beregne præmier baseret på risiko. https://www.octotelematics.com/
- Overholdbar: Bruger computersyn og kunstig intelligens til automatisk at vurdere køretøjsskader og bestemme de passende reparationsomkostninger. https://tractable.ai/
- Betalingsbehandling:
- Checkbook.io: Tilbyder en digital checkplatform, der giver forsikringsselskaber mulighed for at udstede betalinger elektronisk og sikkert. https://checkbook.io/
- PayPal: Leverer en række digitale betalingsløsninger, herunder online- og mobilbetalinger, der kan bruges til behandling af krav. https://www.paypal.com/
- Skadeanalyse:
- EXL Service: Tilbyder analyseløsninger, der hjælper forsikringsselskaber med at analysere skadesdata og forbedre deres processer. https://www.exlservice.com/
- Mitchell International: Leverer skadestyrings- og analysesoftware til bilindustrien og arbejdsskadeindustrien. https://www.mitchell.com/
Fordele ved at automatisere reklamationsbehandlingen
- Øget effektivitet: Automatisering reducerer manuelt arbejde, øger hastigheden og strømliner reklamationsprocessen.
- Forbedret nøjagtighed: Automatisering reducerer chancerne for menneskelige fejl og forbedrer nøjagtigheden i sagsbehandlingen.
- Hurtigere ekspeditionstid: Automatiseret reklamationsbehandling giver mulighed for hurtigere behandlingstider, hvilket kan forbedre kundetilfredsheden.
- Bedre kundeservice: Hurtigere sagsbehandlingstider, bedre nøjagtighed og hurtigere svar på kundeforespørgsler kan alle forbedre kundeservicen.
- Reducerede omkostninger: Automatisering reducerer behovet for manuelt arbejde, hvilket kan reducere omkostningerne og forbedre rentabiliteten.
- Forbedret overholdelse: Automatisering kan hjælpe med at sikre overholdelse af lovkrav og reducere risikoen for bøder og bøder.
Skadeprocesautomatisering med nanonetter
Nanonets OCR er en AI-drevet optisk tegngenkendelsesteknologi, der gør det muligt for virksomheder at udtrække information fra ustrukturerede dokumenter såsom fakturaer, kvitteringer og forsikringskrav. Sundheds- og forsikringsselskaber kan udnytte denne teknologi til at automatisere deres skadebehandling og dermed reducere manuelle fejl, minimere behandlingstiden og forbedre kundetilfredsheden.
Lad os undersøge nogle specifikke use cases med eksempler på, hvordan forsikrings- og sundhedsinstitutioner yderligere kan bruge Nanonets OCR til automatisering af skadeprocesser.
Behandling af forsikringsskader
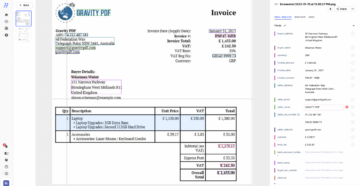
Forsikringsselskaber modtager hver dag en stor mængde skader, som skal behandles hurtigt og præcist. Skadebehandling er dog en tidskrævende og fejlbehæftet opgave, der ofte kræver manuel dataindtastning og verifikation. Ved at bruge Nanonets OCR kan forsikringsselskaber automatisere deres skadebehandling, hvilket reducerer behandlingstiden og minimerer manuelle fejl.
Et forsikringsselskab kan for eksempel modtage et erstatningskrav for bilskade forårsaget af en ulykke. Sagsøgeren fremsender et billede af fakturaen fra værkstedet. Forsikringsselskabet kan bruge Nanonets OCR til at udtrække de relevante oplysninger fra fakturaen, såsom reparationsomkostninger, reparationsdato og værkstedets navn. Disse oplysninger kan automatisk føres ind i skadehåndteringssystemet, som så kan behandle reklamationen hurtigere og mere præcist.

Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
Behandling af sundhedskrav
Sundhedsudbydere håndterer ofte et stort antal forsikringskrav, som skal behandles hurtigt og præcist. Nanonets OCR kan bruges til at automatisere processen med at udtrække data fra lægeregninger, forsikringskrav og andre relaterede dokumenter. Dette kan hjælpe sundhedsudbydere med at reducere manuelle fejl og fremskynde behandlingen af krav.
For eksempel kan et hospital modtage et forsikringskrav for en patients operation. Hospitalet kan bruge Nanonets OCR til at udtrække de relevante oplysninger fra kravet, såsom patientens navn, operationsdato, udførte operationstype og omkostningerne ved proceduren. Disse oplysninger kan automatisk føres ind i hospitalets skadehåndteringssystem, som så kan behandle skaden hurtigere og mere præcist.
To-vejs matching
En anden use case for Nanonets OCR i forsikrings- og sundhedsselskaber er to-vejs matchning. Denne proces involverer matchning af data fra to forskellige kilder, såsom en faktura og en indkøbsordre eller en lægeregning og et forsikringskrav.
For eksempel kan et forsikringsselskab modtage en faktura fra en sundhedsudbyder for en patients behandling. Forsikringsselskabet kan bruge Nanonets OCR til at udtrække de relevante oplysninger fra fakturaen, såsom patientens navn, behandlingsdato og omkostningerne ved indgrebet. De samme oplysninger kan også uddrages af patientens forsikringskrav.
Ved at bruge to-vejs matchning kan forsikringsselskabet sammenligne oplysningerne fra fakturaen og forsikringskravet for at sikre, at de matcher. Dette kan hjælpe med at identificere eventuelle uoverensstemmelser eller fejl, hvilket gør det muligt for virksomheden at løse eventuelle problemer, før reklamationen behandles.
Verifikation af politiske dokumenter
Forsikringsselskaber modtager ofte policedokumenter fra deres kunder, som skal verificeres og behandles. Ved at bruge Nanonets OCR kan forsikringsselskaber automatisere processen med at udtrække information fra policedokumenter, reducere manuelle fejl og fremskynde verifikationsprocessen.
For eksempel kan et forsikringsselskab modtage et policedokument fra en kunde, som skal verificeres. Virksomheden kan bruge Nanonets OCR til at udtrække de relevante oplysninger fra dokumentet, såsom kundens navn, policenummer og typen af police. Disse oplysninger kan automatisk verificeres mod virksomhedens database, hvilket reducerer den tid og indsats, der kræves til manuel verifikation.
Verifikation af lægejournaler
Sundhedsudbydere har ofte brug for at verificere patientjournaler til forsikringskrav og andre formål. Ved at bruge Nanonets OCR kan sundhedsudbydere automatisere processen med at udtrække data fra lægejournaler, reducere manuelle fejl og fremskynde verifikationsprocessen.
For eksempel kan en sundhedsudbyder være nødt til at verificere en patients sygehistorie for et forsikringskrav. Udbyderen kan bruge Nanonets OCR til at udtrække de relevante oplysninger fra lægejournalerne, såsom patientens navn, medicinske tilstande og behandlingshistorie. Disse oplysninger kan automatisk verificeres mod forsikringsselskabets database, hvilket reducerer den tid og indsats, der kræves til manuel verifikation.
Fordele ved nanonetter
Nanonets OCR er den bedste måde at begynde at automatisere sagsbehandlingen på. Denne teknologi kan bruges til at automatisere processen med at læse og behandle skadesdokumenter, hvilket kan være tidskrævende og fejlbehæftet, når det gøres manuelt.
Fordelene ved at adoptere Nanonets er allerede set for flere kunder –
- Hurtig og præcis dataudtræk: Nanonets OCR kan udtrække tekstdata fra kravdokumenter hurtigt og præcist, hvilket reducerer tiden og omkostningerne forbundet med manuel dataindtastning. Denne teknologi kan også reducere risikoen for fejl, der kan opstå under manuel dataindtastning, hvilket forbedrer datanøjagtigheden.
- Forbedrede behandlingstider: Ved at automatisere sagsbehandlingen med Nanonets OCR kan krav behandles hurtigere og mere effektivt. Dette kan reducere den tid, det tager at behandle et krav, hvilket kan forbedre kundetilfredsheden og reducere omkostningerne forbundet med manuel behandling.
- Automatiseret kravklassificering: Nanonets OCR kan også bruges til at klassificere påstande baseret på specifikke kriterier, såsom påstandstype eller sværhedsgrad. Dette kan hjælpe forsikringsselskaber med at prioritere skadesbehandlingen og sikre, at akutte skader behandles først.
- Opdagelse af svindel: Nanonets OCR kan bruges til at opdage potentielt bedrageri i kravdokumenter ved at identificere uoverensstemmelser eller anomalier i dataene. Dette kan hjælpe forsikringsselskaber med at forhindre svigagtige krav og spare omkostninger forbundet med svigagtig aktivitet.
- Bedre kundeoplevelse: Ved at automatisere skadebehandlingen med Nanonets OCR kan forsikringsselskaberne give en bedre kundeoplevelse ved at reducere behandlingstiden og forbedre nøjagtigheden. Dette kan føre til øget kundetilfredshed og loyalitet.
- Reducerede driftsomkostninger: Automatisering af skadebehandling med Nanonets OCR kan reducere omkostningerne forbundet med manuel dataindtastning og -behandling. Dette kan resultere i betydelige omkostningsbesparelser for forsikringsselskaberne, som kan væltes over på kunderne i form af lavere præmier eller forbedrede ydelser.
En af vores AI-eksperter hos Nanonets kan ringe til dig for at diskutere din use case, konfigurere din model og give en demo inden for 15 minutter.
Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
Casestudier af kravprocesautomatisering
Påstande Prcoess Automation er blevet heftigt overtaget af sundheds- og forsikringsinstitutioner, og de har oplevet øjeblikkelige og betydelige ROI'er.
Der er mere og mere buzz omkring dette domæne. Tag et kig –
- Skadeindtag og -triage: Automatisering af den indledende ind- og triage af krav kan reducere den tid og de ressourcer, der er nødvendige for at behandle krav, forbedre effektiviteten og reducere fejl. Ifølge en undersøgelse fra Accenture kan automatisering reducere sagsbehandlingstiden med op til 80 %.
- Udbyderlegitimationsoplysninger: Automatisering af udbyderlegitimationsoplysninger kan reducere tiden og omkostningerne ved manuel gennemgang samt forbedre nøjagtigheden. En undersøgelse foretaget af National Committee for Quality Assurance (NCQA) viste, at automatisering af udbyderlegitimation kan spare op til $1.5 millioner årligt til store sundhedsplaner.
- Bedømmelse af krav: Automatisering af sagsbehandling kan reducere tiden og omkostningerne ved manuel gennemgang samt forbedre nøjagtigheden. Blue Cross Blue Shield of North Carolina implementerer AI-drevet kravautomatisering.
- Forudgående godkendelse: Automatisk forhåndsgodkendelse kan reducere tiden og omkostningerne ved manuel gennemgang samt forbedre nøjagtigheden. Ifølge en undersøgelse fra CAQH kan automatisering af forhåndsgodkendelse spare sundhedsudbydere op til $3.3 milliarder årligt.
- Opdagelse af svindel: Automatisk registrering af svindel kan reducere risikoen for, at svigagtige krav bliver betalt, hvilket sparer sundhedsudbydere og forsikringsselskaber for milliarder af dollars årligt. Anthem har indgået et samarbejde med Google for at tackle opdagelse af svindel ved hjælp af kunstig intelligens.
- Afvisningsstyring: Automatisk afvisningsstyring kan reducere den tid og de ressourcer, der er nødvendige for at appellere afviste krav, forbedre effektiviteten og reducere fejl. Ifølge en undersøgelse fra The Advisory Board Company kan automatisering af afvisningshåndtering reducere den gennemsnitlige tid til at appellere et afvist krav med op til 63 %.
- Berettigelsesbekræftelse: Automatiseret berettigelsesverifikation kan sikre, at krav kun betales for berettigede patienter, hvilket reducerer risikoen for svindel og fejl. En undersøgelse viste, at automatisering af berettigelsesverifikation kan spare sundhedsudbydere op til $11.1 milliarder årligt.
- Betalingsbehandling: Automatisering af betalingsbehandling kan reducere tiden og omkostningerne ved manuel gennemgang samt forbedre nøjagtigheden. Ifølge en undersøgelse fra National Association of Insurance Commissioners (NAIC) kan automatisering af betalingsbehandling reducere omkostningerne med op til 30 %.
- Kundeservice: Automatisering af kundeservice kan forbedre kundeoplevelsen og reducere tiden og omkostningerne ved manuel gennemgang. Ifølge en undersøgelse foretaget af Forrester ville 63 % af kunderne være mere tilbøjelige til at vende tilbage til en virksomhed med god kundeservice.
- Rapportering og analyser: Automatisering af rapportering og analyser kan give sundhedsudbydere og forsikringsselskaber værdifuld indsigt i sagsbehandling og tendenser. Ifølge en undersøgelse fra Deloitte kan automatisering af rapportering og analyser forbedre beslutningstagningen og reducere omkostningerne med op til 50 %.
Trin til automatisering af reklamationsbehandling
Her er trin-for-trin instruktioner om, hvad en virksomhed skal gøre for at begynde at bruge Nanonets OCR til automatisering af skadeprocesser:
- Definer dine krav: Det første trin er at identificere dine specifikke krav til automatisering af din reklamationsproces ved hjælp af Nanonets OCR. Dette inkluderer at bestemme de typer dokumenter, du skal behandle, de datafelter, du vil udtrække, og de forretningsregler, du vil anvende.
- Tilmeld dig Nanonets OCR: Besøg Nanonets hjemmeside (https://app.nanonets.com/#/signup) og tilmeld dig en konto. Nanonets tilbyder en gratis prøveperiode, som giver dig mulighed for at teste OCR-teknologien og afgøre, om den opfylder dine behov.
- Upload eksempeldokumenter: Når du har tilmeldt dig en konto, skal du uploade et sæt eksempeldokumenter til Nanonets OCR-platformen. Disse dokumenter bør repræsentere de typer dokumenter, du vil behandle i din skadesproces, såsom lægeregninger eller formularer til forsikringskrav.
- Træn OCR-modellen: Brug Nanonets OCR-platformen til at træne OCR-modellen til at genkende de datafelter, du vil udtrække fra eksempeldokumenterne. Dette involverer at fremhæve de relevante datafelter i eksempeldokumenterne og give eksempler på, hvordan dataene skal se ud.
- Test OCR-modellen: Når du har trænet OCR-modellen, test den på et sæt testdokumenter for at sikre, at den nøjagtigt kan udtrække de datafelter, du har brug for. Forfin om nødvendigt modellen og genoptræn den, indtil den opnår det ønskede niveau af nøjagtighed.
- Integrer med din reklamationsproces: Når du er tilfreds med nøjagtigheden af OCR-modellen, skal du integrere den med dit system til automatisering af reklamationsprocesser. Dette kan indebære at arbejde med dit it-team for at udvikle tilpassede integrationer eller bruge præ-byggede forbindelser leveret af Nanonets.
- Overvåg og forfin: Til sidst skal du overvåge OCR-modellens ydeevne og forfine den efter behov for at sikre, at den fortsætter med at udtrække data nøjagtigt fra dine kravsdokumenter.
Ved at følge disse trin kan en virksomhed med succes implementere Nanonets OCR til automatisering af reklamationsprocesser og opnå øget effektivitet, nøjagtighed og omkostningsbesparelser.
Ud over ovenstående trin kan du også planlægge en demo med en AI-ekspert fra Nanonets for at diskutere deres specifikke brugssag relateret til automatisering af kravprocesser. Denne mulighed giver virksomheder mulighed for at få en mere personlig oplevelse og få spørgsmål, de måtte have besvaret af en ekspert. Under demoen vil AI-eksperten oprette en Nanonets-konto og -model baseret på virksomhedens krav, give en personlig demo af OCR-teknologien og diskutere integrationsmuligheder. De kan også hjælpe virksomheder med at finde den bedste prisplan til deres behov.
Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
Future of Claims Process Automation
Med fremkomsten af kunstig intelligens kan flere og flere processer i arbejdsprocessen for skadebehandling nu automatiseres. Aldrig set før implementeringer af automatiserede arbejdsgange i dette domæne er nu mulige. Lad os tage et kig på nogle eksempler -
- Realtidsbehandling af reklamationer: En af de vigtigste fordele ved automatisering i sagsbehandlingen er muligheden for at behandle krav i realtid. Forsikringsselskaber kan udnytte automatiseringsværktøjer til at analysere skadesdata og træffe beslutninger om skader hurtigt uden behov for manuel indgriben. Dette kan hjælpe med at reducere den tid og indsats, der kræves for at behandle hvert enkelt krav, hvilket fører til hurtigere udbetalinger og større kundetilfredshed.
- Personlig skadebehandling: En anden nøglefordel ved automatisering er evnen til at personalisere reklamationsprocessen baseret på kundepræferencer og historie. Ved hjælp af AI-drevne værktøjer kan forsikringsselskaber analysere kundedata og levere skræddersyede skadesbehandlingsoplevelser, skræddersyet til hver enkelt kundes behov. Dette kan hjælpe med at forbedre kundetilfredsheden og loyaliteten, da kunderne føler, at deres unikke behov bliver opfyldt.
- Svindel opdagelse og forebyggelse: Automatiseringsværktøjer kan også bruges til at opdage og forhindre forsikringssvindel, en væsentlig udfordring for branchen. Ved at analysere data og mønstre kan maskinlæringsalgoritmer opdage svigagtige krav, minimere tab for forsikringsselskaber og sikre, at legitime krav udbetales hurtigt og præcist.
- Strømlinet arbejdsgang for krav: Automatisering kan hjælpe med at strømline skadesarbejdsgangen ved at reducere sandsynligheden for fejl og automatisere gentagne opgaver. Dette kan hjælpe med at sikre, at krav behandles hurtigt og præcist, hvilket reducerer den tid og indsats, der kræves for at håndtere krav.
- Chatbots til kundeservice: Brugen af chatbots i sagsbehandlingen kan hjælpe kunder med at indsende krav hurtigt og nemt. Chatbots kan guide kunder gennem indsendelsesprocessen for krav, besvare spørgsmål og yde support, hvilket reducerer behovet for menneskelig indgriben og fremskynder kravsprocessen.
- Automatiske skadevurderinger: Med automatiseringsværktøjer kan krav vurderes automatisk, hvilket reducerer behovet for manuel indgriben og fremskynder processen. Maskinlæringsalgoritmer kan analysere data og træffe beslutninger om krav hurtigt og præcist, hvilket fører til hurtigere udbetalinger og større kundetilfredshed.
- Digital skadesdokumentation: Ved at digitalisere og automatisere dokumentationsprocessen kan forsikringsselskaberne reducere mængden af papirbaserede dokumenter involveret i skadeprocessen. Dette kan hjælpe med at strømline skadesarbejdsgangen og reducere omkostningerne, hvilket fører til større effektivitet og nøjagtighed.
- Billed- og videoanalyse: Avancerede billed- og videoanalyseværktøjer kan bruges til at behandle krav baseret på visuelle data, såsom køretøjsskader, ejendomsskader og medicinske scanninger. Ved hjælp af automatiseringsværktøjer kan forsikringsselskaber analysere disse data hurtigt og præcist, hvilket reducerer den tid og indsats, der kræves for at håndtere skader.
- Nanonets OCR til dokumentscanning: Nanonets OCR er et kraftfuldt værktøj, der kan bruges til at automatisere scanningen af dokumenter og forbedre nøjagtigheden ved læsning og udtrækning af data fra dokumenter. Ved at bruge OCR-teknologi kan forsikringsselskaber reducere den tid og indsats, der kræves for at håndtere krav og forbedre nøjagtigheden i dokumentbehandlingen.
- AI-drevet behandling af krav: Ved at udnytte maskinlæringsalgoritmer kan forsikringsselskaber analysere data og lave mere præcise forudsigelser om sandsynligheden for, at krav bliver accepteret eller afvist. Dette kan hjælpe med at forbedre nøjagtigheden af sagsbehandlingen og reducere behovet for manuel indgriben.
- Stemmegenkendelse for indsendelse af krav: Stemmegenkendelsesteknologi kan bruges til at konvertere talte ord til tekstdata, der kan behandles af automatiseringsværktøjer. Ved at give kunderne mulighed for at indgive krav via tale, kan forsikringsselskaberne reducere den tid og indsats, der kræves for at håndtere skader og forbedre kundeoplevelsen.
- Smarte kontrakter til skadehåndtering: Smarte kontrakter kan bruges til at automatisere sagsbehandlingen og håndhæve regler og betingelser baseret på foruddefinerede kriterier. Dette kan være med til at forbedre nøjagtigheden af sagsbehandlingen og reducere behovet for manuel indgriben, hvilket fører til hurtigere udbetalinger og større kundetilfredshed.
- Forudsigende analyse til behandling af krav: Ved at analysere historiske data og mønstre kan prædiktive analyseværktøjer hjælpe forsikringsselskaber med at identificere potentielle problemer og tage proaktive skridt for at forhindre krav i at blive afvist.
- Augmented reality for skadesinspektioner: Forsikringstilpassere kan bruge augmented reality-værktøjer til at udføre inspektioner på afstand, hvilket reducerer behovet for inspektioner på stedet og fremskynder skadeprocessen.
- Blockchain til sagsbehandling: Ved hjælp af blockchain-teknologi kan forsikringsselskaber automatisere skadeprocessen og forbedre gennemsigtigheden, sikkerheden og tilliden til skadeprocessen.
Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
I nutidens hastigt udviklende sundhedsindustri er procesautomatisering ikke længere kun en mulighed, men en nødvendighed. Automatisering af skadeprocessen har adskillige fordele, ikke kun for forsikringsudbydere, men også for sundhedsudbydere og patienter. Ved at reducere den administrative byrde, forbedre nøjagtigheden og effektiviteten og forbedre patientoplevelsen er automatisering af skadeprocesser en smart investering for enhver sundheds- eller forsikringsvirksomhed.
En af de vigtigste fordele ved automatisering af reklamationsprocesser er reduktionen af den administrative byrde. Manuel reklamationsbehandling er ofte en tidskrævende og arbejdskrævende proces, der kræver betydelige ressourcer at håndtere. Automatisering af skadeprocessen kan hjælpe med at strømline administrative opgaver, såsom dataindtastning og sagsbehandling, hvilket igen kan frigøre værdifuld tid og ressourcer til andre opgaver, såsom patientbehandling.
Ud over at reducere den administrative byrde kan automatisering af reklamationsprocessen også forbedre nøjagtigheden og effektiviteten. Ved at fjerne potentialet for menneskelige fejl kan automatisering hjælpe med at sikre, at krav behandles præcist og hurtigt, hvilket reducerer sandsynligheden for dyre fejl og forsinkelser. Automatisering kan også hjælpe med at identificere svigagtige krav, reducere risikoen for svig og forbedre den samlede reklamationsnøjagtighed.
En anden fordel ved automatisering af reklamationsprocesser er den forbedrede patientoplevelse. Automatiseret skadebehandling kan reducere den tid, det tager for patienter at modtage refusion, hvilket igen kan forbedre patienttilfredsheden og loyaliteten. Automatisering kan også hjælpe med at forbedre gennemsigtigheden, give patienterne opdateringer i realtid om status for deres krav og reducere behovet for opfølgende forespørgsler.
Måske vigtigst af alt, kan automatisering af kravprocesser også hjælpe med at forbedre de overordnede sundhedsresultater. Ved at reducere den administrative byrde og forbedre effektiviteten kan automatisering hjælpe sundhedsudbydere med at fokusere mere på patientpleje, hvilket fører til bedre sundhedsresultater for patienter. Automatisering kan også hjælpe med at reducere sundhedsomkostningerne og gøre sundhedspleje mere tilgængeligt og overkommeligt for patienterne.
På trods af disse fordele har mange sundheds- og forsikringsinstitutioner været langsomme til at indføre kravprocesautomatisering. En grund til dette er opfattelsen af, at automatisering er for dyrt eller for kompliceret at implementere. Men med fremskridt inden for teknologi og tilgængeligheden af cloud-baserede løsninger er automatisering nu mere tilgængelig og overkommelig end nogensinde før.
En anden barriere for indførelse af kravprocesautomatisering er bekymringen for kompleksiteten af teknologien og de potentielle forstyrrelser, som den kan forårsage i etablerede arbejdsgange. Denne bekymring er dog stort set ubegrundet, da mange automationsløsninger problemfrit kan integreres i eksisterende systemer med minimal forstyrrelse af den igangværende drift. Desuden tilbyder mange automationsudbydere omfattende support og træning for at hjælpe sundheds- og forsikringsinstitutioner med at navigere i overgangen til automatisering og sikre en problemfri implementering.
Faktisk opvejer fordelene ved automatisering langt de potentielle risici og udfordringer forbundet med dens vedtagelse. Ved at automatisere skadeprocessen kan sundheds- og forsikringsinstitutioner ikke kun reducere den administrative byrde, men også forbedre kvaliteten af den behandling, der ydes til patienterne. Automatisering kan hjælpe med at identificere mønstre og tendenser i patientdata, hvilket gør det muligt for sundhedsudbydere at træffe mere informerede beslutninger om behandlingsmuligheder og forbedre patientresultater. Desuden kan automatisering hjælpe forsikringsudbydere med bedre styring af risici og reducere svindel, hvilket resulterer i en mere overkommelig og tilgængelig forsikringsdækning for patienter.
Kort sagt er automatisering af skadeprocesser en afgørende investering for enhver sundheds- eller forsikringsvirksomhed, der søger at forblive konkurrencedygtig i nutidens hurtige sundhedsindustri. Ved at udnytte automatiseringsløsninger til at strømline administrative opgaver, forbedre nøjagtigheden og effektiviteten og forbedre patientoplevelsen og -resultaterne kan sundheds- og forsikringsudbydere levere pleje af højere kvalitet, reducere omkostningerne og i sidste ende opbygge stærkere, mere modstandsdygtige sundhedssystemer til gavn for alle.
Ønsker du at automatisere reklamationsbehandlingen? Stop med at lede! Prøv Nanonets Claims Processing Automated Workflows gratis.
- SEO Powered Content & PR Distribution. Bliv forstærket i dag.
- Platoblokkæde. Web3 Metaverse Intelligence. Viden forstærket. Adgang her.
- Kilde: https://nanonets.com/blog/claims-process-automation/
- :er
- $3
- $OP
- 1
- 2023
- a
- evne
- Om
- over
- Accenture
- tilgængelig
- ulykke
- Ifølge
- Konto
- nøjagtighed
- præcis
- præcist
- opnå
- opnår
- aktivitet
- Desuden
- Yderligere
- yderligere information
- administrative
- vedtage
- vedtaget
- Vedtagelsen
- Vedtagelse
- fremskreden
- fremskridt
- advent
- rådgivende
- rådgivende bestyrelse
- overkommelige
- mod
- AI
- AI-drevne
- algoritmer
- Alle
- tillade
- tillader
- allerede
- beløb
- analyse
- analytics
- analysere
- analysere
- ,
- Årligt
- En anden
- besvare
- app
- anke
- Indløs
- Anvendelse
- passende
- godkendt
- ER
- omkring
- kunstig
- kunstig intelligens
- AS
- udseende
- aspekter
- vurderes
- vurdering
- forbundet
- Association
- sikkerhed
- At
- augmented
- Augmented Reality
- tilladelse
- automatisere
- Automatiseret
- automatisk
- Automatisering
- Automation
- automotive
- tilgængelighed
- gennemsnit
- barriere
- baseret
- grundlæggende
- BE
- før
- begynde
- være
- gavner det dig
- fordele
- BEDSTE
- Bedre
- skævhed
- Bill
- Billion
- milliarder
- Sedler
- blockchain
- Blockchain teknologi
- Blå
- board
- bygge
- byrde
- virksomhed
- virksomheder
- by
- beregne
- ringe
- CAN
- Kan få
- bil
- Kort
- hvilken
- tilfælde
- tilfælde
- Årsag
- forårsagede
- vis
- udfordre
- udfordringer
- odds
- karakter
- karaktergenkendelse
- chatbots
- kontrollere
- krav
- fordringer
- Skadestyring
- Klassificere
- kunder
- indsamler
- udvalg
- Virksomheder
- selskab
- sammenligne
- Compensation (Kompensation)
- konkurrencedygtig
- kompleksitet
- Compliance
- kompliceret
- computer
- Computer Vision
- Bekymring
- betingelser
- Adfærd
- konsekvent
- rådgivning
- indhold
- fortsætter
- kontrakter
- konvertere
- Koste
- omkostningsbesparelser
- Omkostninger
- dækning
- dækket
- kriterier
- Cross
- afgørende
- skik
- kunde
- kundedata
- Kundeoplevelse
- Kundetilfredshed
- Kundeservice
- Kunder
- tilpassede
- data
- indtastning af data
- Database
- databaser
- Dato
- dag
- deal
- beslutning
- Beslutningstagning
- afgørelser
- forsinkelser
- levere
- Deloitte
- Demo
- Detektion
- Bestem
- bestemmelse
- udvikle
- forskellige
- digital
- Digital betaling
- digitalisering
- diskutere
- Forstyrrelse
- forstyrrelser
- dokumentet
- dokumentation
- dokumenter
- dollars
- domæne
- kørsel
- i løbet af
- hver
- nemt
- effektivitet
- effektivt
- indsats
- elektronisk
- elektronisk
- berettigelse
- berettiget
- indlejret
- muliggør
- muliggør
- forbedret
- styrke
- sikre
- sikring
- indrejse
- fejl
- fejl
- etableret
- etablering
- skøn
- NOGENSINDE
- Hver
- hver dag
- udviklende
- eksempel
- eksempler
- eksisterende
- dyrt
- erfaring
- Oplevelser
- ekspert
- eksperter
- udforske
- omfattende
- ekstrakt
- udtrække dataene
- hurtig
- hurtigere
- Fed
- Fields
- Endelig
- Finde
- bøder
- Fornavn
- Fokus
- efterfulgt
- efter
- Til
- formular
- formularer
- Forrester
- fundet
- bedrageri
- bedrageri afsløring
- svigagtig
- svigagtig aktivitet
- Gratis
- gratis prøveversion
- fra
- fuldt ud
- fonde
- yderligere
- indsamling
- generere
- få
- godt
- større
- vejlede
- Håndtering
- Have
- Helse
- sygesikring
- sundhedspleje
- sundhedssektoren
- hjælpe
- højere
- fremhæve
- historisk
- historie
- Hospital
- Hvordan
- Men
- HTML
- HTTPS
- menneskelig
- identificere
- identificere
- Identity
- billede
- billeder
- umiddelbar
- gennemføre
- implementering
- redskaber
- Forbedre
- forbedret
- forbedrer
- forbedring
- in
- hændelse
- omfatter
- Herunder
- indarbejde
- øget
- Stigninger
- industrier
- industrien
- oplysninger
- informeret
- initial
- indlede
- Forespørgsler
- indsigt
- anvisninger
- forsikring
- forsikringsselskaber
- integrere
- integreret
- integration
- integrationer
- Intelligens
- internationalt
- indgriben
- investering
- involvere
- involverede
- spørgsmål
- spørgsmål
- IT
- ITS
- Nøgle
- arbejdskraft
- Sprog
- stor
- vid udstrækning
- føre
- førende
- læring
- Niveau
- Leverage
- løftestang
- ligesom
- Sandsynlig
- Liste
- placering
- længere
- Se
- ligner
- UDSEENDE
- tab
- Lot
- Loyalitet
- maskine
- machine learning
- Main
- lave
- Making
- administrere
- ledelse
- styringssystem
- manuel
- manuelt arbejde
- manuelt
- mange
- Match
- matchende
- medicinsk
- opfylder
- metoder
- måske
- million
- mindste
- minimering
- minutter
- fejl
- Mobil
- Mobil app
- mobile betalinger
- model
- modeller
- Overvåg
- mere
- Desuden
- mest
- flere
- navn
- navne
- national
- Natural
- Naturligt sprog
- Natural Language Processing
- Naviger
- nødvendig
- Behov
- behov
- behov
- Nord
- nord carolina
- nummer
- numre
- talrige
- mange fordele
- OCR
- of
- tilbyde
- tilbyde
- Tilbud
- on
- ONE
- igangværende
- online
- operationelle
- Produktion
- optisk tegngenkendelse
- Option
- Indstillinger
- ordrer
- Andet
- Andre
- samlet
- oversigt
- betalt
- male
- papirbaseret
- partnerskab
- Bestået
- patient
- patientpleje
- patientdata
- patienter
- mønstre
- betaling
- betalingsmetoder
- betalingsbehandling
- betalinger
- udbetalinger
- PayPal
- opfattelsen
- ydeevne
- Tilpas
- Personlig
- billede
- fly
- planer
- perron
- plato
- Platon Data Intelligence
- PlatoData
- politik
- Portal
- mulig
- potentiale
- vigtigste
- Forudsigelser
- Prediktiv Analytics
- præferencer
- forhindre
- prissætning
- Forud
- Prioriter
- Proaktiv
- behandle
- Procesautomatisering
- Processer
- forarbejdning
- rentabilitet
- ejendom
- give
- forudsat
- udbyder
- udbydere
- giver
- leverer
- trækker
- køb
- indkøbsordre
- formål
- kvalitet
- Spørgsmål
- hurtigere
- hurtigt
- rækkevidde
- hurtigt
- Læsning
- realtid
- Reality
- grund
- kvitteringer
- modtage
- anerkendelse
- genkende
- optegnelser
- reducere
- Reduceret
- reducerer
- reducere
- lovgivningsmæssige
- relaterede
- relevant
- fjernelse
- reparere
- repetitiv
- rapporteret
- Rapportering
- Rapporter
- repræsentere
- påkrævet
- Krav
- elastisk
- Ressourcer
- resultere
- resulterer
- afkast
- gennemgå
- gennemgå
- Risiko
- risici
- regler
- s
- samme
- tilfredshed
- tilfreds
- Tilfreds med
- Gem
- besparelse
- Besparelser
- scanning
- planlægge
- problemfrit
- sikkert
- sikkerhed
- søger
- tjeneste
- Tjenester
- sæt
- Shield
- Shop
- Kort
- bør
- underskrive
- underskrevet
- signifikant
- langsom
- Smart
- Smarte kontrakter
- Software
- Løsninger
- nogle
- Kilder
- specifikke
- hastighed
- etaper
- starte
- Status
- forblive
- Trin
- Steps
- strømline
- stærkere
- undersøgelser
- Studere
- indsendelse
- indsende
- indsendt
- Succesfuld
- sådan
- suite
- support
- Støtte
- Kirurgi
- systemet
- Systemer
- skræddersyet
- Tag
- tager
- Opgaver
- opgaver
- hold
- Teknologier
- telematik
- prøve
- at
- oplysninger
- deres
- Disse
- tredjepart
- Gennem
- tid
- tidskrævende
- gange
- til
- i dag
- også
- værktøj
- værktøjer
- spor
- Tog
- uddannet
- Kurser
- overførsel
- overgang
- Gennemsigtighed
- behandling
- Tendenser
- triage
- retssag
- Stol
- TUR
- typer
- Ultimativt
- enestående
- opdateringer
- presserende
- us
- brug
- brug tilfælde
- validering
- Værdifuld
- forskellige
- køretøj
- Verifikation
- verificeres
- verificere
- via
- video
- Vimeo
- vision
- Besøg
- Voice
- stemmegenkendelse
- bind
- Vej..
- Hjemmeside
- GODT
- Hvad
- hvorvidt
- som
- mens
- vilje
- med
- inden for
- uden
- ord
- Arbejde
- arbejdere
- workflow
- arbejdsgange
- arbejder
- virker
- ville
- Din
- zephyrnet