Czym jest automatyzacja procesów reklamacyjnych?
Automatyzacja procesu reklamacyjnego to wykorzystanie technologii do automatyzacji obsługi i przetwarzania roszczeń zdrowotnych i ubezpieczeniowych. Technologia ta umożliwia ubezpieczycielom usprawnienie procesów rozpatrywania roszczeń, ograniczenie pracy ręcznej i poprawę wydajności. Oprogramowanie do automatycznego przetwarzania roszczeń wykorzystuje uczenie maszynowe, sztuczną inteligencję i przetwarzanie języka naturalnego do zbierania i analizowania danych z różnych źródeł, umożliwiając ubezpieczycielom szybsze i dokładniejsze rozpatrywanie roszczeń. Automatyzacja procesu reklamacyjnego zapewnia również korzyści, takie jak oszczędności kosztów, lepsza obsługa klienta, większa dokładność i bezpieczeństwo danych oraz mniejsze ryzyko błędów i oszustw.
Jak działa automatyzacja procesu reklamacyjnego
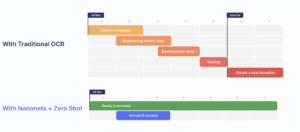
Narysujemy teraz obraz tego, jak wygląda kompleksowy, w pełni zautomatyzowany proces przetwarzania roszczeń. Wiele zakładów selektywnie włącza pewne aspekty tego przepływu pracy do swoich operacji, podczas gdy inne przyjmują w pełni zautomatyzowany przepływ pracy od końca do końca.
Następnie znajduje się posortowana lista najlepszych firm oferujących każdy aspekt procesu obsługi roszczeń.
Oto przegląd krok po kroku, jak działa automatyzacja procesu reklamacyjnego –
- Wstępne zgłoszenie roszczenia: Proces rozpoczyna się, gdy ubezpieczający zgłasza szkodę ubezpieczycielowi. W wielu przypadkach można to zrobić za pośrednictwem portalu internetowego lub aplikacji mobilnej. Ubezpieczający przekazuje podstawowe informacje o roszczeniu, takie jak data i miejsce zdarzenia oraz wszelkie dokumenty lub zdjęcia uzupełniające.
- Ocena roszczenia: Po zgłoszeniu szkody ubezpieczyciel wykorzystuje zautomatyzowane narzędzia do oceny szkody i ustalenia, czy jest ona objęta polisą. Może to obejmować analizę języka polisy, przegląd zgłoszonych szkód i konsultację z zewnętrznymi bazami danych w celu zweryfikowania tożsamości osoby zgłaszającej roszczenie i historii wcześniejszych roszczeń.
- Weryfikacja roszczenia: Jeśli roszczenie zostanie uznane za zasadne, ubezpieczyciel rozpocznie proces weryfikacji roszczenia od zebrania dodatkowych informacji, takich jak dokumentacja medyczna lub kosztorys naprawy. Proces ten można również zautomatyzować, korzystając z oprogramowania pobierającego dane z różnych źródeł i wykorzystującego algorytmy sztucznej inteligencji do oceny zasadności roszczenia.
- Podejmowanie decyzji o reklamacjach: Na podstawie informacji zebranych na etapie oceny i walidacji ubezpieczyciel podejmie decyzję w sprawie roszczenia. Decyzja ta może być również zautomatyzowana, a system stosuje predefiniowane reguły w celu określenia odpowiedniej kwoty płatności lub poziomu pokrycia.
- Przetwarzanie płatności: Jeśli roszczenie zostanie zatwierdzone, ubezpieczyciel zainicjuje płatność na rzecz wnioskodawcy. Może to obejmować automatyzację procesu płatności za pomocą elektronicznego transferu środków lub innych cyfrowych metod płatności.
- Analiza reklamacji: Wreszcie, ubezpieczyciel może użyć zautomatyzowanych narzędzi do analizy danych dotyczących roszczeń w celu zidentyfikowania wzorców i trendów, które można wykorzystać do ulepszenia procesów związanych z roszczeniami i ograniczenia oszustw.
Biznes oferujący te usługi –
Oto kilka przykładów firm, które oferują usługi na każdym etapie automatyzacji procesu reklamacyjnego:
- Wstępne zgłoszenie roszczenia:
- Snapsheet: oferuje cyfrową platformę roszczeń, która umożliwia posiadaczom polis składanie roszczeń online lub za pośrednictwem aplikacji mobilnej. https://www.snapsheetclaims.com/
- Guidewell: zapewnia cyfrową platformę do zarządzania roszczeniami z tytułu ubezpieczenia zdrowotnego, która umożliwia posiadaczom polis składanie wniosków i śledzenie ich statusu online. https://www.guidewell.com/
- Ocena roszczenia:
- Shift Technology: wykorzystuje algorytmy sztucznej inteligencji do analizowania danych roszczeń i wykrywania oszustw, błędów i anomalii. https://www.shift-technology.com/
- Casentric: zapewnia platformę do zarządzania roszczeniami, która wykorzystuje analizy predykcyjne do identyfikowania potencjalnych problemów i przyspieszania procesu rozpatrywania roszczeń. https://www.casentric.com/
- Weryfikacja roszczenia:
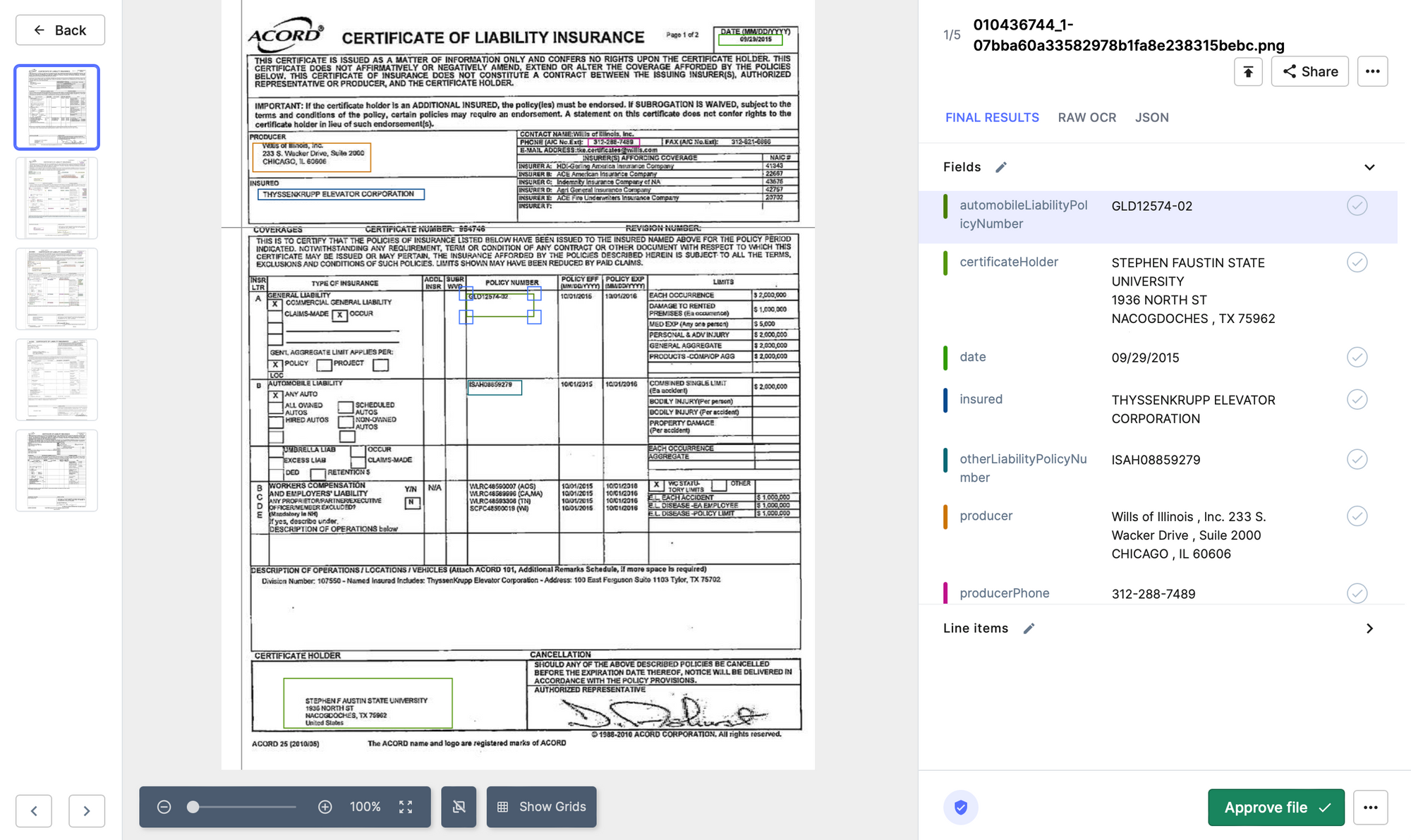
- Nanonet: Nanonets OCR może pomóc zautomatyzować proces sprawdzania poprawności roszczeń poprzez wyodrębnianie kluczowych informacji z formularzy roszczeń, takich jak numery polis, nazwiska zgłaszających roszczenia i opisy szkód. System może wykorzystywać algorytmy uczenia maszynowego do analizy wyodrębnionych danych i oznaczania potencjalnych błędów lub niespójności. Może to pomóc ubezpieczycielom w szybszym i dokładniejszym przetwarzaniu roszczeń, skracając czas i zmniejszając koszty związane z ręczną weryfikacją.
Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
2. Verisk Analytics: oferuje zestaw narzędzi do weryfikacji roszczeń, w tym analizy szkód majątkowych i wypadkowych, przegląd rachunków medycznych i zarządzanie roszczeniami odszkodowawczymi dla pracowników. https://www.verisk.com/
3. ClaimGenius: wykorzystuje komputerową wizję i sztuczną inteligencję do automatycznej oceny uszkodzeń pojazdu i generowania kosztorysów naprawy. https://www.claimgenius.com/
- Podejmowanie decyzji o reklamacjach:
- Nanonet: Nanonets OCR może być wykorzystany do automatyzacji procesu podejmowania decyzji o roszczeniach. Na przykład system może wyodrębniać dane z kosztorysów napraw, rachunków medycznych lub innej dokumentacji i wykorzystywać modele uczenia maszynowego do określania odpowiedniej kwoty płatności na podstawie predefiniowanych reguł. Może to pomóc ubezpieczycielom w podejmowaniu szybszych i bardziej spójnych decyzji, jednocześnie zmniejszając ryzyko błędów lub stronniczości.
- Octo Telematics: Dostarcza rozwiązania oparte na telematyce, które pozwalają ubezpieczycielom monitorować zachowania kierowców i obliczać składki na podstawie ryzyka. https://www.octotelematics.com/
- Tractable: Wykorzystuje wizję komputerową i sztuczną inteligencję do automatycznej oceny uszkodzeń pojazdu i określenia odpowiednich kosztów naprawy. https://tractable.ai/
- Przetwarzanie płatności:
- Checkbook.io: Oferuje cyfrową platformę czekową, która umożliwia ubezpieczycielom dokonywanie płatności w sposób elektroniczny i bezpieczny. https://checkbook.io/
- PayPal: zapewnia szereg cyfrowych rozwiązań płatniczych, w tym płatności online i mobilne, które można wykorzystać do przetwarzania roszczeń. https://www.paypal.com/
- Analiza reklamacji:
- Usługa EXL: oferuje rozwiązania analityczne, które pomagają ubezpieczycielom analizować dane o szkodach i ulepszać ich procesy. https://www.exlservice.com/
- Mitchell International: dostarcza oprogramowanie do zarządzania roszczeniami i analizy dla branży motoryzacyjnej i odszkodowań pracowniczych. https://www.mitchell.com/
Korzyści z automatyzacji przetwarzania roszczeń
- Zwiększona wydajność: Automatyzacja ogranicza pracę ręczną, zwiększa szybkość i usprawnia proces reklamacyjny.
- Poprawiona dokładność: Automatyzacja zmniejsza prawdopodobieństwo błędu ludzkiego i poprawia dokładność przetwarzania roszczeń.
- Szybsze czasy realizacji: Zautomatyzowane przetwarzanie roszczeń pozwala na skrócenie czasu realizacji, co może poprawić zadowolenie klientów.
- Lepsza obsługa klienta: Szybsze przetwarzanie roszczeń, większa dokładność i szybsze odpowiedzi na zapytania klientów mogą poprawić obsługę klienta.
- Zredukowane koszty: Automatyzacja zmniejsza potrzebę pracy fizycznej, co może obniżyć koszty i poprawić rentowność.
- Zwiększona zgodność: Automatyzacja może pomóc zapewnić zgodność z wymogami regulacyjnymi i zmniejszyć ryzyko grzywien i kar.
Automatyzacja procesu reklamacyjnego za pomocą Nanonets
Nanonets OCR to oparta na sztucznej inteligencji technologia optycznego rozpoznawania znaków, która umożliwia firmom wydobywanie informacji z nieustrukturyzowanych dokumentów, takich jak faktury, paragony i roszczenia ubezpieczeniowe. Firmy opieki zdrowotnej i firmy ubezpieczeniowe mogą wykorzystać tę technologię do automatyzacji przetwarzania roszczeń, zmniejszając w ten sposób liczbę błędów ręcznych, minimalizując czas przetwarzania i poprawiając zadowolenie klientów.
Przyjrzyjmy się niektórym konkretnym przypadkom użycia wraz z przykładami, w jaki sposób zakłady ubezpieczeń i placówki służby zdrowia mogą dalej wykorzystywać Nanonets OCR do automatyzacji procesów likwidacji szkód.
Rozpatrywanie roszczeń ubezpieczeniowych
Firmy ubezpieczeniowe codziennie otrzymują dużą liczbę roszczeń, które należy szybko i dokładnie rozpatrzyć. Jednak przetwarzanie roszczeń jest zadaniem czasochłonnym i podatnym na błędy, często wymagającym ręcznego wprowadzania i weryfikacji danych. Korzystając z Nanonets OCR, firmy ubezpieczeniowe mogą zautomatyzować przetwarzanie roszczeń, skracając czas przetwarzania i minimalizując błędy ręczne.
Na przykład firma ubezpieczeniowa może otrzymać roszczenie z tytułu uszkodzenia samochodu spowodowanego wypadkiem. Osoba zgłaszająca reklamację przesyła zdjęcie faktury z warsztatu. Firma ubezpieczeniowa może wykorzystać Nanonets OCR do wydobycia z faktury odpowiednich informacji, takich jak koszt naprawy, data naprawy czy nazwa warsztatu. Informacje te mogą być automatycznie wprowadzane do systemu zarządzania roszczeniami, który może następnie przetwarzać roszczenia szybciej i dokładniej.

Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
Przetwarzanie roszczeń zdrowotnych
Podmioty świadczące opiekę zdrowotną często zajmują się dużą liczbą roszczeń ubezpieczeniowych, które należy szybko i dokładnie rozpatrzyć. Nanonets OCR może służyć do automatyzacji procesu wydobywania danych z rachunków medycznych, roszczeń ubezpieczeniowych i innych powiązanych dokumentów. Może to pomóc podmiotom świadczącym opiekę zdrowotną zmniejszyć liczbę błędów ręcznych i przyspieszyć przetwarzanie roszczeń.
Na przykład szpital może otrzymać roszczenie ubezpieczeniowe za operację pacjenta. Szpital może użyć Nanonets OCR do wyodrębnienia z roszczenia odpowiednich informacji, takich jak imię i nazwisko pacjenta, data operacji, rodzaj przeprowadzonej operacji i koszt zabiegu. Informacje te mogą być automatycznie wprowadzane do szpitalnego systemu zarządzania roszczeniami, który może następnie przetwarzać roszczenia szybciej i dokładniej.
Dwukierunkowe dopasowanie
Innym przypadkiem zastosowania Nanonets OCR w firmach ubezpieczeniowych i medycznych jest dopasowanie dwukierunkowe. Proces ten polega na dopasowaniu danych z dwóch różnych źródeł, takich jak faktura i zamówienie lub rachunek medyczny i roszczenie ubezpieczeniowe.
Na przykład firma ubezpieczeniowa może otrzymać fakturę od podmiotu świadczącego opiekę zdrowotną za leczenie pacjenta. Firma ubezpieczeniowa może wykorzystać Nanonets OCR do wydobycia z faktury odpowiednich informacji, takich jak imię i nazwisko pacjenta, data leczenia oraz koszt zabiegu. Te same informacje można również uzyskać z roszczenia ubezpieczeniowego złożonego przez pacjenta.
Korzystając z dwukierunkowego dopasowywania, firma ubezpieczeniowa może porównać informacje wyodrębnione z faktury i roszczenia ubezpieczeniowego, aby upewnić się, że są one zgodne. Może to pomóc zidentyfikować wszelkie rozbieżności lub błędy, umożliwiając firmie rozwiązanie wszelkich problemów przed rozpatrzeniem roszczenia.
Weryfikacja dokumentów polityki
Firmy ubezpieczeniowe często otrzymują od swoich klientów dokumenty polisowe, które należy zweryfikować i przetworzyć. Korzystając z Nanonets OCR, firmy ubezpieczeniowe mogą zautomatyzować proces wydobywania informacji z dokumentów polisowych, zmniejszając liczbę błędów ręcznych i przyspieszając proces weryfikacji.
Na przykład firma ubezpieczeniowa może otrzymać od klienta dokument polisy, który należy zweryfikować. Firma może wykorzystać Nanonets OCR do wyodrębnienia z dokumentu odpowiednich informacji, takich jak imię i nazwisko klienta, numer polisy i rodzaj polisy. Informacje te mogą być automatycznie weryfikowane w bazie danych firmy, co skraca czas i zmniejsza wysiłek potrzebny do ręcznej weryfikacji.
Weryfikacja dokumentacji medycznej
Dostawcy opieki zdrowotnej często muszą weryfikować dokumentację medyczną pacjentów pod kątem roszczeń ubezpieczeniowych i innych celów. Korzystając z Nanonets OCR, świadczeniodawcy mogą zautomatyzować proces wydobywania danych z dokumentacji medycznej, zmniejszając liczbę błędów ręcznych i przyspieszając proces weryfikacji.
Na przykład podmiot świadczący opiekę zdrowotną może potrzebować zweryfikować historię medyczną pacjenta w celu uzyskania roszczenia ubezpieczeniowego. Usługodawca może użyć Nanonets OCR do wyodrębnienia odpowiednich informacji z dokumentacji medycznej, takich jak imię i nazwisko pacjenta, stan zdrowia i historia leczenia. Informacje te mogą być automatycznie weryfikowane w bazie danych firmy ubezpieczeniowej, co skraca czas i zmniejsza wysiłek potrzebny do ręcznej weryfikacji.
Korzyści z nanonetów
Nanonets OCR to najlepszy sposób na rozpoczęcie automatyzacji przetwarzania roszczeń. Technologia ta może być wykorzystana do automatyzacji procesu odczytywania i przetwarzania dokumentów reklamacyjnych, co przy ręcznym wykonywaniu może być czasochłonne i podatne na błędy.
Korzyści płynące z przyjęcia Nanonets zostały już dostrzeżone przez wielu klientów –
- Szybka i dokładna ekstrakcja danych: Nanonets OCR może szybko i dokładnie wydobywać dane tekstowe z dokumentów roszczeń, redukując czas i koszty związane z ręcznym wprowadzaniem danych. Technologia ta może również zmniejszyć ryzyko błędów, które mogą wystąpić podczas ręcznego wprowadzania danych, poprawiając dokładność danych.
- Poprawiony czas przetwarzania: Dzięki automatyzacji przetwarzania roszczeń za pomocą Nanonets OCR roszczenia mogą być przetwarzane szybciej i wydajniej. Może to skrócić czas rozpatrywania reklamacji, co może poprawić zadowolenie klientów i obniżyć koszty związane z ręcznym przetwarzaniem.
- Zautomatyzowana klasyfikacja roszczeń: Nanonets OCR może być również używany do klasyfikowania roszczeń na podstawie określonych kryteriów, takich jak typ roszczenia lub stopień ważności. Może to pomóc ubezpieczycielom w ustaleniu priorytetów rozpatrywania roszczeń, zapewniając, że pilne roszczenia będą rozpatrywane w pierwszej kolejności.
- Wykrywanie oszustw: Nanonets OCR może być używany do wykrywania potencjalnych oszustw w dokumentach roszczeń poprzez identyfikację niespójności lub anomalii w danych. Może to pomóc ubezpieczycielom w zapobieganiu oszukańczym roszczeniom i oszczędzaniu kosztów związanych z oszukańczą działalnością.
- Lepsza obsługa klienta: Automatyzując przetwarzanie roszczeń za pomocą Nanonets OCR, ubezpieczyciele mogą zapewnić lepszą obsługę klienta poprzez skrócenie czasu przetwarzania i poprawę dokładności. Może to prowadzić do wzrostu zadowolenia i lojalności klientów.
- Mniejsze koszty operacyjne: Automatyzacja przetwarzania roszczeń za pomocą Nanonets OCR może obniżyć koszty związane z ręcznym wprowadzaniem i przetwarzaniem danych. Może to skutkować znacznymi oszczędnościami kosztów dla ubezpieczycieli, które mogą zostać przeniesione na klientów w postaci niższych składek lub lepszych świadczeń.
Jeden z naszych ekspertów AI w Nanonets może się z Tobą skontaktować telefonicznie, aby omówić przypadek użycia, skonfigurować model i dostarczyć wersję demonstracyjną w ciągu 15 minut.
Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
Studia przypadków automatyzacji procesów reklamacyjnych
Firma Claims Prcoess Automation została gwałtownie wdrożona przez zakłady opieki zdrowotnej i ubezpieczeniowe, które odnotowały natychmiastowy i znaczący zwrot z inwestycji.
Wokół tej domeny jest coraz więcej szumu. Spójrz -
- Przyjmowanie i segregacja roszczeń: automatyzacja wstępnego przyjmowania i segregacji roszczeń może skrócić czas i zasoby potrzebne do przetwarzania roszczeń, poprawiając wydajność i zmniejszając liczbę błędów. Według badania przeprowadzonego przez Accenture automatyzacja może skrócić czas rozpatrywania roszczeń nawet o 80%.
- Poświadczenia dostawcy: Automatyzacja poświadczeń dostawcy może skrócić czas i obniżyć koszty ręcznego przeglądu, a także poprawić dokładność. Badanie przeprowadzone przez National Committee for Quality Assurance (NCQA) wykazało, że automatyzacja uwierzytelniania dostawcy może zaoszczędzić do 1.5 miliona dolarów rocznie na dużych planach zdrowotnych.
- Rozpatrywanie roszczeń: automatyzacja rozpatrywania roszczeń może skrócić czas i koszt ręcznego przeglądu, a także poprawić dokładność. Firma Blue Cross Blue Shield of North Carolina wdraża automatyzację roszczeń opartą na sztucznej inteligencji.
- Uprzednia autoryzacja: automatyzacja uprzedniej autoryzacji może skrócić czas i obniżyć koszty ręcznego przeglądu, a także poprawić dokładność. Według badania przeprowadzonego przez CAQH automatyzacja uprzedniej autoryzacji może zaoszczędzić świadczeniodawcom opieki zdrowotnej do 3.3 miliarda dolarów rocznie.
- Wykrywanie oszustw: Automatyzacja wykrywania oszustw może zmniejszyć ryzyko wypłaty fałszywych roszczeń, oszczędzając świadczeniodawcom i firmom ubezpieczeniowym miliardy dolarów rocznie. Anthem nawiązał współpracę z Google w celu rozwiązania problemu wykrywania oszustw za pomocą sztucznej inteligencji.
- Zarządzanie odmowami: automatyzacja zarządzania odmowami może skrócić czas i zasoby potrzebne do odwołania się od odrzuconej reklamacji, poprawiając wydajność i zmniejszając liczbę błędów. Według badania przeprowadzonego przez The Advisory Board Company automatyzacja zarządzania odmowami może skrócić średni czas odwołania się od odrzuconego roszczenia nawet o 63%.
- Weryfikacja kwalifikowalności: Automatyczna weryfikacja kwalifikowalności może zagwarantować, że roszczenia będą wypłacane tylko kwalifikującym się pacjentom, co zmniejsza ryzyko oszustw i błędów. Badanie wykazało, że automatyzacja weryfikacji uprawnień może zaoszczędzić świadczeniodawcom nawet 11.1 miliarda dolarów rocznie.
- Przetwarzanie płatności: automatyzacja przetwarzania płatności może skrócić czas i obniżyć koszty ręcznego sprawdzania, a także poprawić dokładność. Według badania przeprowadzonego przez National Association of Insurance Commissioners (NAIC) automatyzacja przetwarzania płatności może obniżyć koszty nawet o 30%.
- Obsługa klienta: automatyzacja obsługi klienta może poprawić jakość obsługi klienta oraz skrócić czas i koszt ręcznego przeglądu. Według badania przeprowadzonego przez firmę Forrester, 63% klientów byłoby bardziej skłonnych do powrotu do firmy z dobrą obsługą klienta.
- Raportowanie i analizy: automatyzacja raportowania i analiz może zapewnić dostawcom usług medycznych i firmom ubezpieczeniowym cenny wgląd w procesy rozpatrywania roszczeń i trendy. Według badania przeprowadzonego przez Deloitte, automatyzacja raportowania i analiz może usprawnić podejmowanie decyzji i obniżyć koszty nawet o 50%.
Kroki automatyzacji przetwarzania roszczeń
Oto instrukcje krok po kroku, co firma powinna zrobić, aby rozpocząć korzystanie z Nanonets OCR do automatyzacji procesu reklamacyjnego:
- Zdefiniuj swoje wymagania: Pierwszym krokiem jest określenie konkretnych wymagań dotyczących automatyzacji procesu reklamacyjnego za pomocą Nanonets OCR. Obejmuje to określenie typów dokumentów, które należy przetworzyć, pól danych, które mają zostać wyodrębnione, oraz reguł biznesowych, które mają zostać zastosowane.
- Zarejestruj się w Nanonets OCR: Odwiedź witrynę internetową Nanonets (https://app.nanonets.com/#/signup) i założyć konto. Nanonets oferuje bezpłatną wersję próbną, która pozwala przetestować technologię OCR i określić, czy spełnia ona Twoje potrzeby.
- Prześlij przykładowe dokumenty: Po zarejestrowaniu konta prześlij zestaw przykładowych dokumentów na platformę Nanonets OCR. Dokumenty te powinny reprezentować rodzaje dokumentów, które będziesz przetwarzać w procesie rozpatrywania roszczeń, takie jak rachunki medyczne lub formularze roszczeń ubezpieczeniowych.
- Trenuj model OCR: Skorzystaj z platformy Nanonets OCR, aby wyszkolić model OCR w rozpoznawaniu pól danych, które chcesz wyodrębnić z przykładowych dokumentów. Obejmuje to podkreślenie odpowiednich pól danych w przykładowych dokumentach i podanie przykładów tego, jak dane powinny wyglądać.
- Przetestuj model OCR: Po wytrenowaniu modelu OCR przetestuj go na zestawie dokumentów testowych, aby upewnić się, że może dokładnie wyodrębnić potrzebne pola danych. Jeśli to konieczne, udoskonal model i naucz go ponownie, aż osiągnie pożądany poziom dokładności.
- Zintegruj z procesem reklamacyjnym: Gdy będziesz zadowolony z dokładności modelu OCR, zintegruj go ze swoim systemem automatyzacji procesu reklamacyjnego. Może to wymagać współpracy z zespołem IT w celu opracowania niestandardowych integracji lub korzystania z gotowych konektorów dostarczonych przez Nanonets.
- Monitoruj i udoskonal: na koniec monitoruj wydajność modelu OCR i udoskonal go w razie potrzeby, aby mieć pewność, że nadal dokładnie wyodrębnia dane z dokumentów roszczeń.
Postępując zgodnie z tymi krokami, firma może z powodzeniem wdrożyć Nanonets OCR w celu automatyzacji procesu likwidacji szkód i osiągnąć większą wydajność, dokładność i oszczędności.
Oprócz powyższych kroków możesz również umówić się na demonstrację z ekspertem AI z Nanonets, aby omówić ich konkretny przypadek użycia związany z automatyzacją procesu roszczeń. Ta opcja umożliwia firmom uzyskanie bardziej spersonalizowanej obsługi i uzyskanie odpowiedzi na wszelkie pytania eksperta. Podczas demonstracji ekspert AI skonfiguruje konto i model Nanonets w oparciu o wymagania biznesowe, przeprowadzi spersonalizowaną demonstrację technologii OCR i omówi opcje integracji. Mogą również pomóc firmom znaleźć najlepszy plan cenowy dla ich potrzeb.
Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
Przyszłość automatyzacji procesów reklamacyjnych
Wraz z pojawieniem się sztucznej inteligencji coraz więcej procesów związanych z obsługą szkód można zautomatyzować. Niespotykane wcześniej wdrożenia zautomatyzowanych przepływów pracy w tej domenie są teraz możliwe. Rzućmy okiem na kilka przykładów –
- Przetwarzanie roszczeń w czasie rzeczywistym: Jedną z głównych zalet automatyzacji w procesie rozpatrywania roszczeń jest możliwość rozpatrywania roszczeń w czasie rzeczywistym. Firmy ubezpieczeniowe mogą wykorzystywać narzędzia automatyzacji do analizowania danych o szkodach i szybkiego podejmowania decyzji w sprawie roszczeń, bez konieczności ręcznej interwencji. Może to pomóc skrócić czas i wysiłek wymagany do przetworzenia każdego roszczenia, prowadząc do szybszych wypłat i większego zadowolenia klientów.
- Spersonalizowane przetwarzanie roszczeń: Inną kluczową zaletą automatyzacji jest możliwość personalizacji procesu reklamacyjnego w oparciu o preferencje i historię klienta. Za pomocą narzędzi opartych na sztucznej inteligencji firmy ubezpieczeniowe mogą analizować dane klientów i zapewniać spersonalizowane procesy obsługi szkód, dostosowane do potrzeb każdego klienta. Może to pomóc w zwiększeniu zadowolenia i lojalności klientów, ponieważ klienci czują, że ich wyjątkowe potrzeby są zaspokajane.
- Wykrywanie i zapobieganie oszustwom: Narzędzia do automatyzacji mogą być również wykorzystywane do wykrywania oszustw ubezpieczeniowych i zapobiegania im, co stanowi poważne wyzwanie dla branży. Analizując dane i wzorce, algorytmy uczenia maszynowego mogą wykrywać fałszywe roszczenia, minimalizując straty firm ubezpieczeniowych i zapewniając szybką i dokładną wypłatę uzasadnionych roszczeń.
- Usprawniony przepływ roszczeń: Automatyzacja może pomóc w usprawnieniu przepływu pracy związanej z roszczeniami poprzez zmniejszenie prawdopodobieństwa wystąpienia błędów i automatyzację powtarzalnych zadań. Może to pomóc w szybkim i dokładnym przetwarzaniu roszczeń, skracając czas i wysiłek wymagany do zarządzania roszczeniami.
- Chatboty do obsługi klienta: Wykorzystanie chatbotów w przetwarzaniu roszczeń może pomóc klientom w szybkim i łatwym składaniu roszczeń. Chatboty mogą przeprowadzać klientów przez proces zgłaszania roszczeń, odpowiadać na pytania i zapewniać wsparcie, zmniejszając potrzebę interwencji człowieka i przyspieszając proces składania roszczeń.
- Automatyczne oceny roszczeń: Dzięki narzędziom do automatyzacji roszczenia mogą być oceniane automatycznie, co zmniejsza potrzebę ręcznej interwencji i przyspiesza proces. Algorytmy uczenia maszynowego mogą analizować dane i szybko i dokładnie podejmować decyzje w sprawie roszczeń, co prowadzi do szybszych wypłat i większego zadowolenia klientów.
- Cyfrowa dokumentacja roszczenia: Poprzez digitalizację i automatyzację procesu dokumentacji firmy ubezpieczeniowe mogą zmniejszyć liczbę dokumentów papierowych związanych z procesem rozpatrywania roszczeń. Może to pomóc usprawnić przepływ pracy w zakresie roszczeń i obniżyć koszty, prowadząc do większej wydajności i dokładności.
- Analiza obrazu i wideo: Zaawansowane narzędzia do analizy obrazu i wideo mogą być wykorzystywane do przetwarzania roszczeń na podstawie danych wizualnych, takich jak uszkodzenia pojazdu, uszkodzenia mienia i skany medyczne. Za pomocą narzędzi do automatyzacji firmy ubezpieczeniowe mogą szybko i dokładnie analizować te dane, redukując czas i wysiłek wymagany do zarządzania szkodami.
- Nanonets OCR do skanowania dokumentów: Nanonets OCR to potężne narzędzie, które można wykorzystać do automatyzacji skanowania dokumentów i poprawy dokładności odczytu i wyodrębniania danych z dokumentów. Korzystając z technologii OCR, firmy ubezpieczeniowe mogą skrócić czas i wysiłek wymagany do zarządzania roszczeniami i poprawić dokładność przetwarzania dokumentów.
- Przetwarzanie roszczeń oparte na sztucznej inteligencji: Wykorzystując algorytmy uczenia maszynowego, firmy ubezpieczeniowe mogą analizować dane i dokonywać dokładniejszych prognoz dotyczących prawdopodobieństwa przyjęcia lub odrzucenia roszczeń. Może to pomóc poprawić dokładność przetwarzania roszczeń i zmniejszyć potrzebę ręcznej interwencji.
- Rozpoznawanie głosu dla zgłoszeń roszczeń: Technologia rozpoznawania głosu może być wykorzystana do konwersji słowa mówionego na dane tekstowe, które mogą być przetwarzane przez narzędzia do automatyzacji. Umożliwiając klientom zgłaszanie roszczeń za pośrednictwem głosu, firmy ubezpieczeniowe mogą skrócić czas i wysiłek wymagany do zarządzania roszczeniami i poprawić jakość obsługi klienta.
- Inteligentne kontrakty do zarządzania roszczeniami: Inteligentne kontrakty mogą być wykorzystywane do automatyzacji przetwarzania roszczeń i egzekwowania zasad i warunków na podstawie wcześniej zdefiniowanych kryteriów. Może to pomóc poprawić dokładność przetwarzania roszczeń i zmniejszyć potrzebę ręcznej interwencji, prowadząc do szybszych wypłat i większego zadowolenia klientów.
- Analityka predykcyjna do przetwarzania roszczeń: Analizując dane historyczne i wzorce, narzędzia analizy predykcyjnej mogą pomóc firmom ubezpieczeniowym zidentyfikować potencjalne problemy i podjąć proaktywne kroki, aby zapobiec odrzuceniu roszczeń.
- Rzeczywistość rozszerzona do kontroli roszczeń: Likwidatorzy ubezpieczeniowi mogą korzystać z narzędzi rozszerzonej rzeczywistości do przeprowadzania inspekcji zdalnie, zmniejszając potrzebę kontroli na miejscu i przyspieszając proces rozpatrywania roszczeń.
- Blockchain do przetwarzania roszczeń: Za pomocą technologii blockchain firmy ubezpieczeniowe mogą zautomatyzować proces likwidacji szkód i poprawić przejrzystość, bezpieczeństwo i zaufanie do procesu likwidacji szkód.
Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
W dzisiejszej szybko rozwijającej się branży medycznej automatyzacja procesów rozpatrywania wniosków nie jest już tylko opcją, ale koniecznością. Automatyzacja procesu likwidacji szkód ma wiele zalet, nie tylko dla ubezpieczycieli, ale także dla świadczeniodawców i pacjentów. Dzięki zmniejszeniu obciążeń administracyjnych, zwiększeniu dokładności i wydajności oraz zwiększeniu komfortu pacjentów automatyzacja procesu rozpatrywania roszczeń jest mądrą inwestycją dla każdego zakładu opieki zdrowotnej lub zakładu ubezpieczeń.
Jedną z głównych korzyści automatyzacji procesu likwidacji szkód jest zmniejszenie obciążeń administracyjnych. Ręczne przetwarzanie roszczeń jest często czasochłonnym i pracochłonnym procesem, wymagającym znacznych zasobów do zarządzania. Automatyzacja procesu składania wniosków może pomóc w usprawnieniu zadań administracyjnych, takich jak wprowadzanie danych i rozstrzyganie roszczeń, co z kolei może zwolnić cenny czas i zasoby na inne zadania, takie jak opieka nad pacjentem.
Oprócz zmniejszenia obciążeń administracyjnych automatyzacja procesu składania wniosków może również poprawić dokładność i wydajność. Eliminując możliwość wystąpienia błędu ludzkiego, automatyzacja może zapewnić dokładne i szybkie przetwarzanie roszczeń, zmniejszając prawdopodobieństwo kosztownych błędów i opóźnień. Automatyzacja może również pomóc w identyfikacji fałszywych roszczeń, zmniejszając ryzyko oszustwa i poprawiając ogólną dokładność roszczeń.
Kolejną korzyścią płynącą z automatyzacji procesu reklamacyjnego jest poprawa komfortu obsługi pacjenta. Zautomatyzowane przetwarzanie roszczeń może skrócić czas potrzebny pacjentom na otrzymanie zwrotu kosztów, co z kolei może poprawić satysfakcję i lojalność pacjentów. Automatyzacja może również pomóc w poprawie przejrzystości, zapewniając pacjentom aktualizacje statusu ich roszczeń w czasie rzeczywistym i zmniejszając potrzebę dalszych zapytań.
Co być może najważniejsze, automatyzacja procesu rozpatrywania wniosków może również pomóc w poprawie ogólnych wyników opieki zdrowotnej. Poprzez zmniejszenie obciążeń administracyjnych i poprawę wydajności automatyzacja może pomóc podmiotom świadczącym opiekę zdrowotną w większym stopniu skoncentrować się na opiece nad pacjentem, co prowadzi do lepszych wyników zdrowotnych pacjentów. Automatyzacja może również pomóc obniżyć koszty opieki zdrowotnej, czyniąc opiekę zdrowotną bardziej dostępną i przystępną cenowo dla pacjentów.
Pomimo tych korzyści, wiele zakładów opieki zdrowotnej i zakładów ubezpieczeń powoli wdrażało automatyzację procesu rozpatrywania roszczeń. Jednym z powodów jest przekonanie, że automatyzacja jest zbyt kosztowna lub zbyt skomplikowana do wdrożenia. Jednak dzięki postępowi technologicznemu i dostępności rozwiązań opartych na chmurze automatyzacja jest teraz bardziej dostępna i przystępna cenowo niż kiedykolwiek wcześniej.
Kolejną przeszkodą w przyjęciu automatyzacji procesu roszczeń jest obawa o złożoność technologii i potencjalne zakłócenia, jakie może spowodować w ustalonych przepływach pracy. Jednak ta obawa jest w dużej mierze nieuzasadniona, ponieważ wiele rozwiązań automatyzacji można bezproblemowo zintegrować z istniejącymi systemami, przy minimalnym zakłóceniu bieżących operacji. Ponadto wielu dostawców automatyzacji oferuje szerokie wsparcie i szkolenia, aby pomóc zakładom opieki zdrowotnej i ubezpieczeniowej w przeprowadzeniu przejścia na automatyzację i zapewnieniu płynnego wdrożenia.
W rzeczywistości korzyści płynące z automatyzacji znacznie przewyższają potencjalne ryzyko i wyzwania związane z jej przyjęciem. Automatyzując proces likwidacji szkód, zakłady opieki zdrowotnej i ubezpieczeniowe mogą nie tylko zmniejszyć obciążenia administracyjne, ale także poprawić jakość opieki nad pacjentami. Automatyzacja może pomóc w identyfikacji wzorców i trendów w danych pacjentów, umożliwiając podmiotom świadczącym opiekę zdrowotną podejmowanie bardziej świadomych decyzji dotyczących opcji leczenia i poprawy wyników leczenia pacjentów. Co więcej, automatyzacja może pomóc ubezpieczycielom lepiej zarządzać ryzykiem i ograniczać oszustwa, co skutkuje bardziej przystępną cenowo i dostępną ochroną ubezpieczeniową dla pacjentów.
Krótko mówiąc, automatyzacja procesu likwidacji szkód jest kluczową inwestycją dla każdego zakładu opieki zdrowotnej lub zakładu ubezpieczeń, który chce zachować konkurencyjność w dzisiejszym szybko rozwijającym się sektorze opieki zdrowotnej. Wykorzystując rozwiązania automatyzacji w celu usprawnienia zadań administracyjnych, poprawy dokładności i wydajności oraz poprawy komfortu i wyników pacjentów, dostawcy usług medycznych i ubezpieczeniowi mogą zapewnić wyższą jakość opieki, obniżyć koszty, a ostatecznie zbudować silniejsze, bardziej odporne systemy opieki zdrowotnej z korzyścią dla wszystkich.
Chcesz zautomatyzować przetwarzanie roszczeń? Nie szukaj dalej! Wypróbuj za darmo Nanonets Claims Processing Automatic Workflows.
- Dystrybucja treści i PR oparta na SEO. Uzyskaj wzmocnienie już dziś.
- Platoblockchain. Web3 Inteligencja Metaverse. Wzmocniona wiedza. Dostęp tutaj.
- Źródło: https://nanonets.com/blog/claims-process-automation/
- :Jest
- $3
- $W GÓRĘ
- 1
- 2023
- a
- zdolność
- O nas
- powyżej
- Accenture
- dostępny
- wypadek
- Stosownie
- Konto
- precyzja
- dokładny
- dokładnie
- Osiągać
- Osiąga
- działalność
- dodatek
- Dodatkowy
- Dodatkowe informacje
- administracyjny
- przyjąć
- przyjęty
- Przyjęcie
- Przyjęcie
- zaawansowany
- zaliczki
- nadejście
- doradczy
- Rada doradcza
- przystępne
- przed
- AI
- Zasilany AI
- Algorytmy
- Wszystkie kategorie
- Pozwalać
- pozwala
- już
- ilość
- analiza
- analityka
- w czasie rzeczywistym sprawiają,
- Analizując
- i
- Rocznie
- Inne
- odpowiedź
- Aplikacja
- odwołać się
- Aplikuj
- Stosowanie
- właściwy
- zatwierdzony
- SĄ
- na około
- sztuczny
- sztuczna inteligencja
- AS
- aspekt
- aspekty
- oceniać
- oszacowanie
- powiązany
- Stowarzyszenie
- zapewnienie
- At
- zwiększona
- Augmented Reality
- autoryzacja
- zautomatyzować
- zautomatyzowane
- automatycznie
- automatyzacja
- Automatyzacja
- motoryzacyjny
- dostępność
- średni
- bariera
- na podstawie
- podstawowy
- BE
- zanim
- rozpocząć
- jest
- korzyści
- Korzyści
- BEST
- Ulepsz Swój
- stronniczość
- Rachunek
- Miliard
- miliardy
- Banknoty
- blockchain
- blockchain technologia
- Niebieski
- deska
- budować
- ciężar
- biznes
- biznes
- by
- obliczać
- wezwanie
- CAN
- Może uzyskać
- wózek
- Kartki okolicznosciowe
- który
- walizka
- Etui
- Spowodować
- powodowany
- pewien
- wyzwanie
- wyzwania
- duża szansa,
- charakter
- rozpoznawanie znaków
- nasze chatboty
- ZOBACZ
- roszczenie
- roszczenia
- Zarządzanie roszczeniami
- Klasyfikuj
- klientów
- zbierać
- komisja
- Firmy
- sukcesy firma
- porównać
- Odszkodowanie
- konkurencyjny
- kompleksowość
- spełnienie
- skomplikowane
- komputer
- Wizja komputerowa
- Troska
- Warunki
- Prowadzenie
- zgodny
- consulting
- zawartość
- ciągły
- umowy
- konwertować
- Koszty:
- oszczędności
- Koszty:
- pokrycie
- pokryty
- Kryteria
- Krzyż
- istotny
- zwyczaj
- klient
- dane klienta
- doświadczenie klienta
- Zadowolenie klienta
- Obsługa klienta
- Klientów
- dostosowane
- dane
- wprowadzanie danych
- Baza danych
- Bazy danych
- Data
- dzień
- sprawa
- decyzja
- Podejmowanie decyzji
- Decyzje
- opóźnienia
- dostarczyć
- deloitte
- Demo
- Wykrywanie
- Ustalać
- określaniu
- rozwijać
- różne
- cyfrowy
- Płatność cyfrowa
- digitalizacja
- dyskutować
- Zakłócenie
- zakłócenia
- dokument
- dokumentacja
- dokumenty
- dolarów
- domena
- jazdy
- podczas
- każdy
- z łatwością
- efektywność
- skutecznie
- wysiłek
- Elektroniczny
- elektronicznie
- kwalifikowalność
- kwalifikowalne
- osadzone
- Umożliwia
- umożliwiając
- wzmocnione
- wzmocnienie
- zapewnić
- zapewnienie
- wejście
- błąd
- Błędy
- ustanowiony
- ustanowienie
- Szacunki
- EVER
- Każdy
- codziennie
- ewoluuje
- przykład
- przykłady
- Przede wszystkim system został opracowany
- drogi
- doświadczenie
- Doświadczenia
- ekspert
- eksperci
- odkryj
- rozległy
- wyciąg
- wyodrębnić dane
- w szybkim tempie
- szybciej
- nakarmiony
- Łąka
- W końcu
- Znajdź
- koniec
- i terminów, a
- Skupiać
- następnie
- następujący
- W razie zamówieenia projektu
- Nasz formularz
- formularze
- Forrester
- znaleziono
- oszustwo
- wykrywanie oszustw
- nieuczciwy
- oszukańcza działalność
- Darmowy
- Przetestuj za darmo
- od
- w pełni
- fundusze
- dalej
- zebranie
- Generować
- otrzymać
- dobry
- większy
- poprowadzi
- Prowadzenie
- Have
- Zdrowie
- ubezpieczenie zdrowotne
- opieki zdrowotnej
- przemysł medyczny
- pomoc
- wyższy
- podświetlanie
- historyczny
- historia
- Szpital
- W jaki sposób
- Jednak
- HTML
- HTTPS
- człowiek
- zidentyfikować
- identyfikacja
- tożsamość
- obraz
- zdjęcia
- Natychmiastowy
- wdrożenia
- realizacja
- narzędzia
- podnieść
- ulepszony
- poprawia
- poprawy
- in
- incydent
- obejmuje
- Włącznie z
- włączać
- wzrosła
- Zwiększenia
- przemysłowa
- przemysł
- Informacja
- poinformowany
- początkowy
- zainicjować
- Zapytania
- spostrzeżenia
- instrukcje
- ubezpieczenie
- Ubezpieczyciele
- integrować
- zintegrowany
- integracja
- integracje
- Inteligencja
- na świecie
- interwencja
- inwestycja
- angażować
- zaangażowany
- problem
- problemy
- IT
- JEGO
- Klawisz
- praca
- język
- duży
- w dużej mierze
- prowadzić
- prowadzący
- nauka
- poziom
- Dźwignia
- lewarowanie
- lubić
- Prawdopodobnie
- Lista
- lokalizacja
- dłużej
- Popatrz
- wygląda jak
- WYGLĄD
- straty
- Partia
- Lojalność
- maszyna
- uczenie maszynowe
- Główny
- robić
- Dokonywanie
- zarządzanie
- i konserwacjami
- System zarządzania
- podręcznik
- prace ręczne
- ręcznie
- wiele
- Mecz
- dopasowywanie
- medyczny
- Spełnia
- metody
- może
- milion
- minimalny
- minimalizowanie
- minuty
- błędy
- Aplikacje mobilne
- Aplikacja mobilna
- płatności mobilne
- model
- modele
- monitor
- jeszcze
- Ponadto
- większość
- wielokrotność
- Nazwa
- Nazwy
- narodowy
- Naturalny
- Język naturalny
- Przetwarzanie języka naturalnego
- Nawigacja
- niezbędny
- Potrzebować
- potrzebne
- wymagania
- Północ
- Karolina Północna
- numer
- z naszej
- liczny
- liczne korzyści
- OCR
- of
- oferta
- oferuje
- Oferty
- on
- ONE
- trwający
- Online
- operacyjny
- operacje
- optyczne rozpoznawanie znaków
- Option
- Opcje
- zamówienie
- Inne
- Pozostałe
- ogólny
- przegląd
- płatny
- malować
- na papierze
- partner
- minęło
- pacjent
- opieka nad pacjentem
- dane pacjenta
- pacjenci
- wzory
- płatność
- Metody Płatności
- przetwarzanie płatności
- płatności
- Wypłaty
- PayPal
- postrzeganie
- jest gwarancją najlepszej jakości, które mogą dostarczyć Ci Twoje monitory,
- personalizować
- Personalizowany
- obraz
- krok po kroku
- plany
- Platforma
- plato
- Analiza danych Platona
- PlatoDane
- polityka
- Portal
- możliwy
- potencjał
- mocny
- Przewidywania
- Analityka predykcyjna
- preferencje
- zapobiec
- wycena
- Wcześniejszy
- Priorytet
- Proaktywne
- wygląda tak
- Automatyzacja procesów
- procesów
- przetwarzanie
- rentowność
- własność
- zapewniać
- pod warunkiem,
- dostawca
- dostawców
- zapewnia
- że
- ciągnięcie
- zakup
- zamówienie zakupu
- cele
- jakość
- pytania
- szybciej
- szybko
- zasięg
- szybko
- Czytający
- w czasie rzeczywistym
- Rzeczywistość
- powód
- wpływy
- otrzymać
- uznanie
- rozpoznać
- dokumentacja
- zmniejszyć
- Zredukowany
- zmniejsza
- redukcja
- regulacyjne
- związane z
- usuwanie
- naprawa
- powtarzalne
- Zgłoszone
- Raportowanie
- Raporty
- reprezentować
- wymagany
- wymagania
- sprężysty
- Zasoby
- dalsze
- wynikły
- powrót
- przeglądu
- recenzowanie
- Ryzyko
- ryzyko
- reguły
- s
- taki sam
- klientów
- zadowolony
- zadowolony z
- Zapisz
- oszczędność
- Oszczędności
- skanowanie
- rozkład
- płynnie
- bezpiecznie
- bezpieczeństwo
- poszukuje
- usługa
- Usługi
- zestaw
- Tarcza
- Sklep
- Short
- powinien
- znak
- podpisana
- znaczący
- powolny
- mądry
- Inteligentne kontrakty
- Tworzenie
- Rozwiązania
- kilka
- Źródła
- specyficzny
- prędkość
- etapy
- początek
- Rynek
- pobyt
- Ewolucja krok po kroku
- Cel
- opływowy
- silniejszy
- badania naukowe
- Badanie
- uległość
- Zatwierdź
- składane
- Z powodzeniem
- taki
- apartament
- wsparcie
- Wspierający
- Chirurgia
- system
- systemy
- dostosowane
- Brać
- trwa
- Zadanie
- zadania
- zespół
- Technologia
- telematyka
- test
- że
- Połączenia
- Informacje
- ich
- Te
- innych firm
- Przez
- czas
- czasochłonne
- czasy
- do
- już dziś
- także
- narzędzie
- narzędzia
- śledzić
- Pociąg
- przeszkolony
- Trening
- przenieść
- przejście
- Przezroczystość
- leczenie
- Trendy
- ocena stanu zdrowia rannych
- próba
- Zaufaj
- SKRĘCAĆ
- typy
- Ostatecznie
- wyjątkowy
- Nowości
- pilny
- us
- posługiwać się
- przypadek użycia
- uprawomocnienie
- Cenny
- różnorodny
- pojazd
- Weryfikacja
- zweryfikowana
- zweryfikować
- przez
- Wideo
- Vimeo
- wizja
- Odwiedzić
- Głos
- rozpoznawania głosu
- Tom
- Droga..
- Strona internetowa
- DOBRZE
- Co
- czy
- który
- Podczas
- będzie
- w
- w ciągu
- bez
- słowo
- Praca
- pracowników
- workflow
- przepływów pracy
- pracujący
- działa
- by
- Twój
- zefirnet