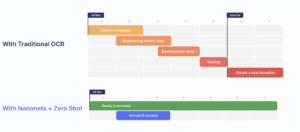
Vad är skadeprocessautomatisering?
Skadeprocessautomatisering är användningen av teknik för att automatisera hanteringen och behandlingen av sjukvårds- och försäkringsskador. Denna teknik gör det möjligt för försäkringsgivare att effektivisera sina skadeprocesser, minska manuellt arbete och förbättra effektiviteten. Programvara för automatiserad skadebehandling använder maskininlärning, artificiell intelligens och bearbetning av naturligt språk för att samla in och analysera data från olika källor, vilket gör att försäkringsgivare kan behandla anspråk snabbare och mer exakt. Automatisering av reklamationsprocesser ger också fördelar som kostnadsbesparingar, bättre kundservice, förbättrad datanoggrannhet och säkerhet samt minskad risk för fel och bedrägerier.
Hur reklamationsprocessautomatisering fungerar
Vi kommer nu att måla upp en bild av hur ett helt automatiskt arbetsflöde för reklamationsbehandling ser ut. Många anläggningar införlivar selektivt vissa aspekter av detta arbetsflöde i sin verksamhet, medan andra använder det helt automatiserade arbetsflödet från början.
Detta följs av en samlad lista över de bästa företagen som erbjuder varje aspekt av anspråksprocessens arbetsflöde för dig.
Här är en steg-för-steg-översikt över hur automatisering av reklamationsprocesser fungerar –
- Inledande skaderapportering: Processen börjar när en försäkringstagare anmäler en skada till försäkringsgivaren. I många fall kan detta göras via en onlineportal eller mobilapp. Försäkringstagaren tillhandahåller grundläggande information om skadeanmälan, såsom datum och plats för händelsen, samt eventuell styrkande dokumentation eller bilder.
- Skadebedömning: När skadeanmälan har rapporterats använder försäkringsgivaren automatiserade verktyg för att bedöma skadeanspråket och avgöra om det täcks av försäkringen. Detta kan innebära att man analyserar policyns språk, granskar de rapporterade skadorna och konsulterar tredjepartsdatabaser för att verifiera sökandens identitet och tidigare anspråkshistorik.
- Anspråksvalidering: Om anspråket anses giltigt, kommer försäkringsgivaren att påbörja processen att validera anspråket genom att samla in ytterligare information, såsom medicinska journaler eller reparationsuppskattningar. Denna process kan också automatiseras, med programvara som hämtar data från olika källor och använder AI-algoritmer för att bedöma påståendets giltighet.
- Krav beslutsfattande: Baserat på den information som samlats in under bedömnings- och valideringsfasen kommer försäkringsgivaren att fatta ett beslut om skadeanmälan. Detta beslut kan också automatiseras, där systemet tillämpar fördefinierade regler för att fastställa lämpligt betalningsbelopp eller täckningsnivå.
- betalningshantering: Om anspråket godkänns, kommer försäkringsgivaren att inleda betalning till den skadelidande. Detta kan innebära att betalningsprocessen automatiseras genom elektronisk överföring av pengar eller andra digitala betalningsmetoder.
- Skadeanalys: Slutligen kan försäkringsgivaren använda automatiserade verktyg för att analysera skadedata för att identifiera mönster och trender som kan användas för att förbättra skadeprocesser och minska bedrägerier.
Företag som erbjuder dessa tjänster –
Här är några exempel på företag som erbjuder tjänster för varje steg i anspråksprocessens automatisering:
- Inledande anspråksrapportering:
- Snapsheet: Erbjuder en digital skadeplattform som tillåter försäkringstagare att lämna in anspråk online eller via en mobilapp. https://www.snapsheetclaims.com/
- Guidewell: Tillhandahåller en digital plattform för hantering av sjukförsäkringsskador som gör det möjligt för försäkringstagare att skicka in anspråk och spåra sin status online. https://www.guidewell.com/
- Skadebedömning:
- Shift Technology: Använder AI-algoritmer för att analysera anspråksdata och upptäcka bedrägerier, fel och anomalier. https://www.shift-technology.com/
- Casentric: Tillhandahåller en anspråkshanteringsplattform som använder prediktiv analys för att identifiera potentiella problem och påskynda anspråksprocessen. https://www.casentric.com/
- Anspråksvalidering:
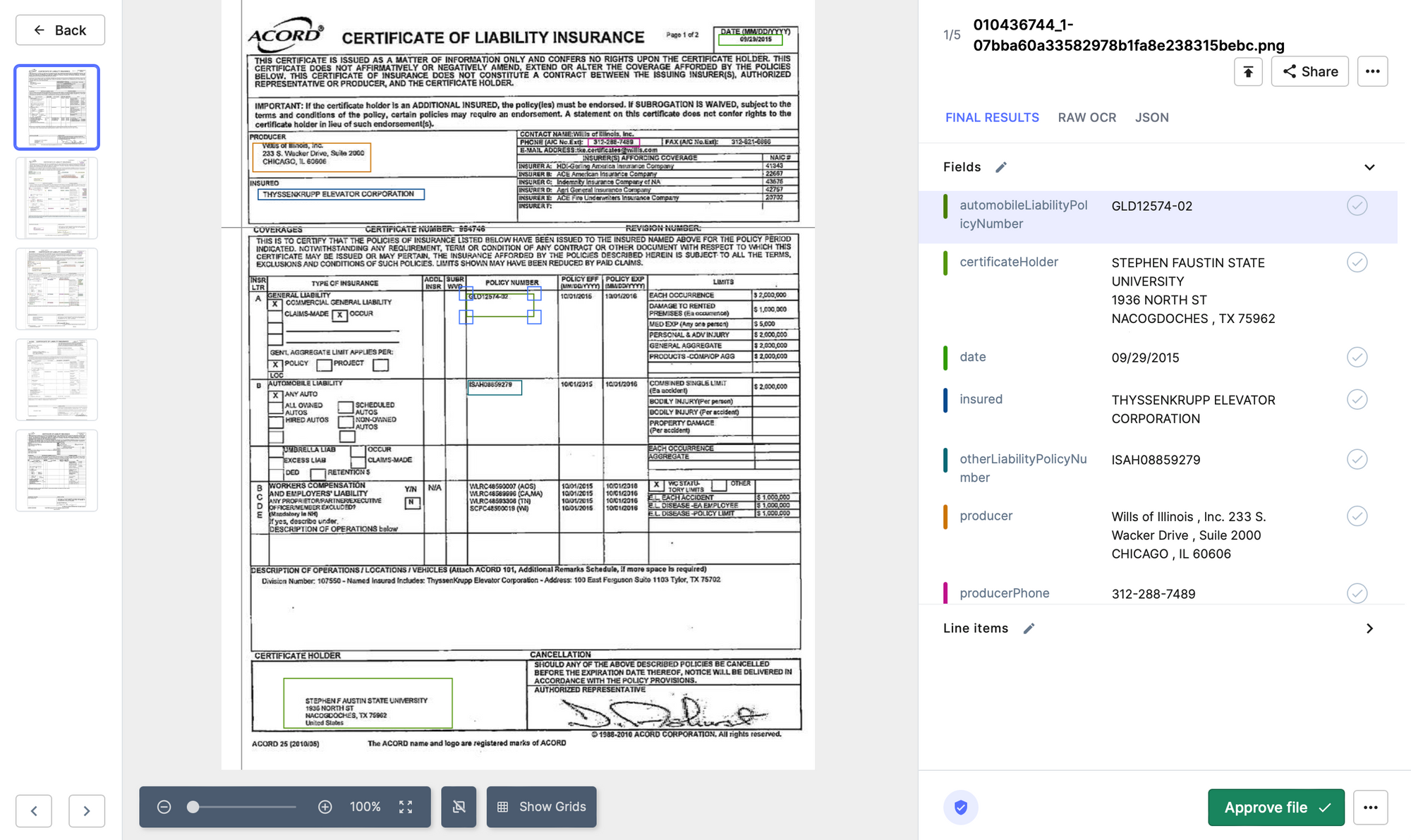
- Nanonetter: Nanonets OCR kan hjälpa till att automatisera processen för att validera anspråk genom att extrahera nyckelinformation från anspråksformulär, såsom försäkringsnummer, skadelidandes namn och skadebeskrivningar. Systemet kan använda maskininlärningsalgoritmer för att analysera extraherade data och flagga eventuella fel eller inkonsekvenser. Detta kan hjälpa försäkringsgivare att behandla anspråk snabbare och mer exakt, vilket minskar tiden och kostnaderna för manuell validering.
Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
2. Verisk Analytics: Erbjuder en uppsättning verktyg för validering av anspråk, inklusive analys av egendoms- och olycksfallskrav, granskning av medicinska räkningar och hantering av skadeståndsanspråk. https://www.verisk.com/
3. ClaimGenius: Använder datorseende och AI för att automatiskt bedöma fordonsskador och generera reparationsuppskattningar. https://www.claimgenius.com/
- Anspråksbeslut:
- Nanonetter: Nanonets OCR kan användas för att automatisera processen för beslutsfattande av anspråk. Systemet kan till exempel extrahera data från reparationsuppskattningar, medicinska räkningar eller annan dokumentation och använda maskininlärningsmodeller för att fastställa lämpligt betalningsbelopp baserat på fördefinierade regler. Detta kan hjälpa försäkringsgivare att fatta snabbare och mer konsekventa beslut, samtidigt som risken för fel eller partiskhet minskar.
- Octo Telematics: Tillhandahåller telematikbaserade lösningar som gör det möjligt för försäkringsgivare att övervaka körbeteende och beräkna premier baserat på risk. https://www.octotelematics.com/
- Tractable: Använder datorseende och AI för att automatiskt bedöma fordonsskador och fastställa lämpliga reparationskostnader. https://tractable.ai/
- Betalningen behandlas:
- Checkbook.io: Erbjuder en digital checkplattform som gör det möjligt för försäkringsgivare att utfärda betalningar elektroniskt och säkert. https://checkbook.io/
- PayPal: Tillhandahåller en rad digitala betalningslösningar, inklusive online- och mobilbetalningar, som kan användas för reklamationsbehandling. https://www.paypal.com/
- Anspråksanalys:
- EXL Service: Erbjuder analyslösningar som hjälper försäkringsgivare att analysera skadedata och förbättra deras processer. https://www.exlservice.com/
- Mitchell International: Tillhandahåller skadehanterings- och analysmjukvara för fordons- och arbetskompensationsindustrin. https://www.mitchell.com/
Fördelar med att automatisera reklamationshanteringen
- Ökad effektivitet: Automation minskar manuellt arbete, ökar hastigheten och effektiviserar reklamationsprocessen.
- Förbättrad noggrannhet: Automatisering minskar risken för mänskliga fel och förbättrar noggrannheten i reklamationshanteringen.
- Snabbare handläggningstider: Automatiserad reklamationsbehandling möjliggör snabbare handläggningstider, vilket kan förbättra kundnöjdheten.
- Bättre kundservice: Snabbare reklamationsbehandlingstider, bättre noggrannhet och snabbare svar på kundförfrågningar kan förbättra kundservicen.
- Reducerade kostnader: Automation minskar behovet av manuellt arbete, vilket kan minska kostnaderna och förbättra lönsamheten.
- Förbättrad efterlevnad: Automatisering kan hjälpa till att säkerställa efterlevnad av myndighetskrav och minska risken för böter och straffavgifter.
Skadeprocessautomatisering med nanonetter
Nanonets OCR är en AI-driven optisk teckenigenkänningsteknologi som gör det möjligt för företag att extrahera information från ostrukturerade dokument som fakturor, kvitton och försäkringskrav. Sjukvårds- och försäkringsbolag kan utnyttja denna teknik för att automatisera sin reklamationshantering, vilket minskar manuella fel, minimerar handläggningstiden och förbättrar kundnöjdheten.
Låt oss utforska några specifika användningsfall med exempel på hur försäkrings- och sjukvårdsinrättningar ytterligare kan använda Nanonets OCR för automatisering av skadeprocesser.
Behandling av försäkringsskador
Försäkringsbolagen får varje dag en stor mängd skador som behöver behandlas snabbt och korrekt. Behandling av anspråk är dock en tidskrävande och felbenägen uppgift, som ofta kräver manuell datainmatning och verifiering. Genom att använda Nanonets OCR kan försäkringsbolag automatisera sin skadehantering, vilket minskar handläggningstiden och minimerar manuella fel.
Ett försäkringsbolag kan till exempel få en skadeanmälan för vagnskada orsakad av en olycka. Sökanden lämnar in en bild på fakturan från verkstaden. Försäkringsbolaget kan använda Nanonets OCR för att extrahera relevant information från fakturan, såsom reparationskostnader, reparationsdatum och namnet på verkstaden. Denna information kan automatiskt matas in i skadehanteringssystemet, som sedan kan behandla reklamationen snabbare och mer exakt.

Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
Behandling av sjukvårdsanspråk
Sjukvårdsleverantörer hanterar ofta ett stort antal försäkringsärenden, som måste behandlas snabbt och korrekt. Nanonets OCR kan användas för att automatisera processen att extrahera data från medicinska räkningar, försäkringsfordringar och andra relaterade dokument. Detta kan hjälpa vårdgivare att minska manuella fel och påskynda behandlingen av anspråk.
Till exempel kan ett sjukhus få ett försäkringskrav för en patients operation. Sjukhuset kan använda Nanonets OCR för att extrahera relevant information från anspråket, såsom patientens namn, operationsdatum, typ av operation som utförts och kostnaden för ingreppet. Denna information kan automatiskt matas in i sjukhusets skadehanteringssystem, som sedan kan behandla reklamationen snabbare och mer exakt.
Tvåvägsmatchning
Ett annat användningsfall för Nanonets OCR i försäkrings- och hälsovårdsbolag är tvåvägsmatchning. Denna process involverar matchning av data från två olika källor, såsom en faktura och en inköpsorder eller en medicinsk räkning och ett försäkringskrav.
Ett försäkringsbolag kan till exempel få en faktura från en vårdgivare för en patients behandling. Försäkringsbolaget kan använda Nanonets OCR för att extrahera relevant information från fakturan, såsom patientens namn, behandlingsdatum och kostnaden för ingreppet. Samma information kan också hämtas från patientens försäkringsanspråk.
Genom att använda tvåvägsmatchning kan försäkringsbolaget jämföra informationen som hämtas från fakturan och försäkringskravet för att säkerställa att de matchar. Detta kan hjälpa till att identifiera eventuella avvikelser eller fel, vilket gör det möjligt för företaget att lösa eventuella problem innan reklamationen behandlas.
Verifiering av policydokument
Försäkringsbolagen får ofta försäkringshandlingar från sina kunder, som måste verifieras och bearbetas. Genom att använda Nanonets OCR kan försäkringsbolag automatisera processen att extrahera information från policydokument, minska manuella fel och påskynda verifieringsprocessen.
Ett försäkringsbolag kan till exempel få ett försäkringsdokument från en kund, som måste verifieras. Företaget kan använda Nanonets OCR för att extrahera relevant information från dokumentet, såsom kundens namn, försäkringsnummer och typen av försäkring. Denna information kan automatiskt verifieras mot företagets databas, vilket minskar den tid och ansträngning som krävs för manuell verifiering.
Verifiering av journaler
Sjukvårdsleverantörer behöver ofta verifiera patientjournaler för försäkringskrav och andra ändamål. Genom att använda Nanonets OCR kan vårdgivare automatisera processen att extrahera data från journaler, minska manuella fel och påskynda verifieringsprocessen.
Till exempel kan en vårdgivare behöva verifiera en patients medicinska historia för ett försäkringskrav. Leverantören kan använda Nanonets OCR för att extrahera relevant information från journalerna, såsom patientens namn, medicinska tillstånd och behandlingshistorik. Denna information kan automatiskt verifieras mot försäkringsbolagets databas, vilket minskar den tid och ansträngning som krävs för manuell verifiering.
Fördelar med nanonetter
Nanonets OCR är det bästa sättet att börja automatisera reklamationsbehandlingen. Denna teknik kan användas för att automatisera processen för att läsa och bearbeta anspråksdokument, vilket kan vara tidskrävande och felbenäget när det görs manuellt.
Fördelarna med att använda Nanonets har redan setts för flera kunder –
- Snabb och korrekt dataextraktion: Nanonets OCR kan extrahera textdata från anspråksdokument snabbt och korrekt, vilket minskar tiden och kostnaderna för manuell datainmatning. Denna teknik kan också minska risken för fel som kan uppstå vid manuell datainmatning, vilket förbättrar datanoggrannheten.
- Förbättrade handläggningstider: Genom att automatisera reklamationshanteringen med Nanonets OCR kan reklamationer behandlas snabbare och mer effektivt. Detta kan minska tiden det tar att behandla ett reklamationsärende, vilket kan förbättra kundnöjdheten och minska kostnaderna för manuell behandling.
- Automatisk klassificering av anspråk: Nanonets OCR kan också användas för att klassificera anspråk baserat på specifika kriterier, såsom anspråkstyp eller svårighetsgrad. Detta kan hjälpa försäkringsgivare att prioritera skadehanteringen och se till att brådskande anspråk behandlas först.
- Spårning av bedrägerier: Nanonets OCR kan användas för att upptäcka potentiellt bedrägeri i anspråksdokument genom att identifiera inkonsekvenser eller anomalier i data. Detta kan hjälpa försäkringsgivare att förhindra bedrägliga anspråk och spara kostnader i samband med bedräglig verksamhet.
- Bättre kundupplevelse: Genom att automatisera skadehanteringen med Nanonets OCR kan försäkringsgivare ge en bättre kundupplevelse genom att minska handläggningstider och förbättra noggrannheten. Detta kan leda till ökad kundnöjdhet och lojalitet.
- Minskade driftskostnader: Att automatisera reklamationsbehandlingen med Nanonets OCR kan minska kostnaderna för manuell inmatning och bearbetning av data. Detta kan resultera i betydande kostnadsbesparingar för försäkringsbolagen som kan föras vidare till kunderna i form av lägre premier eller förbättrade förmåner.
En av våra AI-experter på Nanonets kan ringa dig för att diskutera ditt användningsfall, ställa in din modell och ge en demo inom 15 minuter.
Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
Fallstudier av skadeprocessautomatisering
Claims Prcoess Automation har anammats flitigt av sjukvårds- och försäkringsinrättningar, och de har sett omedelbara och betydande ROIs.
Det blir mer och mer buzz runt denna domän. Ta en titt -
- Skadeintag och triage: Att automatisera det initiala intaget och triage av reklamationer kan minska tiden och resurserna som behövs för att behandla reklamationer, förbättra effektiviteten och minska antalet fel. Enligt en studie av Accenture kan automatisering minska reklamationsbehandlingstiden med upp till 80 %.
- Leverantörsuppgifter: Automatisk leverantörsuppgifter kan minska tiden och kostnaderna för manuell granskning, samt förbättra noggrannheten. En studie av National Committee for Quality Assurance (NCQA) fann att automatisering av leverantörsuppgifter kan spara upp till 1.5 miljoner dollar årligen för stora hälsoplaner.
- Skadeprövning: Automatisk bedömning av anspråk kan minska tiden och kostnaderna för manuell granskning, samt förbättra noggrannheten. Blue Cross Blue Shield of North Carolina implementerar AI-driven kravautomatisering.
- Förhandsauktorisering: Automatisk förhandsauktorisering kan minska tiden och kostnaderna för manuell granskning, samt förbättra noggrannheten. Enligt en studie av CAQH kan automatisering av förhandstillstånd spara vårdgivare upp till 3.3 miljarder dollar årligen.
- Bedrägeriupptäckt: Att automatisera bedrägeriupptäckt kan minska risken för att bedrägliga anspråk betalas ut, vilket sparar vårdgivare och försäkringsbolag miljarder dollar årligen. Anthem har samarbetat med Google för att ta itu med bedrägeriupptäckt med AI.
- Avslagshantering: Automatisk avslagshantering kan minska den tid och resurser som krävs för att överklaga avslagna anspråk, förbättra effektiviteten och minska antalet fel. Enligt en studie från The Advisory Board Company kan automatisering av avslagshantering minska den genomsnittliga tiden för att överklaga ett avvisat anspråk med upp till 63 %.
- Behörighetsverifiering: Automatisk behörighetsverifiering kan säkerställa att anspråk endast betalas för berättigade patienter, vilket minskar risken för bedrägerier och fel. En studie fann att automatisering av behörighetsverifiering kan spara vårdgivare upp till 11.1 miljarder dollar årligen.
- Betalningshantering: Automatisk betalningshantering kan minska tiden och kostnaderna för manuell granskning, samt förbättra noggrannheten. Enligt en studie från National Association of Insurance Commissioners (NAIC) kan automatiserad betalningshantering minska kostnaderna med upp till 30 %.
- Kundservice: Att automatisera kundservice kan förbättra kundupplevelsen och minska tiden och kostnaderna för manuell granskning. Enligt en studie av Forrester skulle 63 % av kunderna vara mer benägna att återvända till ett företag med bra kundservice.
- Rapportering och analys: Automatisering av rapportering och analyser kan ge vårdgivare och försäkringsbolag värdefulla insikter om skadehantering och trender. Enligt en studie från Deloitte kan automatisering av rapportering och analyser förbättra beslutsfattandet och minska kostnaderna med upp till 50 %.
Steg för att automatisera reklamationshanteringen
Här är steg-för-steg-instruktioner om vad ett företag bör göra för att börja använda Nanonets OCR för automatisering av reklamationsprocesser:
- Definiera dina krav: Det första steget är att identifiera dina specifika krav för att automatisera din reklamationsprocess med hjälp av Nanonets OCR. Detta inkluderar att bestämma vilka typer av dokument du behöver bearbeta, vilka datafält du vill extrahera och vilka affärsregler du vill tillämpa.
- Registrera dig för Nanonets OCR: Besök Nanonets webbplats (https://app.nanonets.com/#/signup) och registrera dig för ett konto. Nanonets erbjuder en gratis provperiod, som låter dig testa OCR-tekniken och avgöra om den uppfyller dina behov.
- Ladda upp exempeldokument: När du har registrerat dig för ett konto laddar du upp en uppsättning exempeldokument till Nanonets OCR-plattform. Dessa dokument bör representera de typer av dokument som du kommer att behandla i din anspråksprocess, till exempel medicinska räkningar eller försäkringsformulär.
- Träna OCR-modellen: Använd Nanonets OCR-plattform för att träna OCR-modellen att känna igen de datafält du vill extrahera från exempeldokumenten. Det handlar om att markera relevanta datafält i exempeldokumenten och ge exempel på hur data ska se ut.
- Testa OCR-modellen: När du har tränat OCR-modellen, testa den på en uppsättning testdokument för att säkerställa att den exakt kan extrahera de datafält du behöver. Om det behövs, förfina modellen och träna om den tills den uppnår önskad nivå av noggrannhet.
- Integrera med din reklamationsprocess: När du är nöjd med noggrannheten i OCR-modellen, integrera den med ditt reklamationsprocessautomationssystem. Det kan handla om att arbeta med ditt IT-team för att utveckla anpassade integrationer eller använda förbyggda kontakter från Nanonets.
- Övervaka och förfina: Slutligen, övervaka prestanda för OCR-modellen och förfina den vid behov för att säkerställa att den fortsätter att korrekt extrahera data från dina anspråksdokument.
Genom att följa dessa steg kan ett företag framgångsrikt implementera Nanonets OCR för automatisering av reklamationsprocesser och uppnå ökad effektivitet, noggrannhet och kostnadsbesparingar.
Utöver stegen ovan kan du också schemalägga en demo med en AI-expert från Nanonets för att diskutera deras specifika användningsfall relaterat till automatisering av reklamationsprocesser. Det här alternativet gör det möjligt för företag att få en mer personlig upplevelse och att ha frågor som de kan ha besvarat av en expert. Under demon kommer AI-experten att skapa ett Nanonets-konto och en modell baserat på företagets krav, tillhandahålla en personlig demo av OCR-tekniken och diskutera integrationsalternativ. De kan också hjälpa företag att hitta den bästa prisplanen för deras behov.
Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
Future of Claims Process Automation
Med tillkomsten av AI kan fler och fler processer i arbetsflödet för skadehantering nu automatiseras. Aldrig sett förut är implementeringar av automatiserade arbetsflöden i denna domän nu möjliga. Låt oss ta en titt på några exempel –
- Realtidsbehandling av reklamationer: En av de främsta fördelarna med automatisering vid reklamationsbehandling är möjligheten att bearbeta reklamationer i realtid. Försäkringsbolag kan använda automatiseringsverktyg för att analysera skadedata och fatta beslut om skador snabbt, utan behov av manuellt ingripande. Detta kan hjälpa till att minska tiden och ansträngningen som krävs för att behandla varje anspråk, vilket leder till snabbare utbetalningar och större kundnöjdhet.
- Personlig reklamationsbehandling: En annan viktig fördel med automatisering är möjligheten att anpassa reklamationsprocessen baserat på kundens preferenser och historik. Med hjälp av AI-drivna verktyg kan försäkringsbolag analysera kunddata och tillhandahålla skräddarsydda skadehanteringsupplevelser, skräddarsydda efter varje kunds behov. Detta kan bidra till att förbättra kundnöjdheten och lojalitet, eftersom kunderna känner att deras unika behov tillgodoses.
- Bedrägeriupptäckt och förebyggande: Automationsverktyg kan också användas för att upptäcka och förhindra försäkringsbedrägerier, en betydande utmaning för branschen. Genom att analysera data och mönster kan maskininlärningsalgoritmer upptäcka bedrägliga anspråk, minimera förluster för försäkringsbolag och säkerställa att legitima anspråk betalas ut snabbt och korrekt.
- Effektiviserat arbetsflöde för anspråk: Automatisering kan hjälpa till att effektivisera arbetsflödet för anspråk genom att minska sannolikheten för fel och automatisera repetitiva uppgifter. Detta kan hjälpa till att säkerställa att anspråk behandlas snabbt och korrekt, vilket minskar den tid och ansträngning som krävs för att hantera anspråk.
- Chatbots för kundtjänst: Användningen av chatbots vid reklamationsbehandling kan hjälpa kunder att skicka in anspråk snabbt och enkelt. Chatbots kan vägleda kunder genom processen för inlämning av anspråk, svara på frågor och ge support, vilket minskar behovet av mänskligt ingripande och påskyndar anspråksprocessen.
- Automatiska skadebedömningar: Med automationsverktyg kan reklamationer bedömas automatiskt, vilket minskar behovet av manuellt ingripande och påskyndar processen. Maskininlärningsalgoritmer kan analysera data och fatta beslut om anspråk snabbt och korrekt, vilket leder till snabbare utbetalningar och större kundnöjdhet.
- Digital skadedokumentation: Genom att digitalisera och automatisera dokumentationsprocessen kan försäkringsbolagen minska mängden pappersbaserade dokument som är involverade i skadeprocessen. Detta kan hjälpa till att effektivisera reklamationsarbetsflödet och minska kostnaderna, vilket leder till större effektivitet och precision.
- Bild- och videoanalys: Avancerade bild- och videoanalysverktyg kan användas för att behandla anspråk baserat på visuella data, såsom fordonsskador, egendomsskador och medicinska skanningar. Med hjälp av automationsverktyg kan försäkringsbolag analysera dessa data snabbt och korrekt, vilket minskar tiden och ansträngningen som krävs för att hantera skadeanspråk.
- Nanonets OCR för dokumentskanning: Nanonets OCR är ett kraftfullt verktyg som kan användas för att automatisera skanningen av dokument och förbättra noggrannheten vid läsning och extrahering av data från dokument. Genom att använda OCR-teknik kan försäkringsbolag minska den tid och ansträngning som krävs för att hantera anspråk och förbättra noggrannheten i dokumentbehandlingen.
- AI-driven anspråksbehandling: Genom att utnyttja maskininlärningsalgoritmer kan försäkringsbolag analysera data och göra mer exakta förutsägelser om sannolikheten för att anspråk accepteras eller avvisas. Detta kan bidra till att förbättra noggrannheten i reklamationshanteringen och minska behovet av manuellt ingripande.
- Röstigenkänning för reklamationer: Röstigenkänningsteknik kan användas för att omvandla talade ord till textdata som kan bearbetas av automationsverktyg. Genom att tillåta kunder att lämna anspråk via röst kan försäkringsbolagen minska den tid och ansträngning som krävs för att hantera skadeanspråk och förbättra kundupplevelsen.
- Smarta kontrakt för skadehantering: Smarta kontrakt kan användas för att automatisera reklamationshantering och genomdriva regler och villkor baserat på fördefinierade kriterier. Detta kan hjälpa till att förbättra noggrannheten i reklamationshanteringen och minska behovet av manuellt ingripande, vilket leder till snabbare utbetalningar och större kundnöjdhet.
- Prediktiv analys för reklamationsbehandling: Genom att analysera historiska data och mönster kan prediktiva analysverktyg hjälpa försäkringsbolag att identifiera potentiella problem och vidta proaktiva åtgärder för att förhindra att anspråk avvisas.
- Augmented reality för skadebesiktningar: Försäkringsjusterare kan använda verktyg för augmented reality för att utföra inspektioner på distans, vilket minskar behovet av inspektioner på plats och påskyndar skadeprocessen.
- Blockchain för reklamationshantering: Med hjälp av blockchain-teknik kan försäkringsbolag automatisera skadeprocessen och förbättra transparens, säkerhet och förtroende för skadeprocessen.
Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
I dagens snabbt utvecklande hälsovårdsindustri är processautomatisering inte längre bara ett alternativ, utan en nödvändighet. Att automatisera skadeprocessen har många fördelar, inte bara för försäkringsgivare utan också för vårdgivare och patienter. Genom att minska den administrativa bördan, förbättra noggrannheten och effektiviteten och förbättra patientupplevelsen är automatisering av skadeprocesser en smart investering för alla sjukvårds- eller försäkringsinrättningar.
En av de främsta fördelarna med automatisering av reklamationsprocesser är minskningen av den administrativa bördan. Manuell reklamationsbehandling är ofta en tidskrävande och arbetskrävande process som kräver betydande resurser att hantera. Att automatisera skadeprocessen kan hjälpa till att effektivisera administrativa uppgifter, såsom datainmatning och skadeprövning, vilket i sin tur kan frigöra värdefull tid och resurser för andra uppgifter, såsom patientvård.
Förutom att minska den administrativa bördan kan automatisering av reklamationsprocessen också förbättra noggrannheten och effektiviteten. Genom att ta bort risken för mänskliga fel kan automatisering hjälpa till att säkerställa att anspråk behandlas korrekt och snabbt, vilket minskar sannolikheten för kostsamma misstag och förseningar. Automatisering kan också hjälpa till att identifiera bedrägliga anspråk, minska risken för bedrägeri och förbättra den övergripande träffsäkerheten.
En annan fördel med automatisering av reklamationsprocesser är den förbättrade patientupplevelsen. Automatiserad skadehantering kan minska den tid det tar för patienter att få ersättning, vilket i sin tur kan förbättra patientnöjdheten och lojalitet. Automatisering kan också bidra till att förbättra transparensen, ge patienterna uppdateringar i realtid om status för sina anspråk och minska behovet av uppföljningsförfrågningar.
Kanske viktigast av allt, automatisering av anspråksprocesser kan också bidra till att förbättra sjukvårdens övergripande resultat. Genom att minska den administrativa bördan och förbättra effektiviteten kan automatisering hjälpa vårdgivare att fokusera mer på patientvård, vilket leder till bättre hälsoresultat för patienter. Automatisering kan också bidra till att minska vårdkostnaderna, vilket gör sjukvården mer tillgänglig och överkomlig för patienterna.
Trots dessa fördelar har många vård- och försäkringsinstitutioner varit långsamma med att införa automatisering av skadeprocesser. En anledning till detta är uppfattningen att automatisering är för dyrt eller för komplicerat att implementera. Men med framsteg inom teknik och tillgången till molnbaserade lösningar är automatisering nu mer tillgänglig och överkomlig än någonsin tidigare.
Ett annat hinder för införandet av automatisering av reklamationsprocesser är oron över teknikens komplexitet och de potentiella störningar som den kan orsaka för etablerade arbetsflöden. Denna oro är dock i stort sett ogrundad, eftersom många automationslösningar sömlöst kan integreras i befintliga system, med minimala avbrott i den pågående verksamheten. Dessutom erbjuder många automationsleverantörer omfattande support och utbildning för att hjälpa vård- och försäkringsinstitutioner att navigera övergången till automatisering och säkerställa en smidig implementering.
Faktum är att fördelarna med automatisering vida överväger de potentiella riskerna och utmaningarna som är förknippade med dess införande. Genom att automatisera skadeprocessen kan vård- och försäkringsinrättningar inte bara minska den administrativa bördan, utan också förbättra kvaliteten på vården som ges till patienterna. Automatisering kan hjälpa till att identifiera mönster och trender i patientdata, vilket gör det möjligt för vårdgivare att fatta mer välgrundade beslut om behandlingsalternativ och förbättra patientresultaten. Dessutom kan automatisering hjälpa försäkringsleverantörer att bättre hantera risker och minska bedrägerier, vilket resulterar i mer överkomligt och tillgängligt försäkringsskydd för patienter.
Kort sagt, automatisering av skadeprocesser är en avgörande investering för alla sjukvårds- eller försäkringsföretag som vill förbli konkurrenskraftiga i dagens snabba sjukvårdsindustri. Genom att utnyttja automationslösningar för att effektivisera administrativa uppgifter, förbättra noggrannheten och effektiviteten och förbättra patienternas upplevelse och resultat, kan vård- och försäkringsleverantörer leverera vård av högre kvalitet, minska kostnaderna och i slutändan bygga starkare, mer motståndskraftiga vårdsystem till gagn för alla.
Vill du automatisera reklamationshanteringen? Kolla inte vidare! Prova Nanonets Claims Processing Automated Workflows gratis.
- SEO-drivet innehåll och PR-distribution. Bli förstärkt idag.
- Platoblockchain. Web3 Metaverse Intelligence. Kunskap förstärkt. Tillgång här.
- Källa: https://nanonets.com/blog/claims-process-automation/
- :är
- $3
- $UPP
- 1
- 2023
- a
- förmåga
- Om oss
- ovan
- Accenture
- tillgänglig
- olycka
- Enligt
- Konto
- noggrannhet
- exakt
- exakt
- Uppnå
- uppnår
- aktivitet
- Dessutom
- Annat
- ytterligare information
- administrativa
- anta
- antagen
- Anta
- Antagande
- avancerat
- framsteg
- första advent
- rådgivande
- rådgivande styrelse
- prisvärd
- mot
- AI
- AI-powered
- algoritmer
- Alla
- tillåta
- tillåter
- redan
- mängd
- analys
- analytics
- analysera
- analys
- och
- Årligen
- Annan
- svara
- app
- överklaga
- Ansök
- Tillämpa
- lämpligt
- godkänd
- ÄR
- runt
- konstgjord
- artificiell intelligens
- AS
- aspekt
- aspekter
- bedömas
- bedömning
- associerad
- Förening
- försäkran
- At
- augmented
- Augmented Reality
- tillstånd
- automatisera
- Automatiserad
- automatiskt
- automatisera
- Automation
- fordonsindustrin
- tillgänglighet
- genomsnitt
- barriär
- baserat
- grundläggande
- BE
- innan
- börja
- Där vi får lov att vara utan att konstant prestera,
- fördel
- Fördelarna
- BÄST
- Bättre
- förspänning
- Bill
- Miljarder
- miljarder
- Sedlar
- blockchain
- Blockchain-teknik
- Blå
- ombord
- SLUTRESULTAT
- belastning
- företag
- företag
- by
- beräkna
- Ring
- KAN
- Kan få
- bil
- Kort
- vilken
- Vid
- fall
- Orsak
- orsakas
- vissa
- utmanar
- utmaningar
- chanser
- karaktär
- karaktärigenkänning
- chatbots
- ta
- patentkrav
- hävdar
- Skadeadministration
- klassificera
- klienter
- samla
- kommitté
- Företag
- företag
- jämföra
- Ersättning
- konkurrenskraftig
- Komplexiteten
- Efterlevnad
- komplicerad
- dator
- Datorsyn
- Oro
- villkor
- Genomför
- konsekvent
- rådgivning
- innehåll
- fortsätter
- kontrakt
- konvertera
- Pris
- kostnadsbesparingar
- Kostar
- täckning
- omfattas
- kriterier
- Cross
- avgörande
- beställnings
- kund
- konsument data
- kundupplevelse
- Kundnöjdhet
- Kundservice
- Kunder
- kundanpassad
- datum
- datainmatning
- Databas
- databaser
- Datum
- dag
- behandla
- Beslutet
- Beslutsfattande
- beslut
- fördröjningar
- leverera
- deloitte
- demo
- Detektering
- Bestämma
- bestämmande
- utveckla
- olika
- digital
- Digital betalning
- digitaliserings
- diskutera
- Störningar
- störningar
- dokumentera
- dokumentation
- dokument
- dollar
- domän
- drivande
- under
- varje
- lätt
- effektivitet
- effektivt
- ansträngning
- Elektronisk
- elektroniskt
- berättigande
- berättigad
- inbäddade
- möjliggör
- möjliggör
- förbättrad
- förbättra
- säkerställa
- säkerställa
- inträde
- fel
- fel
- etablerade
- etablering
- uppskattningar
- NÅGONSIN
- Varje
- varje dag
- utvecklas
- exempel
- exempel
- befintliga
- dyra
- erfarenhet
- Erfarenheter
- expert
- experter
- utforska
- omfattande
- extrahera
- extrahera data
- snabb
- snabbare
- Fed
- Fält
- Slutligen
- hitta
- ändarna
- Förnamn
- Fokus
- följt
- efter
- För
- formen
- former
- Forrester
- hittade
- bedrägeri
- spårning av bedrägerier
- bedräglig
- bedräglig aktivitet
- Fri
- fri rättegång
- från
- fullständigt
- fonder
- ytterligare
- samla
- generera
- skaffa sig
- god
- större
- styra
- Arbetsmiljö
- Har
- Hälsa
- sjukförsäkring
- hälso-och sjukvård
- sjukvårdsindustrin
- hjälpa
- högre
- belysa
- historisk
- historia
- Sjukhuset
- Hur ser din drömresa ut
- Men
- html
- HTTPS
- humant
- identifiera
- identifiera
- Identitet
- bild
- bilder
- omedelbar
- genomföra
- genomförande
- redskap
- förbättra
- förbättras
- förbättrar
- förbättra
- in
- incident
- innefattar
- Inklusive
- införliva
- ökat
- Ökar
- industrier
- industrin
- informationen
- informeras
- inledande
- initiera
- förfrågningar
- insikter
- instruktioner
- försäkring
- försäkringsbolag
- integrera
- integrerade
- integrering
- integrationer
- Intelligens
- Internationell
- ingripande
- investering
- engagera
- involverade
- fråga
- problem
- IT
- DESS
- Nyckel
- arbetskraft
- språk
- Large
- till stor del
- leda
- ledande
- inlärning
- Nivå
- Hävstång
- hävstångs
- tycka om
- sannolikt
- Lista
- läge
- längre
- se
- ser ut som
- UTSEENDE
- förluster
- Lot
- Lojalitet
- Maskinen
- maskininlärning
- Huvudsida
- göra
- Framställning
- hantera
- ledning
- ledningssystem
- manuell
- manuellt arbete
- manuellt
- många
- Match
- matchande
- medicinsk
- möter
- metoder
- kanske
- miljon
- minimum
- minimerande
- minuter
- misstag
- Mobil
- Mobil app
- mobila betalningar
- modell
- modeller
- Övervaka
- mer
- Dessutom
- mest
- multipel
- namn
- namn
- nationell
- Natural
- Naturligt språk
- Naturlig språkbehandling
- Navigera
- nödvändigt för
- Behöver
- behövs
- behov
- Nord
- norr carolina
- antal
- nummer
- talrik
- många fördelar
- OCR
- of
- erbjudanden
- erbjuda
- Erbjudanden
- on
- ONE
- pågående
- nätet
- operativa
- Verksamhet
- optisk teckenigenkänning
- Alternativet
- Tillbehör
- beställa
- Övriga
- Övrigt
- övergripande
- Översikt
- betalas
- måla
- pappersbaserad
- samarbetar
- Godkänd
- Patienten
- patientvård
- patientdata
- patienter
- mönster
- betalning
- betalningsmetoder
- betalningen behandlas
- betalningar
- utbetalningar
- PayPal
- varseblivning
- prestanda
- personifiera
- personlig
- Bild
- Planen
- planer
- plattform
- plato
- Platon Data Intelligence
- PlatonData
- policy
- Portal
- möjlig
- potentiell
- den mäktigaste
- Förutsägelser
- Predictive Analytics
- preferenser
- förhindra
- prissättning
- Innan
- Prioritera
- Proaktiv
- process
- Processautomation
- processer
- bearbetning
- lönsamhet
- egenskapen
- ge
- förutsatt
- leverantör
- leverantörer
- ger
- tillhandahålla
- dra
- inköp
- inköpsorder
- syfte
- kvalitet
- frågor
- snabbare
- snabbt
- område
- snabbt
- Läsning
- realtid
- Verkligheten
- Anledningen
- kvitton
- motta
- erkännande
- känner igen
- register
- minska
- Minskad
- minskar
- reducerande
- regulatorer
- relaterad
- relevanta
- bort
- reparation
- repetitiva
- Rapporterad
- Rapportering
- Rapport
- representerar
- Obligatorisk
- Krav
- elastisk
- Resurser
- resultera
- resulterande
- avkastning
- översyn
- reviewing
- Risk
- risker
- regler
- s
- Samma
- tillfredsställande
- nöjd
- nöjd med
- Save
- sparande
- Besparingar
- scanning
- tidtabellen
- sömlöst
- säkert
- säkerhet
- söker
- service
- Tjänster
- in
- Sköld
- Butik
- Kort
- skall
- signera
- signerad
- signifikant
- långsam
- smarta
- Smarta kontrakt
- Mjukvara
- Lösningar
- några
- Källor
- specifik
- fart
- stadier
- starta
- status
- bo
- Steg
- Steg
- effektivisera
- starkare
- studier
- Läsa på
- underkastelse
- skicka
- lämnats
- Framgångsrikt
- sådana
- svit
- stödja
- Stödjande
- Kirurgi
- system
- System
- skräddarsydd
- Ta
- tar
- uppgift
- uppgifter
- grupp
- Teknologi
- telematik
- testa
- den där
- Smakämnen
- den information
- deras
- Dessa
- tredje part
- Genom
- tid
- tidskrävande
- gånger
- till
- i dag
- alltför
- verktyg
- verktyg
- spår
- Tåg
- tränad
- Utbildning
- överföring
- övergång
- Öppenhet
- behandling
- Trender
- triage
- rättegång
- Litar
- SVÄNG
- typer
- Ytterst
- unika
- Uppdateringar
- brådskande
- us
- användning
- användningsfall
- godkännande
- Värdefulla
- olika
- vehikel
- Verifiering
- verifierade
- verifiera
- via
- Video
- VIMEO
- syn
- Besök
- Röst
- röstigenkänning
- volym
- Sätt..
- Webbplats
- VÄL
- Vad
- om
- som
- medan
- kommer
- med
- inom
- utan
- ord
- Arbete
- arbetare
- arbetsflöde
- arbetsflöden
- arbetssätt
- fungerar
- skulle
- Din
- zephyrnet