Apa itu Otomasi Proses Klaim?
Otomatisasi proses klaim adalah penggunaan teknologi untuk mengotomatiskan penanganan dan pemrosesan klaim perawatan kesehatan dan asuransi. Teknologi ini memungkinkan perusahaan asuransi untuk merampingkan proses klaim mereka, mengurangi pekerjaan manual, dan meningkatkan efisiensi. Perangkat lunak pemrosesan klaim otomatis menggunakan pembelajaran mesin, kecerdasan buatan, dan pemrosesan bahasa alami untuk mengumpulkan dan menganalisis data dari berbagai sumber, memungkinkan perusahaan asuransi memproses klaim lebih cepat dan lebih akurat. Otomatisasi proses klaim juga memberikan manfaat seperti penghematan biaya, layanan pelanggan yang lebih baik, akurasi dan keamanan data yang lebih baik, serta pengurangan risiko kesalahan dan penipuan.
Cara Kerja Otomasi Proses Klaim
Kami sekarang akan melukis gambaran tentang bagaimana alur kerja pemrosesan klaim yang sepenuhnya otomatis terlihat. Banyak perusahaan secara selektif memasukkan aspek-aspek tertentu dari alur kerja ini ke dalam operasi mereka, sementara yang lain mengadopsi alur kerja yang sepenuhnya otomatis dari ujung ke ujung.
Ini diikuti dengan daftar kumpulan bisnis terbaik yang menawarkan setiap aspek alur kerja proses klaim untuk Anda.
Berikut adalah ikhtisar langkah demi langkah tentang cara kerja otomatisasi proses klaim –
- Pelaporan klaim awal: Proses dimulai saat pemegang polis melaporkan klaim kepada penanggung. Dalam banyak kasus, ini dapat dilakukan melalui portal online atau aplikasi seluler. Pemegang polis memberikan informasi dasar tentang klaim, seperti tanggal dan lokasi kejadian, dan dokumentasi atau gambar pendukung.
- Penilaian klaim: Setelah klaim dilaporkan, perusahaan asuransi menggunakan alat otomatis untuk menilai klaim dan menentukan apakah klaim tersebut tercakup dalam polis. Ini mungkin melibatkan analisis bahasa kebijakan, meninjau kerusakan yang dilaporkan, dan berkonsultasi dengan database pihak ketiga untuk memverifikasi identitas penggugat dan riwayat klaim sebelumnya.
- Validasi klaim: Jika klaim dianggap sah, penanggung akan memulai proses validasi klaim dengan mengumpulkan informasi tambahan, seperti rekam medis atau perkiraan perbaikan. Proses ini juga dapat diotomatisasi, dengan perangkat lunak menarik data dari berbagai sumber dan menggunakan algoritme AI untuk menilai validitas klaim.
- Pengambilan keputusan klaim: Berdasarkan informasi yang dikumpulkan selama tahap penilaian dan validasi, penanggung akan membuat keputusan tentang klaim tersebut. Keputusan ini juga dapat diotomatisasi, dengan sistem yang menerapkan aturan yang telah ditentukan sebelumnya untuk menentukan jumlah pembayaran atau tingkat cakupan yang sesuai.
- Pemrosesan pembayaran: Jika klaim disetujui, pihak asuransi akan melakukan pembayaran kepada penggugat. Ini mungkin melibatkan otomatisasi proses pembayaran melalui transfer dana elektronik atau metode pembayaran digital lainnya.
- Analisis klaim: Akhirnya, perusahaan asuransi dapat menggunakan alat otomatis untuk menganalisis data klaim guna mengidentifikasi pola dan tren yang dapat digunakan untuk meningkatkan proses klaim dan mengurangi penipuan.
Bisnis Menawarkan Layanan Ini –
Berikut adalah beberapa contoh perusahaan yang menawarkan layanan untuk setiap langkah otomatisasi proses klaim:
- Pelaporan klaim awal:
- Snapsheet: Menawarkan platform klaim digital yang memungkinkan pemegang polis mengajukan klaim secara online atau melalui aplikasi seluler. https://www.snapsheetclaims.com/
- Guidewell: Menyediakan platform digital untuk manajemen klaim asuransi kesehatan yang memungkinkan pemegang polis mengajukan klaim dan melacak statusnya secara online. https://www.guidewell.com/
- Penilaian klaim:
- Shift Technology: Menggunakan algoritme AI untuk menganalisis data klaim dan mendeteksi penipuan, kesalahan, dan anomali. https://www.shift-technology.com/
- Casentric: Menyediakan platform manajemen klaim yang menggunakan analitik prediktif untuk mengidentifikasi potensi masalah dan mempercepat proses klaim. https://www.casentric.com/
- Validasi klaim:
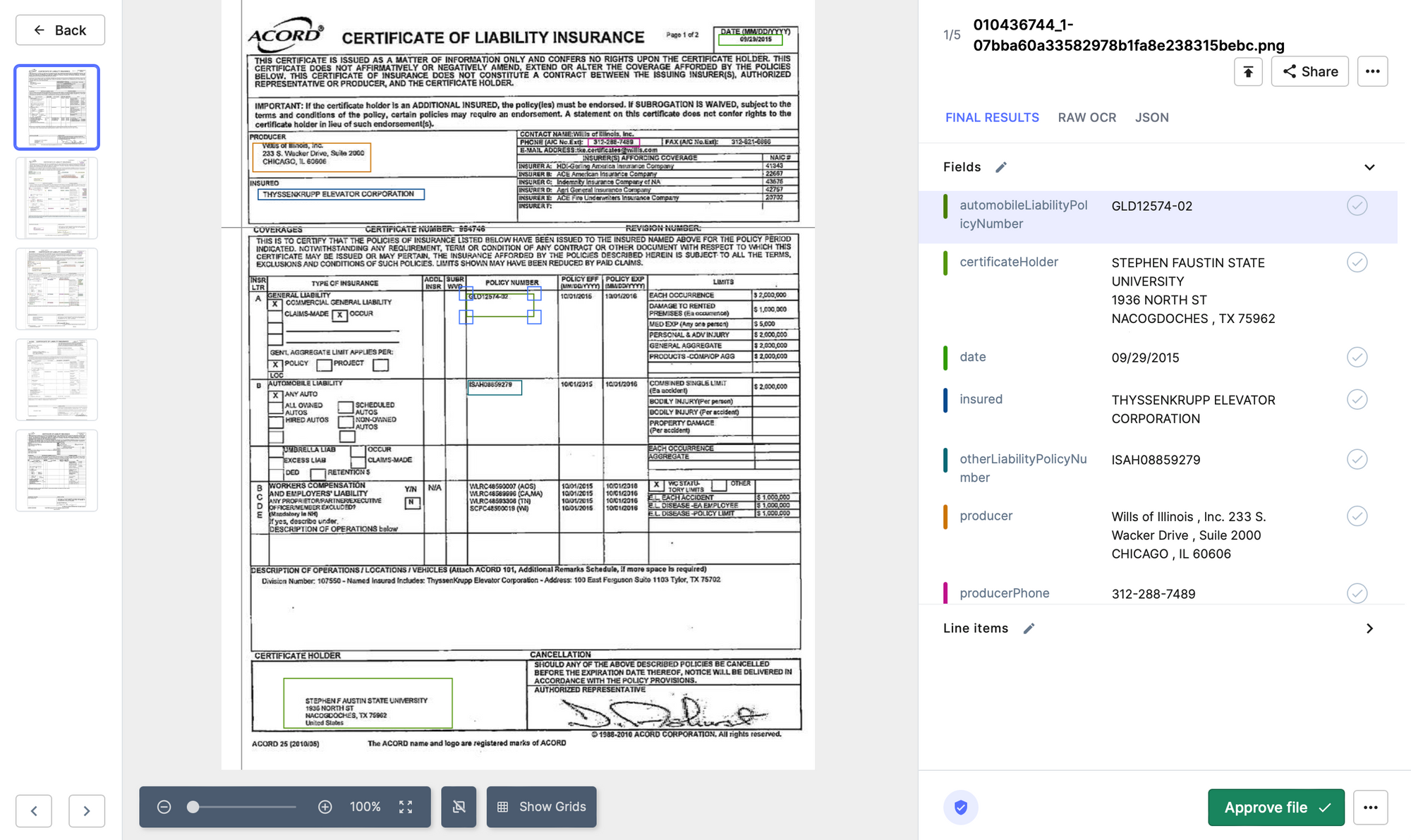
- Nanonet: Nanonets OCR dapat membantu mengotomatiskan proses validasi klaim dengan mengekstraksi informasi penting dari formulir klaim, seperti nomor polis, nama penggugat, dan deskripsi kerusakan. Sistem dapat menggunakan algoritme pembelajaran mesin untuk menganalisis data yang diekstrak dan menandai potensi kesalahan atau ketidakkonsistenan. Ini dapat membantu perusahaan asuransi memproses klaim dengan lebih cepat dan akurat, mengurangi waktu dan biaya yang terlibat dalam validasi manual.
Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
2. Verisk Analytics: Menawarkan serangkaian alat untuk validasi klaim, termasuk analitik klaim properti dan kecelakaan, peninjauan tagihan medis, dan manajemen klaim kompensasi pekerja. https://www.verisk.com/
3. ClaimGenius: Menggunakan penglihatan komputer dan AI untuk menilai kerusakan kendaraan secara otomatis dan menghasilkan perkiraan perbaikan. https://www.claimgenius.com/
- Pengambilan keputusan klaim:
- Nanonet: Nanonets OCR dapat digunakan untuk mengotomatiskan proses pengambilan keputusan klaim. Misalnya, sistem dapat mengekstrak data dari estimasi perbaikan, tagihan medis, atau dokumentasi lainnya, dan menggunakan model pembelajaran mesin untuk menentukan jumlah pembayaran yang sesuai berdasarkan aturan yang telah ditentukan sebelumnya. Hal ini dapat membantu perusahaan asuransi membuat keputusan yang lebih cepat dan lebih konsisten, sekaligus mengurangi risiko kesalahan atau bias.
- Octo Telematics: Memberikan solusi berbasis telematika yang memungkinkan perusahaan asuransi memantau perilaku mengemudi dan menghitung premi berdasarkan risiko. https://www.octotelematics.com/
- Tractable: Menggunakan visi komputer dan AI untuk menilai kerusakan kendaraan secara otomatis dan menentukan biaya perbaikan yang sesuai. https://tractable.ai/
- Proses pembayaran:
- Checkbook.io: Menawarkan platform cek digital yang memungkinkan perusahaan asuransi mengeluarkan pembayaran secara elektronik dan aman. https://checkbook.io/
- PayPal: Menyediakan berbagai solusi pembayaran digital, termasuk pembayaran online dan seluler, yang dapat digunakan untuk pemrosesan klaim. https://www.paypal.com/
- Analisis klaim:
- Layanan EXL: Menawarkan solusi analitik yang membantu perusahaan asuransi menganalisis data klaim dan meningkatkan prosesnya. https://www.exlservice.com/
- Mitchell International: Menyediakan perangkat lunak manajemen dan analitik klaim untuk industri otomotif dan kompensasi pekerja. https://www.mitchell.com/
Manfaat Otomatisasi Pemrosesan Klaim
- Peningkatan Efisiensi: Otomasi mengurangi pekerjaan manual, meningkatkan kecepatan, dan merampingkan proses klaim.
- Akurasi yang Ditingkatkan: Otomasi mengurangi kemungkinan kesalahan manusia dan meningkatkan akurasi dalam pemrosesan klaim.
- Waktu Penyelesaian Lebih Cepat: Pemrosesan klaim otomatis memungkinkan waktu penyelesaian yang lebih cepat, yang dapat meningkatkan kepuasan pelanggan.
- Layanan Pelanggan yang Lebih Baik: Waktu pemrosesan klaim yang lebih cepat, akurasi yang lebih baik, dan respons yang lebih cepat terhadap pertanyaan pelanggan semuanya dapat meningkatkan layanan pelanggan.
- Mengurangi Biaya: Otomasi mengurangi kebutuhan tenaga kerja manual, yang dapat mengurangi biaya dan meningkatkan profitabilitas.
- Kepatuhan yang Ditingkatkan: Otomasi dapat membantu memastikan kepatuhan terhadap persyaratan peraturan dan mengurangi risiko denda dan penalti.
Otomatisasi Proses Klaim dengan Nanonets
Nanonets OCR adalah teknologi pengenalan karakter optik bertenaga AI yang memungkinkan perusahaan mengekstrak informasi dari dokumen tidak terstruktur seperti faktur, kuitansi, dan klaim asuransi. Perusahaan kesehatan dan asuransi dapat memanfaatkan teknologi ini untuk mengotomatiskan pemrosesan klaim mereka, sehingga mengurangi kesalahan manual, meminimalkan waktu pemrosesan, dan meningkatkan kepuasan pelanggan.
Mari kita telusuri beberapa kasus penggunaan khusus dengan contoh tentang bagaimana perusahaan asuransi dan layanan kesehatan dapat menggunakan Nanonets OCR lebih lanjut untuk otomatisasi proses klaim.
Proses Klaim Asuransi
Perusahaan asuransi menerima klaim dalam jumlah besar setiap hari, yang perlu diproses dengan cepat dan akurat. Namun, pemrosesan klaim merupakan tugas yang memakan waktu dan rawan kesalahan, seringkali memerlukan entri dan verifikasi data secara manual. Dengan menggunakan Nanonets OCR, perusahaan asuransi dapat mengotomatiskan pemrosesan klaim mereka, mengurangi waktu pemrosesan, dan meminimalkan kesalahan manual.
Misalnya, perusahaan asuransi dapat menerima klaim atas kerusakan mobil akibat kecelakaan. Penggugat mengirimkan gambar faktur dari bengkel. Perusahaan asuransi dapat menggunakan Nanonets OCR untuk mengekstrak informasi yang relevan dari faktur, seperti biaya perbaikan, tanggal perbaikan, dan nama bengkel. Informasi ini dapat dimasukkan secara otomatis ke dalam sistem manajemen klaim, yang kemudian dapat memproses klaim dengan lebih cepat dan akurat.

Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
Pemrosesan Klaim Kesehatan
Penyedia layanan kesehatan sering menangani klaim asuransi dalam jumlah besar, yang perlu diproses dengan cepat dan akurat. Nanonets OCR dapat digunakan untuk mengotomatiskan proses penggalian data dari tagihan medis, klaim asuransi, dan dokumen terkait lainnya. Ini dapat membantu penyedia layanan kesehatan mengurangi kesalahan manual dan mempercepat pemrosesan klaim.
Misalnya, rumah sakit dapat menerima klaim asuransi untuk operasi pasien. Rumah sakit dapat menggunakan Nanonets OCR untuk mengekstrak informasi yang relevan dari klaim, seperti nama pasien, tanggal pembedahan, jenis pembedahan yang dilakukan, dan biaya prosedur. Informasi ini dapat dimasukkan secara otomatis ke dalam sistem manajemen klaim rumah sakit, yang kemudian dapat memproses klaim dengan lebih cepat dan akurat.
Pencocokan Dua Arah
Kasus penggunaan lain untuk Nanonets OCR di perusahaan asuransi dan perawatan kesehatan adalah pencocokan dua arah. Proses ini melibatkan pencocokan data dari dua sumber yang berbeda, seperti faktur dan pesanan pembelian atau tagihan medis dan klaim asuransi.
Misalnya, perusahaan asuransi dapat menerima tagihan dari penyedia layanan kesehatan untuk perawatan pasien. Perusahaan asuransi dapat menggunakan Nanonets OCR untuk mengekstrak informasi yang relevan dari tagihan, seperti nama pasien, tanggal perawatan, dan biaya prosedur. Informasi yang sama juga dapat digali dari klaim asuransi yang diajukan oleh pasien.
Dengan menggunakan pencocokan dua arah, perusahaan asuransi dapat membandingkan informasi yang diambil dari faktur dan klaim asuransi untuk memastikan kecocokannya. Ini dapat membantu mengidentifikasi perbedaan atau kesalahan apa pun, memungkinkan perusahaan untuk menyelesaikan masalah apa pun sebelum memproses klaim.
Verifikasi Dokumen Polis
Perusahaan asuransi sering menerima dokumen polis dari pelanggannya, yang perlu diverifikasi dan diproses. Dengan menggunakan Nanonets OCR, perusahaan asuransi dapat mengotomatiskan proses penggalian informasi dari dokumen polis, mengurangi kesalahan manual dan mempercepat proses verifikasi.
Misalnya, perusahaan asuransi mungkin menerima dokumen polis dari pelanggan, yang perlu diverifikasi. Perusahaan dapat menggunakan Nanonets OCR untuk mengekstrak informasi yang relevan dari dokumen, seperti nama pelanggan, nomor polis, dan jenis polis. Informasi ini dapat diverifikasi secara otomatis dengan basis data perusahaan, mengurangi waktu dan upaya yang diperlukan untuk verifikasi manual.
Verifikasi Rekam Medis
Penyedia layanan kesehatan seringkali perlu memverifikasi catatan medis pasien untuk klaim asuransi dan tujuan lainnya. Dengan menggunakan Nanonets OCR, penyedia layanan kesehatan dapat mengotomatiskan proses penggalian data dari rekam medis, mengurangi kesalahan manual, dan mempercepat proses verifikasi.
Misalnya, penyedia layanan kesehatan mungkin perlu memverifikasi riwayat medis pasien untuk klaim asuransi. Penyedia dapat menggunakan Nanonets OCR untuk mengekstrak informasi yang relevan dari rekam medis, seperti nama pasien, kondisi medis, dan riwayat pengobatan. Informasi ini dapat diverifikasi secara otomatis dengan basis data perusahaan asuransi, mengurangi waktu dan upaya yang diperlukan untuk verifikasi manual.
Manfaat Nanonet
Nanonets OCR adalah cara terbaik untuk memulai otomatisasi pemrosesan klaim. Teknologi ini dapat digunakan untuk mengotomatiskan proses pembacaan dan pemrosesan dokumen klaim, yang dapat memakan waktu dan rawan kesalahan jika dilakukan secara manual.
Manfaat mengadopsi Nanonets telah terlihat untuk banyak klien –
- Ekstraksi data yang cepat dan akurat: Nanonets OCR dapat mengekstrak data teks dari dokumen klaim dengan cepat dan akurat, mengurangi waktu dan biaya yang terkait dengan entri data manual. Teknologi ini juga dapat mengurangi risiko kesalahan yang dapat terjadi saat entri data manual, sehingga meningkatkan akurasi data.
- Waktu pemrosesan yang lebih baik: Dengan mengotomatiskan pemrosesan klaim dengan Nanonets OCR, klaim dapat diproses lebih cepat dan lebih efisien. Hal ini dapat mengurangi waktu yang dibutuhkan untuk memproses klaim, yang dapat meningkatkan kepuasan pelanggan dan mengurangi biaya yang terkait dengan pemrosesan manual.
- Klasifikasi klaim otomatis: Nanonets OCR juga dapat digunakan untuk mengklasifikasikan klaim berdasarkan kriteria tertentu, seperti jenis atau tingkat keparahan klaim. Ini dapat membantu perusahaan asuransi memprioritaskan pemrosesan klaim, memastikan bahwa klaim mendesak diproses terlebih dahulu.
- Deteksi penipuan: Nanonets OCR dapat digunakan untuk mendeteksi potensi penipuan dalam dokumen klaim dengan mengidentifikasi inkonsistensi atau anomali dalam data. Ini dapat membantu perusahaan asuransi mencegah klaim penipuan dan menghemat biaya yang terkait dengan aktivitas penipuan.
- Pengalaman pelanggan yang lebih baik: Dengan mengotomatisasi pemrosesan klaim dengan Nanonets OCR, perusahaan asuransi dapat memberikan pengalaman pelanggan yang lebih baik dengan mengurangi waktu pemrosesan dan meningkatkan akurasi. Hal ini dapat meningkatkan kepuasan dan loyalitas pelanggan.
- Mengurangi biaya operasional: Mengotomatiskan pemrosesan klaim dengan Nanonets OCR dapat mengurangi biaya yang terkait dengan entri dan pemrosesan data manual. Hal ini dapat menghasilkan penghematan biaya yang signifikan bagi perusahaan asuransi, yang dapat diteruskan ke pelanggan dalam bentuk premi yang lebih rendah atau manfaat yang lebih baik.
Salah satu pakar AI kami di Nanonets dapat menghubungi Anda untuk mendiskusikan kasus penggunaan Anda, menyiapkan model, dan memberikan demo dalam waktu 15 menit.
Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
Studi Kasus Otomasi Proses Klaim
Otomasi Proses Klaim telah diadopsi dengan keras oleh perusahaan perawatan kesehatan dan asuransi, dan mereka telah melihat ROI langsung dan signifikan.
Semakin banyak desas-desus di sekitar domain ini. Lihatlah -
- Penerimaan dan triase klaim: Mengotomatiskan penerimaan awal dan triase klaim dapat mengurangi waktu dan sumber daya yang diperlukan untuk memproses klaim, meningkatkan efisiensi, dan mengurangi kesalahan. Menurut sebuah studi oleh Accenture, otomatisasi dapat mengurangi waktu pemrosesan klaim hingga 80%.
- Kredensial penyedia: Mengotomatiskan kredensial penyedia dapat mengurangi waktu dan biaya peninjauan manual, serta meningkatkan akurasi. Sebuah studi oleh Komite Nasional untuk Jaminan Kualitas (NCQA) menemukan bahwa mengotomatisasi kredensial penyedia dapat menghemat hingga $1.5 juta per tahun untuk rencana kesehatan yang besar.
- Ajudikasi klaim: Mengotomatiskan ajudikasi klaim dapat mengurangi waktu dan biaya peninjauan manual, serta meningkatkan akurasi. Blue Cross Blue Shield of North Carolina Mengimplementasikan Otomatisasi Klaim Bertenaga AI.
- Otorisasi sebelumnya: Mengotomatiskan otorisasi sebelumnya dapat mengurangi waktu dan biaya tinjauan manual, serta meningkatkan akurasi. Menurut sebuah studi oleh CAQH, mengotomatiskan otorisasi sebelumnya dapat menghemat penyedia layanan kesehatan hingga $3.3 miliar per tahun.
- Deteksi penipuan: Mengotomatiskan deteksi penipuan dapat mengurangi risiko pembayaran klaim penipuan, menyelamatkan penyedia layanan kesehatan dan perusahaan asuransi miliaran dolar setiap tahunnya. Anthem telah bermitra dengan Google untuk mengatasi deteksi penipuan menggunakan AI.
- Manajemen penolakan: Mengotomatiskan manajemen penolakan dapat mengurangi waktu dan sumber daya yang diperlukan untuk mengajukan banding atas klaim yang ditolak, meningkatkan efisiensi, dan mengurangi kesalahan. Menurut sebuah studi oleh The Advisory Board Company, mengotomatiskan manajemen penolakan dapat mengurangi waktu rata-rata untuk mengajukan banding atas klaim yang ditolak hingga 63%.
- Verifikasi kelayakan: Verifikasi kelayakan otomatis dapat memastikan bahwa klaim hanya dibayarkan untuk pasien yang memenuhi syarat, sehingga mengurangi risiko penipuan dan kesalahan. Sebuah studi menemukan bahwa mengotomatiskan verifikasi kelayakan dapat menghemat penyedia layanan kesehatan hingga $11.1 miliar per tahun.
- Pemrosesan pembayaran: Mengotomatiskan pemrosesan pembayaran dapat mengurangi waktu dan biaya peninjauan manual, serta meningkatkan akurasi. Menurut sebuah studi oleh National Association of Insurance Commissioner (NAIC), otomatisasi pemrosesan pembayaran dapat mengurangi biaya hingga 30%.
- Layanan pelanggan: Mengotomatiskan layanan pelanggan dapat meningkatkan pengalaman pelanggan dan mengurangi waktu dan biaya peninjauan manual. Menurut sebuah studi oleh Forrester, 63% pelanggan akan cenderung kembali ke perusahaan dengan layanan pelanggan yang baik.
- Pelaporan dan analitik: Mengotomatiskan pelaporan dan analitik dapat memberi penyedia layanan kesehatan dan perusahaan asuransi wawasan berharga tentang pemrosesan dan tren klaim. Menurut sebuah studi oleh Deloitte, mengotomatiskan pelaporan dan analitik dapat meningkatkan pengambilan keputusan dan mengurangi biaya hingga 50%.
Langkah-langkah untuk Mengotomatiskan Pemrosesan Klaim
Berikut adalah petunjuk langkah demi langkah tentang apa yang harus dilakukan bisnis untuk mulai menggunakan Nanonets OCR untuk otomatisasi proses klaim:
- Tentukan persyaratan Anda: Langkah pertama adalah mengidentifikasi persyaratan spesifik Anda untuk mengotomatiskan proses klaim Anda menggunakan Nanonets OCR. Ini termasuk menentukan jenis dokumen yang perlu Anda proses, bidang data yang ingin Anda ekstrak, dan aturan bisnis yang ingin Anda terapkan.
- Mendaftar untuk Nanonets OCR: Kunjungi situs web Nanonets (https://app.nanonets.com/#/signup) dan daftar akun. Nanonets menawarkan uji coba gratis, yang memungkinkan Anda menguji teknologi OCR dan menentukan apakah itu memenuhi kebutuhan Anda.
- Unggah dokumen sampel: Setelah Anda mendaftar akun, unggah satu set dokumen sampel ke platform Nanonets OCR. Dokumen-dokumen ini harus mewakili jenis dokumen yang akan Anda proses dalam proses klaim Anda, seperti tagihan medis atau formulir klaim asuransi.
- Latih model OCR: Gunakan platform OCR Nanonets untuk melatih model OCR untuk mengenali bidang data yang ingin Anda ekstrak dari dokumen sampel. Ini melibatkan penyorotan bidang data yang relevan dalam dokumen sampel dan memberikan contoh tampilan data yang seharusnya.
- Menguji model OCR: Setelah Anda melatih model OCR, ujilah pada sekumpulan dokumen uji untuk memastikannya dapat mengekstrak bidang data yang Anda perlukan secara akurat. Jika perlu, sempurnakan model dan latih kembali hingga mencapai tingkat akurasi yang diinginkan.
- Integrasikan dengan proses klaim Anda: Setelah Anda puas dengan keakuratan model OCR, integrasikan dengan sistem otomasi proses klaim Anda. Ini mungkin melibatkan kerja sama dengan tim TI Anda untuk mengembangkan integrasi khusus atau menggunakan konektor siap pakai yang disediakan oleh Nanonets.
- Pantau dan sempurnakan: Terakhir, pantau kinerja model OCR dan perbaiki seperlunya untuk memastikannya terus mengekstrak data secara akurat dari dokumen klaim Anda.
Dengan mengikuti langkah-langkah ini, bisnis dapat berhasil mengimplementasikan Nanonets OCR untuk otomatisasi proses klaim dan mencapai peningkatan efisiensi, akurasi, dan penghematan biaya.
Selain langkah-langkah di atas, Anda juga dapat menjadwalkan demo dengan pakar AI dari Nanonets untuk membahas kasus penggunaan khusus mereka terkait otomatisasi proses klaim. Opsi ini memungkinkan bisnis untuk mendapatkan pengalaman yang lebih dipersonalisasi dan memiliki pertanyaan yang mungkin telah dijawab oleh seorang pakar. Selama demo, pakar AI akan menyiapkan akun dan model Nanonets berdasarkan kebutuhan bisnis, memberikan demo teknologi OCR yang dipersonalisasi, dan mendiskusikan opsi integrasi. Mereka juga dapat membantu bisnis menemukan paket harga terbaik untuk kebutuhan mereka.
Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
Masa Depan Otomasi Proses Klaim
Dengan munculnya AI, semakin banyak proses alur kerja pemrosesan klaim sekarang dapat diotomatisasi. Implementasi alur kerja otomatis yang belum pernah terlihat sebelumnya di domain ini kini dapat dilakukan. Mari kita lihat beberapa contoh –
- Pemrosesan klaim secara real-time: Salah satu manfaat utama otomatisasi dalam pemrosesan klaim adalah kemampuan untuk memproses klaim secara real-time. Perusahaan asuransi dapat memanfaatkan alat otomatisasi untuk menganalisis data klaim dan membuat keputusan klaim dengan cepat, tanpa perlu intervensi manual. Hal ini dapat membantu mengurangi waktu dan upaya yang diperlukan untuk memproses setiap klaim, sehingga menghasilkan pembayaran yang lebih cepat dan kepuasan pelanggan yang lebih besar.
- Pemrosesan klaim yang dipersonalisasi: Manfaat utama otomatisasi lainnya adalah kemampuan untuk mempersonalisasi proses klaim berdasarkan preferensi dan riwayat pelanggan. Dengan bantuan alat bertenaga AI, perusahaan asuransi dapat menganalisis data pelanggan dan memberikan pengalaman pemrosesan klaim yang disesuaikan, disesuaikan dengan kebutuhan setiap pelanggan. Ini dapat membantu meningkatkan kepuasan dan loyalitas pelanggan, karena pelanggan merasa kebutuhan unik mereka terpenuhi.
- Deteksi dan pencegahan penipuan: Alat otomasi juga dapat digunakan untuk mendeteksi dan mencegah penipuan asuransi, tantangan yang signifikan bagi industri ini. Dengan menganalisis data dan pola, algoritme pembelajaran mesin dapat mendeteksi klaim penipuan, meminimalkan kerugian bagi perusahaan asuransi, dan memastikan bahwa klaim yang sah dibayarkan dengan cepat dan akurat.
- Alur kerja klaim yang disederhanakan: Otomasi dapat membantu merampingkan alur kerja klaim dengan mengurangi kemungkinan kesalahan dan mengotomatiskan tugas berulang. Ini dapat membantu memastikan bahwa klaim diproses dengan cepat dan akurat, mengurangi waktu dan upaya yang diperlukan untuk mengelola klaim.
- Chatbots untuk layanan pelanggan: Penggunaan chatbot dalam proses klaim dapat membantu pelanggan dalam melakukan pengajuan klaim dengan cepat dan mudah. Chatbots dapat memandu pelanggan melalui proses pengajuan klaim, menjawab pertanyaan, dan memberikan dukungan, mengurangi kebutuhan intervensi manusia dan mempercepat proses klaim.
- Penilaian klaim otomatis: Dengan alat otomatisasi, klaim dapat dinilai secara otomatis, mengurangi kebutuhan akan intervensi manual dan mempercepat proses. Algoritme pembelajaran mesin dapat menganalisis data dan membuat keputusan tentang klaim dengan cepat dan akurat, menghasilkan pembayaran yang lebih cepat dan kepuasan pelanggan yang lebih besar.
- Dokumentasi klaim digital: Dengan digitalisasi dan otomatisasi proses dokumentasi, perusahaan asuransi dapat mengurangi jumlah dokumen berbasis kertas yang terlibat dalam proses klaim. Hal ini dapat membantu merampingkan alur kerja klaim dan mengurangi biaya, sehingga menghasilkan efisiensi dan akurasi yang lebih baik.
- Analisis gambar dan video: Alat analisis gambar dan video canggih dapat digunakan untuk memproses klaim berdasarkan data visual, seperti kerusakan kendaraan, kerusakan properti, dan pemindaian medis. Dengan bantuan alat otomatisasi, perusahaan asuransi dapat menganalisis data ini dengan cepat dan akurat, mengurangi waktu dan tenaga yang diperlukan untuk mengelola klaim.
- Nanonets OCR untuk pemindaian dokumen: Nanonets OCR adalah alat canggih yang dapat digunakan untuk mengotomatiskan pemindaian dokumen dan meningkatkan akurasi dalam membaca dan mengekstrak data dari dokumen. Dengan menggunakan teknologi OCR, perusahaan asuransi dapat mengurangi waktu dan tenaga yang diperlukan untuk mengelola klaim dan meningkatkan akurasi dalam pemrosesan dokumen.
- Pemrosesan klaim yang didukung AI: Dengan memanfaatkan algoritme pembelajaran mesin, perusahaan asuransi dapat menganalisis data dan membuat prediksi yang lebih akurat tentang kemungkinan klaim diterima atau ditolak. Hal ini dapat membantu meningkatkan keakuratan pemrosesan klaim dan mengurangi kebutuhan akan intervensi manual.
- Pengenalan suara untuk pengajuan klaim: Teknologi pengenalan suara dapat digunakan untuk mengubah kata yang diucapkan menjadi data teks yang dapat diproses oleh alat otomatisasi. Dengan mengizinkan pelanggan mengajukan klaim melalui suara, perusahaan asuransi dapat mengurangi waktu dan upaya yang diperlukan untuk mengelola klaim dan meningkatkan pengalaman pelanggan.
- Kontrak pintar untuk manajemen klaim: Kontrak pintar dapat digunakan untuk mengotomatiskan pemrosesan klaim dan menegakkan aturan dan ketentuan berdasarkan kriteria yang telah ditentukan. Hal ini dapat membantu meningkatkan keakuratan pemrosesan klaim dan mengurangi kebutuhan akan intervensi manual, sehingga menghasilkan pembayaran yang lebih cepat dan kepuasan pelanggan yang lebih besar.
- Analitik prediktif untuk pemrosesan klaim: Dengan menganalisis data dan pola historis, alat analitik prediktif dapat membantu perusahaan asuransi mengidentifikasi potensi masalah dan mengambil langkah proaktif untuk mencegah penolakan klaim.
- Augmented reality untuk pemeriksaan klaim: Penyesuai asuransi dapat menggunakan alat augmented reality untuk melakukan inspeksi dari jarak jauh, mengurangi kebutuhan inspeksi di tempat dan mempercepat proses klaim.
- Blockchain untuk pemrosesan klaim: Dengan bantuan teknologi blockchain, perusahaan asuransi dapat mengotomatiskan proses klaim dan meningkatkan transparansi, keamanan, dan kepercayaan dalam proses klaim.
Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
Dalam industri perawatan kesehatan yang berkembang pesat saat ini, otomatisasi proses klaim bukan lagi sekadar pilihan, tetapi sebuah kebutuhan. Mengotomatiskan proses klaim memiliki banyak manfaat, tidak hanya bagi penyedia asuransi, tetapi juga bagi penyedia layanan kesehatan dan pasien. Dengan mengurangi beban administrasi, meningkatkan akurasi dan efisiensi, serta meningkatkan pengalaman pasien, otomatisasi proses klaim merupakan investasi yang cerdas untuk setiap perusahaan perawatan kesehatan atau asuransi.
Salah satu manfaat utama otomatisasi proses klaim adalah pengurangan beban administrasi. Pemrosesan klaim manual seringkali merupakan proses yang memakan waktu dan padat karya, membutuhkan sumber daya yang signifikan untuk dikelola. Mengotomatiskan proses klaim dapat membantu merampingkan tugas administratif, seperti entri data dan keputusan klaim, yang pada gilirannya dapat menghemat waktu dan sumber daya yang berharga untuk tugas lain, seperti perawatan pasien.
Selain mengurangi beban administrasi, otomatisasi proses klaim juga dapat meningkatkan akurasi dan efisiensi. Dengan menghilangkan potensi kesalahan manusia, otomatisasi dapat membantu memastikan bahwa klaim diproses secara akurat dan cepat, mengurangi kemungkinan kesalahan dan penundaan yang merugikan. Otomatisasi juga dapat membantu mengidentifikasi klaim penipuan, mengurangi risiko penipuan, dan meningkatkan akurasi klaim secara keseluruhan.
Manfaat lain dari otomatisasi proses klaim adalah peningkatan pengalaman pasien. Pemrosesan klaim otomatis dapat mengurangi waktu yang dibutuhkan pasien untuk menerima penggantian, yang pada gilirannya dapat meningkatkan kepuasan dan loyalitas pasien. Otomasi juga dapat membantu meningkatkan transparansi, memberi pasien pembaruan waktu nyata tentang status klaim mereka dan mengurangi kebutuhan untuk pertanyaan tindak lanjut.
Mungkin yang terpenting, otomatisasi proses klaim juga dapat membantu meningkatkan hasil layanan kesehatan secara keseluruhan. Dengan mengurangi beban administrasi dan meningkatkan efisiensi, otomasi dapat membantu penyedia layanan kesehatan lebih fokus pada perawatan pasien, yang menghasilkan hasil kesehatan yang lebih baik bagi pasien. Otomasi juga dapat membantu mengurangi biaya perawatan kesehatan, membuat perawatan kesehatan lebih mudah diakses dan terjangkau bagi pasien.
Terlepas dari manfaat ini, banyak perusahaan perawatan kesehatan dan asuransi lamban dalam mengadopsi otomatisasi proses klaim. Salah satu alasannya adalah persepsi bahwa otomasi terlalu mahal atau terlalu rumit untuk diterapkan. Namun, dengan kemajuan teknologi dan ketersediaan solusi berbasis cloud, otomatisasi kini lebih mudah diakses dan terjangkau daripada sebelumnya.
Penghalang lain untuk adopsi otomatisasi proses klaim adalah kekhawatiran tentang kompleksitas teknologi dan potensi gangguan yang dapat menyebabkan alur kerja yang mapan. Namun, kekhawatiran ini sebagian besar tidak berdasar, karena banyak solusi otomasi dapat diintegrasikan dengan mulus ke dalam sistem yang ada, dengan gangguan minimal pada operasi yang sedang berlangsung. Selain itu, banyak penyedia otomasi menawarkan dukungan dan pelatihan ekstensif untuk membantu perusahaan perawatan kesehatan dan asuransi menavigasi transisi ke otomasi dan memastikan implementasi yang lancar.
Faktanya, manfaat otomatisasi jauh lebih besar daripada potensi risiko dan tantangan yang terkait dengan penerapannya. Dengan mengotomatiskan proses klaim, perusahaan perawatan kesehatan dan asuransi tidak hanya dapat mengurangi beban administrasi, tetapi juga meningkatkan kualitas perawatan yang diberikan kepada pasien. Otomasi dapat membantu mengidentifikasi pola dan tren dalam data pasien, memungkinkan penyedia layanan kesehatan membuat keputusan yang lebih tepat tentang opsi perawatan dan meningkatkan hasil pasien. Selain itu, otomatisasi dapat membantu penyedia asuransi mengelola risiko dengan lebih baik dan mengurangi penipuan, menghasilkan perlindungan asuransi yang lebih terjangkau dan dapat diakses oleh pasien.
Singkatnya, otomatisasi proses klaim adalah investasi penting untuk setiap perusahaan kesehatan atau asuransi yang ingin tetap kompetitif dalam industri perawatan kesehatan yang bergerak cepat saat ini. Dengan memanfaatkan solusi otomasi untuk merampingkan tugas administrasi, meningkatkan akurasi dan efisiensi, serta meningkatkan pengalaman dan hasil pasien, penyedia layanan kesehatan dan asuransi dapat memberikan perawatan berkualitas lebih tinggi, mengurangi biaya, dan pada akhirnya membangun sistem perawatan kesehatan yang lebih kuat dan lebih tangguh untuk kepentingan semua.
Ingin mengotomatiskan Pemrosesan Klaim? Tidak perlu mencari lagi! Coba Nanonets Claims Processing Automated Workflows secara gratis.
- Konten Bertenaga SEO & Distribusi PR. Dapatkan Amplifikasi Hari Ini.
- Platoblockchain. Intelijen Metaverse Web3. Pengetahuan Diperkuat. Akses Di Sini.
- Sumber: https://nanonets.com/blog/claims-process-automation/
- :adalah
- $3
- $NAIK
- 1
- 2023
- a
- kemampuan
- Tentang Kami
- atas
- Accenture
- dapat diakses
- kecelakaan
- Menurut
- Akun
- ketepatan
- tepat
- akurat
- Mencapai
- Mencapai
- kegiatan
- tambahan
- Tambahan
- Informasi Tambahan
- administratif
- mengambil
- diadopsi
- Mengadopsi
- Adopsi
- maju
- uang muka
- kedatangan
- laporan
- Dewan Penasehat
- terjangkau
- terhadap
- AI
- Bertenaga AI
- algoritma
- Semua
- Membiarkan
- memungkinkan
- sudah
- jumlah
- analisis
- analisis
- menganalisa
- menganalisis
- dan
- Setiap tahun
- Lain
- menjawab
- aplikasi
- banding
- Mendaftar
- Menerapkan
- sesuai
- disetujui
- ADALAH
- sekitar
- buatan
- kecerdasan buatan
- AS
- penampilan
- aspek
- dinilai
- penilaian
- terkait
- Asosiasi
- jaminan
- At
- ditambah
- Augmented Reality
- otorisasi
- mengotomatisasikan
- Otomatis
- secara otomatis
- mengotomatisasi
- Otomatisasi
- otomotif
- tersedianya
- rata-rata
- pembatas
- berdasarkan
- dasar
- BE
- sebelum
- mulai
- makhluk
- manfaat
- Manfaat
- TERBAIK
- Lebih baik
- prasangka
- tagihan
- Milyar
- miliaran
- Uang kertas
- blockchain
- Teknologi blockchain
- Biru
- papan
- membangun
- beban
- bisnis
- bisnis
- by
- menghitung
- panggilan
- CAN
- Bisa Dapatkan
- mobil
- Kartu-kartu
- yang
- kasus
- kasus
- Menyebabkan
- disebabkan
- tertentu
- menantang
- tantangan
- kesempatan
- karakter
- pengenalan karakter
- chatbots
- memeriksa
- klaim
- klaim
- Manajemen Klaim
- Klasifikasi
- klien
- mengumpulkan
- komite
- Perusahaan
- perusahaan
- membandingkan
- Kompensasi
- kompetitif
- kompleksitas
- pemenuhan
- rumit
- komputer
- Visi Komputer
- Perhatian
- Kondisi
- Mengadakan
- konsisten
- konsultasi
- Konten
- terus
- kontrak
- mengubah
- Biaya
- penghematan biaya
- Biaya
- liputan
- tercakup
- kriteria
- Cross
- sangat penting
- adat
- pelanggan
- data pelanggan
- pengalaman pelanggan
- Kepuasan pelanggan
- Layanan Pelanggan
- pelanggan
- disesuaikan
- data
- entri data
- Basis Data
- database
- Tanggal
- hari
- transaksi
- keputusan
- Pengambilan Keputusan
- keputusan
- keterlambatan
- menyampaikan
- deloitte
- Demo
- Deteksi
- Menentukan
- menentukan
- mengembangkan
- berbeda
- digital
- Pembayaran Digital
- digitalisasi
- membahas
- Gangguan
- gangguan
- dokumen
- dokumentasi
- dokumen
- dolar
- domain
- penggerak
- selama
- setiap
- mudah
- efisiensi
- efisien
- usaha
- Elektronik
- secara elektronik
- kelayakan
- berhak
- tertanam
- memungkinkan
- memungkinkan
- ditingkatkan
- meningkatkan
- memastikan
- memastikan
- masuk
- kesalahan
- kesalahan
- mapan
- pembentukan
- perkiraan
- pERNAH
- Setiap
- setiap hari
- berkembang
- contoh
- contoh
- ada
- mahal
- pengalaman
- Pengalaman
- ahli
- ahli
- menyelidiki
- luas
- ekstrak
- ekstrak datanya
- serba cepat
- lebih cepat
- Fed
- Fields
- Akhirnya
- Menemukan
- akhir
- Pertama
- Fokus
- diikuti
- berikut
- Untuk
- bentuk
- bentuk
- Forrester
- ditemukan
- penipuan
- deteksi penipuan
- curang
- aktivitas penipuan
- Gratis
- percobaan gratis
- dari
- sepenuhnya
- dana-dana
- lebih lanjut
- pertemuan
- menghasilkan
- mendapatkan
- baik
- lebih besar
- membimbing
- Penanganan
- Memiliki
- Kesehatan
- asuransi kesehatan
- kesehatan
- industri kesehatan
- membantu
- lebih tinggi
- menyoroti
- historis
- sejarah
- Rumah sakit
- Seterpercayaapakah Olymp Trade? Kesimpulan
- Namun
- HTML
- HTTPS
- manusia
- mengenali
- mengidentifikasi
- identitas
- gambar
- gambar
- Segera
- melaksanakan
- implementasi
- mengimplementasikan
- memperbaiki
- ditingkatkan
- meningkatkan
- meningkatkan
- in
- insiden
- termasuk
- Termasuk
- menggabungkan
- Pada meningkat
- Meningkatkan
- industri
- industri
- informasi
- informasi
- mulanya
- memulai
- Pertanyaan
- wawasan
- instruksi
- asuransi
- Perusahaan asuransi
- mengintegrasikan
- terpadu
- integrasi
- integrasi
- Intelijen
- Internasional
- intervensi
- investasi
- melibatkan
- terlibat
- isu
- masalah
- IT
- NYA
- kunci
- tenaga kerja
- bahasa
- besar
- sebagian besar
- memimpin
- terkemuka
- pengetahuan
- Tingkat
- Leverage
- leveraging
- 'like'
- Mungkin
- Daftar
- tempat
- lagi
- melihat
- terlihat seperti
- TERLIHAT
- kerugian
- Lot
- Loyalitas
- mesin
- Mesin belajar
- Utama
- membuat
- Membuat
- mengelola
- pengelolaan
- sistem manajemen
- panduan
- pekerjaan manual
- manual
- banyak
- Cocok
- sesuai
- medis
- Memenuhi
- metode
- mungkin
- juta
- minimal
- meminimalkan
- menit
- kesalahan
- mobil
- aplikasi ponsel
- pembayaran seluler
- model
- model
- Memantau
- lebih
- Selain itu
- paling
- beberapa
- nama
- nama
- nasional
- Alam
- Bahasa Alami
- Pengolahan Bahasa alami
- Arahkan
- perlu
- Perlu
- dibutuhkan
- kebutuhan
- utara
- carolina utara
- jumlah
- nomor
- banyak sekali
- banyak manfaat
- OCR
- of
- menawarkan
- menawarkan
- Penawaran
- on
- ONE
- terus-menerus
- secara online
- operasional
- Operasi
- optical character recognition
- pilihan
- Opsi
- urutan
- Lainnya
- Lainnya
- secara keseluruhan
- ikhtisar
- dibayar
- cat
- berbasis kertas
- bermitra
- Lulus
- pasien
- perawatan pasien
- data pasien
- pasien
- pola
- pembayaran
- metode pembayaran
- proses pembayaran
- pembayaran
- pembayaran
- PayPal
- persepsi
- prestasi
- Personalisasi
- Personalized
- gambar
- rencana
- rencana
- Platform
- plato
- Kecerdasan Data Plato
- Data Plato
- kebijaksanaan
- Portal
- mungkin
- potensi
- kuat
- Prediksi
- Predictive Analytics
- preferensi
- mencegah
- di harga
- Sebelumnya
- Prioritaskan
- Proaktif
- proses
- Otomatisasi proses
- proses
- pengolahan
- profitabilitas
- milik
- memberikan
- disediakan
- pemberi
- penyedia
- menyediakan
- menyediakan
- menarik
- membeli
- pesanan pembelian
- tujuan
- kualitas
- Pertanyaan
- lebih cepat
- segera
- jarak
- cepat
- Bacaan
- real-time
- Kenyataan
- alasan
- penerimaan
- menerima
- pengakuan
- mengenali
- arsip
- menurunkan
- mengurangi
- mengurangi
- mengurangi
- regulator
- terkait
- relevan
- menghapus
- memperbaiki
- berulang-ulang
- Dilaporkan
- Pelaporan
- laporan
- mewakili
- wajib
- Persyaratan
- tabah
- Sumber
- mengakibatkan
- dihasilkan
- kembali
- ulasan
- meninjau
- Risiko
- risiko
- aturan
- s
- sama
- kepuasan
- puas
- puas dengan
- Save
- penghematan
- Tabungan
- pemindaian
- menjadwalkan
- mulus
- aman
- keamanan
- pencarian
- layanan
- Layanan
- set
- Melindungi
- Belanja
- Pendek
- harus
- menandatangani
- tertanda
- penting
- lambat
- pintar
- Kontrak Cerdas
- Perangkat lunak
- Solusi
- beberapa
- sumber
- tertentu
- kecepatan
- magang
- awal
- Status
- tinggal
- Langkah
- Tangga
- mempersingkat
- lebih kuat
- studi
- Belajar
- pengajuan
- menyerahkan
- disampaikan
- berhasil
- seperti itu
- rangkaian
- mendukung
- pendukung
- Operasi
- sistem
- sistem
- disesuaikan
- Mengambil
- Dibutuhkan
- tugas
- tugas
- tim
- Teknologi
- telematika
- uji
- bahwa
- Grafik
- informasi
- mereka
- Ini
- pihak ketiga
- Melalui
- waktu
- membuang-buang waktu
- kali
- untuk
- hari ini
- terlalu
- alat
- alat
- jalur
- Pelatihan VE
- terlatih
- Pelatihan
- transfer
- transisi
- Transparansi
- pengobatan
- Tren
- triase
- percobaan
- Kepercayaan
- MENGHIDUPKAN
- jenis
- Akhirnya
- unik
- Pembaruan
- mendesak
- us
- menggunakan
- gunakan case
- pengesahan
- Berharga
- berbagai
- kendaraan
- Verifikasi
- diverifikasi
- memeriksa
- melalui
- Video
- Vimeo
- penglihatan
- Mengunjungi
- Suara
- pengenalan suara
- volume
- Cara..
- Situs Web
- BAIK
- Apa
- apakah
- yang
- sementara
- akan
- dengan
- dalam
- tanpa
- Word
- Kerja
- pekerja
- alur kerja
- Alur kerja
- kerja
- bekerja
- akan
- Anda
- zephyrnet.dll