Mengobati pasien kanker dengan sinar radiasi modulasi spasial dapat menghancurkan tumor sambil meminimalkan kerusakan pada organ terdekat dan jaringan sehat. Itulah ide di balik terapi radiasi proton minibeam (pMBRT), sebuah teknik perawatan baru yang menggunakan serangkaian sinar radiasi berukuran submilimeter untuk memberikan dosis terapeutik.
Minibeam terdiri dari puncak dosis tinggi dan lembah dosis rendah bergantian, pola yang kurang berbahaya bagi jaringan sehat pada kedalaman yang dangkal. Pada kedalaman yang lebih dalam, sinar ini secara bertahap melebar untuk menciptakan distribusi dosis yang homogen dalam volume target. Studi pada hewan kecil telah menunjukkan bahwa pMBRT dapat secara dramatis mengurangi toksisitas jaringan normal, dengan kontrol tumor yang setara atau superior, dibandingkan dengan terapi proton konvensional.
“Terapi radiasi minibeam proton telah menunjukkan peningkatan yang luar biasa dalam indeks terapeutik dalam studi praklinis,” kata Ramon Ortis dari Institut Curie. “Hasil yang menjanjikan ini mendorong terjemahan teknik ini ke dalam domain klinis.” Dengan tujuan ini, Ortiz (sekarang di UC San Francisco) dan rekannya di Institut Curie mengevaluasi manfaat pMBRT untuk mengobati metastasis kanker, melaporkan temuan mereka di Fisika Medis.
Simulasi skenario pMBRT
Penyakit metastatik menyumbang hingga 90% kematian terkait kanker. Metastasis umumnya diobati dengan menggunakan teknik radioterapi stereotactic (SRT), tetapi dosis yang diperlukan untuk kontrol lokal seringkali dibatasi oleh risiko toksisitas pada jaringan normal di sekitarnya. Untuk metastasis otak, misalnya, nekrosis otak akibat radiasi dilaporkan pada separuh pasien yang diobati dengan SRT.
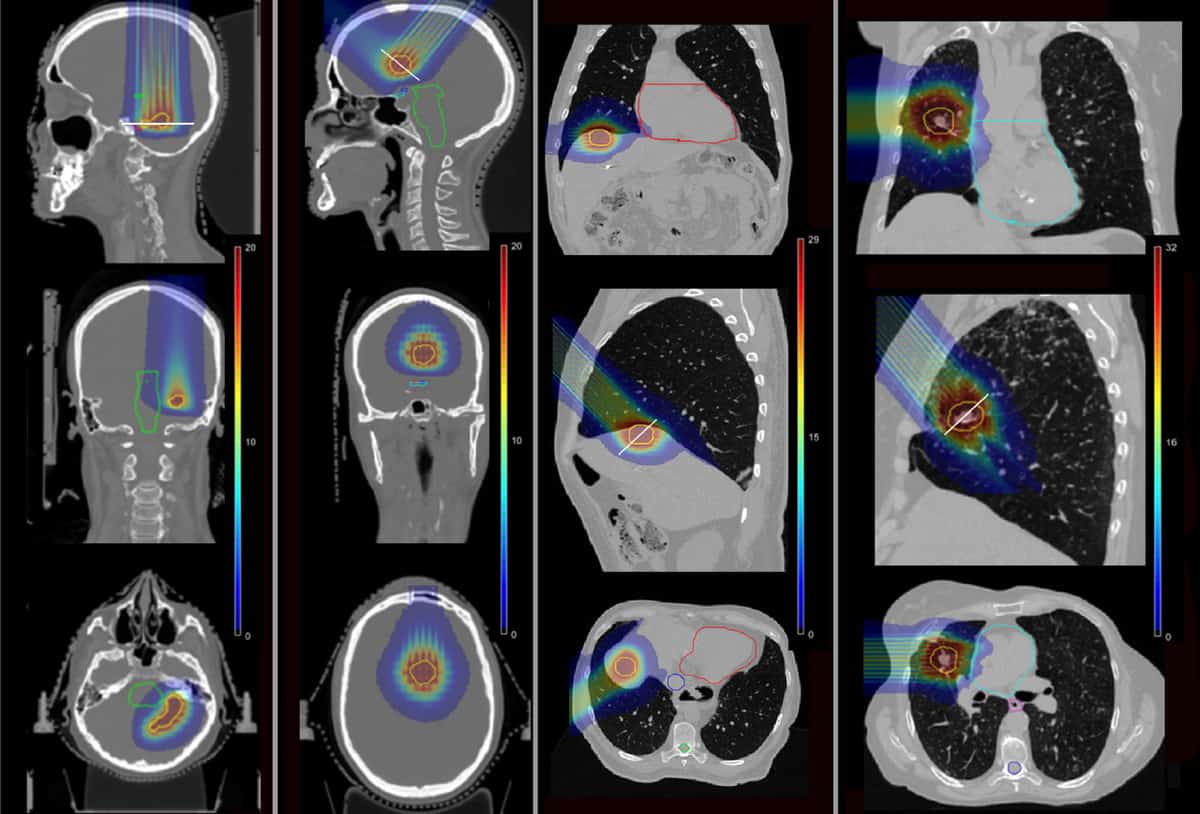
Untuk menentukan apakah pMBRT dapat mengurangi komplikasi tersebut, tim menggunakan simulasi Monte Carlo untuk menghitung distribusi dosis untuk empat pasien yang sebelumnya menerima SRT di Institut Curie. Para pasien telah dirawat karena lesi metastatik di lobus temporal otak, lobus frontal, hati dan paru-paru.
Para peneliti mensimulasikan rencana pMBRT fraksi tunggal, menggunakan satu atau dua bidang perawatan untuk memberikan dosis ekuivalen biologis (BED) yang sama ke target tumor seperti yang ditentukan untuk SRT. Mereka memodelkan kolimator minibeam kuningan yang berisi celah 400 μm × 5.6 cm pada berbagai pemisahan pusat-ke-pusat, untuk membuat minibeam dengan jarak sempit dan lebar. Mereka kemudian menghitung distribusi dosis untuk empat kasus pasien, untuk pMBRT, SRT dan terapi proton konvensional.
Dalam rencana pMBRT dengan jarak sempit, yang membuat distribusi dosis seragam dalam volume target, cakupan tumor serupa atau sedikit lebih baik daripada rencana SRT. Rencana menggunakan sinar pMBRT dengan jarak yang lebih lebar, yang memberikan distribusi dosis seragam ke target, memiliki cakupan tumor yang lebih rendah.
Yang penting, pMBRT secara signifikan mengurangi dosis ke struktur kritis dibandingkan dengan SRT. Dalam kasus otak pertama, pMBRT menurunkan BED rata-rata menjadi organ berisiko (OAR) antara 44% (saraf akustik kanan) dan 100% (saraf akustik kiri). Dalam perawatan otak kedua, pMBRT benar-benar terhindar dari OAR, termasuk saluran optik, batang otak, dan kiasme.
Dalam kasus hati, BED rata-rata ke hati dan tulang rusuk berkurang masing-masing sebesar 25% dan 75%, sambil menghindari iradiasi vena kava superior. Dan untuk kasus paru-paru, dosis OAR dikurangi antara 11% (tulang rusuk) dan 100% (arteri pulmonalis dan bronkus). Rata-rata BED ke OAR sebagian besar serupa antara pMBRT dan terapi proton konvensional.
Para peneliti juga menyelidiki kemungkinan efek samping pMBRT pada jaringan normal. Untuk dua kasus metastasis otak, misalnya, mereka menghitung dosis yang diberikan ke jaringan otak yang sehat. Mereka menganggap batas dosis untuk iradiasi fraksinasi standar, di mana dosis total yang dinormalisasi pada 2 Gy-fraksi (NTD2.0) dari 72 Gy mengarah ke probabilitas 5% radio-nekrosis dalam waktu lima tahun.
Untuk semua rencana pMBRT, maksimum lembah NTD2.0 ke otak yang sehat (61 Gy(RBE) untuk kasus lobus temporal dan 47 Gy(RBE) untuk kasus lobus frontal) tetap di bawah ambang toleransi dosis ini, berbeda dengan terapi proton konvensional. Untuk pasien dengan metastasis paru dan hati, dosis rata-rata untuk jaringan paru dan hati dalam rencana pMBRT juga jauh di bawah dosis rata-rata maksimum yang dapat ditoleransi.
Manfaat klinis
Perawatan pMBRT yang dipertimbangkan dalam penelitian ini disampaikan hanya menggunakan satu atau dua larik minibeam. Penggunaan bidang yang lebih sedikit daripada perawatan SRT (tiga atau empat busur) membutuhkan lebih sedikit reposisi pasien, mengurangi waktu perawatan fraksi, serta menurunkan volume jaringan normal yang terpapar dosis rendah. Selain itu, memberikan pMBRT dalam satu fraksi perlakuan sangat mengurangi waktu total perawatan dibandingkan dengan rencana SRT, yang menggunakan tiga hingga lima fraksi.

Radioterapi minibeam: dari foton ke partikel bermuatan
Para peneliti menunjukkan bahwa rencana pMBRT yang dievaluasi dalam pekerjaan ini dapat disampaikan secara klinis menggunakan pengaturan yang telah diterapkan di Pusat Terapi Proton Orsay untuk uji praklinis, dengan gerakan target dan organ selama pengobatan dikendalikan seperti dalam terapi SRT dan proton.
Ortiz memberi tahu Dunia Fisika bahwa Institut Curie sekarang sedang mendiskusikan kemungkinan uji klinis Fase I/II. “Ini akan mengevaluasi tingkat neurotoksisitas dan kontrol tumor dalam pengobatan glioblastoma multiforme berulang dengan proton minibeams,” jelasnya. “Studi ini bertujuan untuk berkontribusi pada persiapan penyelidikan klinis tersebut.”
- Konten Bertenaga SEO & Distribusi PR. Dapatkan Amplifikasi Hari Ini.
- Platoblockchain. Intelijen Metaverse Web3. Pengetahuan Diperkuat. Akses Di Sini.
- Sumber: https://physicsworld.com/a/proton-minibeams-could-improve-treatment-of-cancer-metastases/
- 10
- a
- Akun
- tambahan
- merugikan
- bertujuan
- Semua
- sudah
- dan
- hewan
- susunan
- menghindari
- di belakang
- di bawah
- Manfaat
- Lebih baik
- antara
- Otak
- kuningan
- Kanker
- kasus
- kasus
- pusat
- dibebankan
- Klinis
- uji klinis
- rekan
- Kolom
- umum
- dibandingkan
- sama sekali
- menghitung
- dianggap
- kontras
- menyumbang
- kontrol
- dikendalikan
- konvensional
- bisa
- liputan
- membuat
- kritis
- kematian
- menyampaikan
- disampaikan
- mengantarkan
- Kedalaman
- menghancurkan
- Menentukan
- mendiskusikan
- Penyakit
- distribusi
- distribusi
- domain
- secara dramatis
- selama
- efek
- muncul
- mendorong
- Setara
- mengevaluasi
- dievaluasi
- contoh
- Menjelaskan
- terkena
- Fields
- Pertama
- pecahan
- Francisco
- dari
- Mendapatkan
- bertahap
- lebih besar
- Setengah
- berbahaya
- sehat
- HTTPS
- ide
- gambar
- diimplementasikan
- memperbaiki
- in
- Di lain
- Termasuk
- indeks
- informasi
- Investigasi
- isu
- hanya satu
- Memimpin
- Terbatas
- batas
- Hati
- lokal
- Rendah
- max-width
- maksimum
- meminimalkan
- gerakan
- Alam
- normal
- ONE
- Buka
- Lainnya
- diuraikan
- pasien
- pasien
- pola
- tahap
- foton
- perencanaan
- rencana
- plato
- Kecerdasan Data Plato
- Data Plato
- Titik
- kemungkinan
- mungkin
- sebelumnya
- probabilitas
- menjanjikan
- Radiasi
- Radioterapi
- Tarif
- diterima
- menurunkan
- mengurangi
- mengurangi
- mengurangi
- tetap
- luar biasa
- Dilaporkan
- wajib
- membutuhkan
- peneliti
- masing-masing
- Hasil
- Risiko
- sama
- San
- San Fransisco
- mengatakan
- Kedua
- dangkal
- ditunjukkan
- signifikan
- mirip
- kecil
- standar
- studi
- Belajar
- seperti itu
- unggul
- target
- tim
- teknik
- mengatakan
- Grafik
- mereka
- Terapeutik
- terapi
- tiga
- ambang
- kuku ibu jari
- waktu
- jaringan
- untuk
- toleransi
- Total
- Terjemahan
- mengobati
- pengobatan
- uji
- benar
- menggunakan
- Lembah
- berbagai
- volume
- volume
- apakah
- yang
- sementara
- SIAPA
- dalam
- Kerja
- akan
- tahun
- zephyrnet.dll