Le traitement des patients cancéreux avec des faisceaux de rayonnement modulés spatialement pourrait détruire les tumeurs tout en minimisant les dommages aux organes voisins et aux tissus sains. C'est l'idée derrière la radiothérapie par minifaisceau de protons (pMBRT), une technique de traitement émergente qui utilise un réseau de faisceaux de rayonnement de taille submillimétrique pour délivrer une dose thérapeutique.
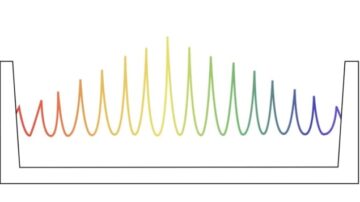
Les minifaisceaux comprennent une alternance de pics à forte dose et de vallées à faible dose, un schéma moins nocif pour les tissus sains à faible profondeur. À des profondeurs plus importantes, ces faisceaux s'élargissent progressivement pour créer une distribution de dose homogène dans le volume cible. Des études sur de petits animaux ont montré que le pMBRT peut considérablement réduire la toxicité normale des tissus, avec contrôle tumoral équivalent ou supérieur, par rapport à la protonthérapie conventionnelle.
"La radiothérapie par minifaisceau de protons a déjà montré un gain remarquable de l'indice thérapeutique dans les études précliniques", déclare Ramón Ortiz de Institut Curie. "Ces résultats prometteurs encouragent la traduction de cette technique dans le domaine clinique." Dans ce but, Ortiz (maintenant à l'UC San Francisco) et ses collègues de l'Institut Curie ont évalué les avantages de la pMBRT pour le traitement des métastases cancéreuses, ont rapporté leurs découvertes dans Physique médicale.
Simulation de scénarios pMBRT
Les maladies métastatiques représentent jusqu'à 90 % des décès liés au cancer. Les métastases sont généralement traitées à l'aide de techniques de radiothérapie stéréotaxique (SRT), mais la dose requise pour le contrôle local est souvent limitée par le risque de toxicité pour les tissus normaux voisins. Pour les métastases cérébrales, par exemple, une nécrose cérébrale radio-induite est rapportée chez la moitié des patients traités par SRT.
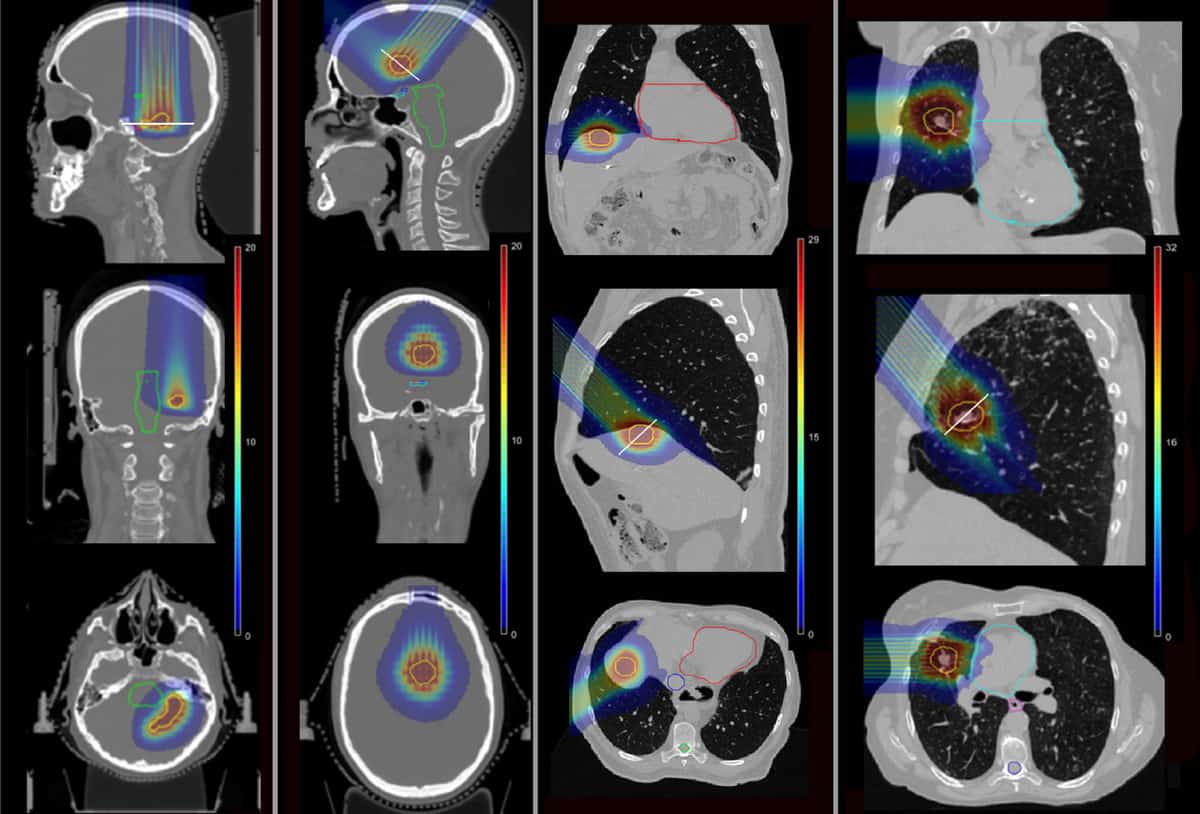
Pour déterminer si la pMBRT peut réduire ces complications, l'équipe a utilisé des simulations de Monte Carlo pour calculer les distributions de dose pour quatre patients qui avaient déjà reçu une SRT à l'Institut Curie. Les patients avaient été traités pour des lésions métastatiques du lobe temporal, du lobe frontal, du foie et des poumons du cerveau.
Les chercheurs ont simulé des plans de pMBRT à fraction unique, en utilisant un ou deux champs de traitement pour délivrer la même dose biologique équivalente (BED) à la cible tumorale que celle prescrite pour le SRT. Ils ont modélisé un collimateur à mini-faisceaux en laiton contenant des fentes de 400 μm × 5.6 cm à diverses séparations centre à centre, pour créer des mini-faisceaux à espacement étroit et plus large. Ils ont ensuite calculé les distributions de dose pour les quatre cas de patients, pour la pMBRT, la SRT et la protonthérapie conventionnelle.
Dans les plans pMBRT à espacement étroit, qui créent une distribution de dose uniforme dans le volume cible, la couverture tumorale était similaire ou légèrement meilleure que dans les plans SRT. Les plans utilisant des faisceaux pMBRT plus espacés, qui délivrent une distribution de dose quasi uniforme à la cible, avaient une couverture tumorale plus faible.
Fait important, pMBRT a considérablement réduit la dose aux structures critiques par rapport à SRT. Dans le premier cas cérébral, le pMBRT a diminué le BED moyen aux organes à risque (OAR) de 44 % (nerf acoustique droit) à 100 % (nerf acoustique gauche). Dans le deuxième traitement cérébral, le pMBRT a complètement épargné les OAR, y compris le tractus optique, le tronc cérébral et le chiasma.
Dans le cas du foie, la BED moyenne au foie et aux côtes a été réduite de 25 % et 75 %, respectivement, tout en évitant l'irradiation de la veine cave supérieure. Et pour le cas pulmonaire, la dose aux OAR a été réduite de 11 % (côtes) à 100 % (artère pulmonaire et bronches). Le BED moyen aux OAR était généralement similaire entre la pMBRT et la protonthérapie conventionnelle.
Les chercheurs ont également étudié les effets indésirables possibles du pMBRT sur les tissus normaux. Pour les deux cas de métastases cérébrales, par exemple, ils ont calculé la dose délivrée au tissu cérébral sain. Ils ont considéré les limites de dose pour une irradiation fractionnée standard, dans laquelle une dose totale normalisée à des fractions de 2 Gy (NTD2.0) de 72 Gy conduit à une probabilité de radio-nécrose de 5 % dans les cinq ans.
Pour tous les plans pMBRT, la vallée maximale NTD2.0 au cerveau sain (61 Gy(RBE) pour le cas du lobe temporal et 47 Gy(RBE) pour le cas du lobe frontal) est resté en dessous de ce seuil de tolérance de dose, contrairement à la protonthérapie conventionnelle. Pour les patients présentant des métastases pulmonaires et hépatiques, les doses moyennes aux tissus pulmonaires et hépatiques dans les plans pMBRT étaient également bien inférieures aux doses moyennes tolérables maximales.
Bénéfices cliniques
Les traitements pMBRT considérés dans cette étude ont été administrés à l'aide d'un ou deux réseaux de minifaisceaux. L'utilisation de moins de champs que dans les traitements SRT (trois ou quatre arcs) nécessite moins de repositionnement du patient, réduisant le temps de traitement fractionné, ainsi que la diminution du volume de tissu normal exposé à de faibles doses. De plus, l'administration de pMBRT en une seule fraction de traitement réduit considérablement la durée totale du traitement par rapport aux plans SRT, qui utilisaient trois à cinq fractions.

Radiothérapie minifaisceaux : des photons aux particules chargées
Les chercheurs soulignent que les plans de pMBRT évalués dans ce travail pourraient être délivrés cliniquement en utilisant le dispositif déjà mis en place au Centre de protonthérapie d'Orsay pour les essais précliniques, avec des mouvements de cible et d'organe pendant le traitement contrôlés comme en SRT et en protonthérapie.
Ortiz raconte Monde de la physique que l'Institut Curie discute désormais de la possibilité d'essais cliniques de phase I/II. "Ceux-ci évalueraient les taux de neurotoxicité et de contrôle des tumeurs dans le traitement du glioblastome multiforme récurrent avec des minifaisceaux de protons", explique-t-il. "Cette étude vise à contribuer à la préparation de ces investigations cliniques."
- Contenu propulsé par le référencement et distribution de relations publiques. Soyez amplifié aujourd'hui.
- Platoblockchain. Intelligence métaverse Web3. Connaissance Amplifiée. Accéder ici.
- La source: https://physicsworld.com/a/proton-minibeams-could-improve-treatment-of-cancer-metastases/
- 10
- a
- hybrides
- ajout
- négatif
- vise
- Tous
- déjà
- ainsi que
- animaux
- tableau
- en évitant
- derrière
- ci-dessous
- avantages.
- Améliorée
- jusqu'à XNUMX fois
- Cerveau
- vis de laiton
- Cancer
- maisons
- cas
- Canaux centraux
- accusé
- Infos sur les
- essais cliniques
- collègues
- Colonnes
- communément
- par rapport
- complètement
- calcul
- considéré
- contraste
- contribuer
- des bactéries
- contrôlée
- conventionnel
- pourriez
- couverture
- engendrent
- critique
- décès
- livrer
- livré
- livrer
- Profondeurs
- détruire
- Déterminer
- discuter
- Maladie
- distribution
- distributions
- domaine
- Dramatiquement
- pendant
- les effets
- économies émergentes.
- encourager
- Équivalent
- évaluer
- évalué
- exemple
- Explique
- exposé
- Des champs
- Prénom
- fraction
- Francisco
- de
- Gain
- peu à peu
- plus grand
- Half
- nuisible
- la santé
- HTTPS
- idée
- image
- mis en œuvre
- améliorer
- in
- Dans d'autres
- Y compris
- indice
- d'information
- Enquêtes
- aide
- juste un
- Conduit
- limité
- limites
- Foie
- locales
- Faible
- largeur maximale
- maximales
- réduisant au minimum
- mouvement
- Nature
- Ordinaire
- ONE
- ouvert
- Autre
- décrit
- patientforward
- patients
- Patron de Couture
- phase
- photon
- et la planification de votre patrimoine
- plans
- Platon
- Intelligence des données Platon
- PlatonDonnées
- Point
- possibilité
- possible
- précédemment
- probabilité
- prometteur
- Radiation
- Radiothérapie
- Tarifs
- reçu
- réduire
- Prix Réduit
- réduit
- réduire
- resté
- remarquables
- Signalé
- conditions
- a besoin
- chercheurs
- respectivement
- Résultats
- Analyse
- même
- San
- San Francisco
- dit
- Deuxièmement
- peu profond
- montré
- de façon significative
- similaires
- petit
- Standard
- études
- Étude
- tel
- haut
- Target
- équipe
- techniques
- raconte
- La
- leur
- Thérapeutique
- thérapie
- trois
- порог
- thumbnail
- fiable
- tissus
- à
- tolérance
- Total
- Traduction
- traitement
- traitement
- essais cliniques
- oui
- utilisé
- Vallée
- divers
- le volume
- volumes
- que
- qui
- tout en
- WHO
- dans les
- Activités principales
- pourra
- années
- zéphyrnet